Кошка самостоятельно ухаживает за своей шерстью, тщательно вылизывая её. Но иногда подобная аккуратность выходит боком усатым-полосатым любителям чистоты. Дело в том, что отжившие своё волоски в ходе вылизывания выдергиваются языком и проглатываются. В норме они выводятся из организма с экскрементами, но порой все-таки становятся угрозой: если образуют слишком большие комки, застревающие в желудке.
Вы сумеете избежать осложнений, вовремя распознав такой комок, скопление шерсти у кошки — вот симптомы, что у кота скопилась шерсть в желудке.
6 очевидных причин, почему лечить полипы желудка стоит в клинике Топ Ассута
- Высокий профессиональный уровень врачей. Больница сотрудничает с лучшими израильскими специалистами, практикующими по
самым современным стандартам
.
- Быстрая и точная диагностика, позволяющая в считанные дни получить самые полные данные о заболевании и незамедлительно приступить к лечению.
- Использование прогрессивных терапевтических методик, предпочтение минимально инвазивным хирургическим техникам.
- Суперсовременное материально-техническое оснащение.
- Безупречный сервис: просторные удобные палаты, внимательный и доброжелательный медперсонал, наличие персонального куратора, сопровождающего на все медицинские процедуры и решающего любые организационные и бытовые вопросы, отсутствие языкового барьера.
- Лояльная ценовая политика, отсутствие предоплаты, прозрачный расчет.
6 симптомов шерсти в желудке кошки
- Питомец потерял аппетит, не доедает привычную порцию. Причина в том, что в наполненном шерстью желудке просто не хватает места для еды. При этом животное ведёт себя странно: топчется возле миски, отходит, вновь подходит. Это связано с противоречивыми ощущениями кошки: мозг одновременно получает сигналы о том, что желудок полон и что уровень глюкозы в крови сильно упал.
- Шерсть теряет блеск, становится тусклой — эта проблема тесно связана с описанной в первом пункте. Опытные владельцы знают, что недоедание и как следствие нехватка важных для организма нутриентов сразу сказываются на внешнем облике животного.
- Кашель, частые позывы к рвоте. Таким образом животное пытается самостоятельно избавиться от инородного предмета внутри. Но если комок слишком велик, он не сумеет преодолеть сфинктер, ведущий из желудка в пищевод.
- Ещё один красноречивый признак — скопление шерсти на клыках. Осмотрите ротовую полость животного и очистите его зубы от волосков (в противном случае они могут врасти в десну и вызвать воспалительный процесс). Кроме того, подобная находка является поводом для проведения профилактических процедур по очищению ЖКТ от шерстяных комков.
- Перемена настроения, вялость, апатия. Если ваш любимец много спит, стал менее игривым, часто прячется, такое поведение может быть следствием проглоченных волосков.
- Многодневный запор. Причиной этого, как правило, бывает снижение аппетита и общего объёма употребляемой пищи. Но в ряде случаев ситуация серьезнее. Данный симптом может говорить и о полной закупорке пищеварительного тракта: когда у кошки или кота полностью забит шерстью желудок или кишечник. В дальнейшем происходит нарушение кровообращения, ткани в области «затора» отмирают, развивается общая интоксикация организма.
Поздние симптомы полной закупорки шерстью желудка (кишечника) у кошки — апатия, слабость, повышение температуры, нарушения координации, конвульсии. Это состояние называется илеус и требует неотложного оперативного вмешательства.
Что предпринять
При любых подозрениях на скопление комков шерсти в желудочно-кишечном тракте не стоит пускать всё на самотёк: лучше сразу провести соответствующую профилактику. Сегодня существует целый ряд ветеринарных препаратов, действие которых направлено на решение данной проблемы. Подробный обзор читайте здесь. Также в продаже есть специальные лечебные корма и лакомства.
Внимание! Часть вышеописанных симптомов может наблюдаться не только, когда у кошки желудок забился шерстью, но и в случае других серьёзных патологий. При любых сомнениях рекомендуется немедленно обращаться за квалифицированной ветеринарной помощью!
Автор: Елена Шлыкова
Какие консервы вкуснее для кошек?
ВНИМАНИЕ, ИССЛЕДОВАНИЕ! Вместе со своей кошкой Вы можете в нём участвовать! Если вы живёте в Москве или Подмосковье и готовы регулярно наблюдать, как и сколько ест ваша кошка, а также не забывать всё это записывать — вам привезут БЕСПЛАТНЫЕ НАБОРЫ ВЛАЖНЫХ КОРМОВ.
Проект на 3–4 месяца. Организатор — ООО «Петкорм».
Хотите участвовать? Звоните!
+7 (985) 904-64-16
Провоцирующие факторы
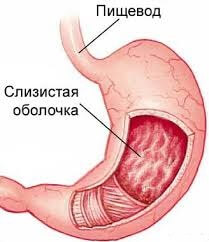
Нужно упомянуть, что полипы не возникают сами по себе, они всегда являются осложнением какой-то другой болезни, поэтому главным провоцирующим фактором являются такие болезни как воспалительные процессы, особенно гастрит, а также инфекции.
Возникновению заболевания могут способствовать многие факторы, часто возникновение полипов связано с другими заболеваниями. Но симптомы могу не проявляться в течение долгого времени, поэтому обычно полипы обнаруживают при диагностики совершенно другого заболевания. Перечень самых распространенных причин болезни:
-
Хеликобактер
пилари в желудке.
- Инфекции или воспалительные процессы.
- Хронический гастрит.
- Симптомы и классификация болезни.
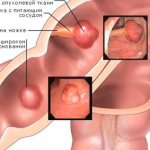
Полипы разделяют на:
-
Гиперпластические
.
-
Аденоматозные
.
- Полипы антрального отдела.
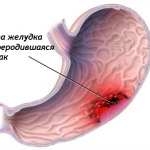
Аденоматозные полипы обычно образуются в толстом кишечнике и произрастают в желудок, при этом виде заболевания существует высокая вероятность появления раковой опухоли. Существенно повышает риск изначальный размер опухоли более 2 см.
В течении длительного игнорирования полип может начать кровоточить, также может начаться некроз опухоли. Чаще всего такой вид опухоли удаляется хирургическим путем. А после, во избежание возвращения болезни следует постоянно проводить обследование.
Гиперпластический полип появляется сразу в желудке в следствие опухоли желудочных ямок. Этот вид полипа не может перерасти в раковую опухоль.
Встречается этот тип заболевания значительно чаще аденоматозного. Эти опухоли могут быть как по одной, так и множеством, но обычно опасности для жизни человека не представляют. Гиперпластические полипы гладкие, и их сложно диагностировать, так как они сливаются с текстурой желудка. Опасность заключается лишь в том, что без лечения опухоль может перерасти в аденому, что более опасно.

Ну и последний тип – полип антрального отдела существует чаще всего в виде аденомы. Опасность этой опухоли в том, что если размер ее составляет более 2 см, очень часто она эволюционирует в онкологическое заболевание. Появление болезни довольно сложно не заметить, так как работа желудка нарушается и застаивается, что может вызывать такие симптомы:
- Нерегулярный стул.
- Боль в желудке, отдающая в поясницу.
- Изжога.
- Тошнота.
- Обильное слюноотделение.
- Отвращение к пище.
Читайте: Полип желудка — лечение народными средствами. Всегда ли оправдана операция?
Проблема состоит в том, что вышеперечисленные симптомы проявляются почти при всех болезнях ЖКТ, поэтому диагностировать полипы довольно сложно. При появлении этих симптомов обязательно обратитесь к врачу. Опасность могу представлять следующие симптомы:
- Слизь и кровь в кале.
- Рвота с кровью.
- Резкие боли как при гастрите.
- Медицине известны также полипы на ножках. В этом случае боли носят специфический характер, и их особенностью является распространение на весь живот.
Причины и последствия
Частой причиной появления полипов является плохая наследственность. Они также возникают как осложнение гастрита. Группой риска являются люди старше 50 лет.
Спровоцировать эту болезнь могут инфекционные заболевания, и многие другие болезни ЖКТ. Хоть полипы и считаются доброкачественным образованием, велик риск того, что они перерастут в злокачественную, то есть в онкологию.
Диагностика
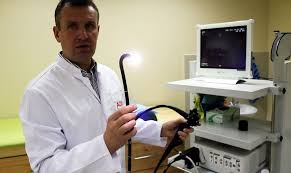
При характерных симптомах проводится диагностика полипов в желудке. Во-первых это эндоскопия желудочно-кишечного тракта, а после рентген. В соответствии с полученными результатами врач назначает лечение.
Рентгенография не является хорошим способом диагностики, так как если полипы имеют маленький размер, то их сложно обнаружить на рентгене. А вот эндоскопия – это довольно эффективный метод.
Практически во всех случаях эндоскопическое исследование покажет точный результат, в независимости от размера полипов. Также с помощью этого анализа можно определить наличие ножек у опухолей.
Эндоскопия позволяет найти длинные полипы и опухоли кардиального отдела желудка, хотя последнее встречается довольно редко. Если обнаружены полипы на ножке высотой более 1 см, то проводится биопсия и гастроскопия, чтобы уточнить картину заболевания, ведь именно такие полипы имеют высокий шанс преобразования в онкологию.
После полной диагностики, врач назначает лечение. Особенность этой болезни состоит в том, что у полипов всегда есть первопричина, они никогда не появляются просто так.
Читайте: Полипэктомия желудка. На что обратить внимание?
Поэтому обычно врач назначает терапию всего ЖКТ и, если требуется, лечение воспалительных процессов или инфекционных заболеваний.
Если опухоль большого размера, то проводится хирургическая операция по ее удалению. С помощью УЗИ операция проводится эндоскопическим способом. Существует современный способ удаления опухоли с помощью биопсии, при котором электрическая петля разрезает и удаляет полип.
К сожалению, данный метод не применяется при множественных полипах. В этом случае проводится обычная хирургия с использованием общего наркоза.
Через 12 дней после операции снова проводится диагностика, чтобы исключить возможность рецидива болезни. После операции также назначается суточное голодание. После успешной операции обычно проводится лечение медикаментами, направленная на улучшение работы желудка и пищеварительной системы в целом. После чего врач назначает диету, чтобы закрепить результат.
Подробнее о полипе желудка смотрите в видеоролике:
Народные методы

Нужно всегда помнить, что любое заболевание нельзя лечить самостоятельно, обязательно следует обратиться к врачу. Ведь самолечение может не только не помочь, но еще больше усугубить течение болезни.
Поэтому к народным методам стоит относиться с осторожностью и применять их только вкупе с лечением под присмотром специалиста.
Обо всем, что вы делаете нужно говорить с врачом, чтобы он одобрил это. Следует обсудить с ним дозы и рецептуру всех народных средств. Но чаще всего дополнительное лечение не будет лишним, поэтому в дополнение к лечению в специальных учреждениях применяется народная терапия. Хорошо сказывается на лечении чистотел.
Вам нужно залить одну столовую ложку этой травы 200 граммами кипятка и дать ей настоятся около часа. Получившийся отвар следует процедить и принять за 30 минут до приема пищи. Также можно использовать прополис. Его следует смешать со спиртом и оставить в темном месте на 7 дней.
Принимать настойку стоит за час до еды. Обязательно проконсультируйтесь с врачом по поводу рецептуры, потому что все может подбираться индивидуально, не стоит лечиться без помощи специалиста.
При этом заболевании диета играет большую роль. Отказаться придется от кофе, жареных, острых, соленых блюд, а также от алкоголя. Нужно поддерживать питании сбалансированным, питаться как можно чаще небольшими порциями. Разрешаются следующие продукты:
- Отварные овощи.
- Макароны и каши.
- Некислые фрукты.
- Домашний сок или минеральная вода.
- Белый хлеб.
- Молочные продукты.
- Отварное мясо или рыба.
- Супы на овощах или крупах.
Читайте: Полип желудка — лечение народными средствами. Всегда ли оправдана операция?
Профилактика.

Для того чтобы облегчить лечение и избежать осложнений стоит придерживать несложных правил. Как и при всех заболеваниях пищеварения обязательно нужно правильно питаться.
Идеальным является питание 4 раза в день, маленькими порциями, каждый день в одно и тоже время. При приеме пищи нужно тщательно ее пережевывать, не отвлекаясь на другие дела.
При появлении полипов стоит отказаться от курения, а также как можно чаще обследовать у стоматолога, так как кариес может способствовать появлению инфекций в ЖКТ. И всегда помните, что для избегания всех болезней пищеварения не стоит легкомысленно относиться к этой системе вашего организма.
Режим, отказ от вредных привычек и продуктов надежно обезопасит вас и от полипов, и от других болезней. И самое главное — не медлить с обращением к врачу. При появлении изжоги, проблем со стулом, болей в животе и других симптомах не нужно думать, что все пройдет само. Эти симптомы часто говорят о серьезных проблемах, которые не терпят промедления.
Расскажите друзьям!
Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Телеграм
Вместе с этой статьей читают:
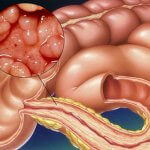
Тубулярная аденома прямой кишки: симптомы, лечение и прогноз
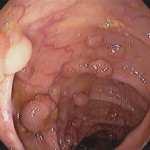
Полипы в прямой кишке: лечение заболевания разными методами

Полип в прямой кишке: симптомы, на которые стоит обратить внимание

Полипы в кишечнике: симптомы, диагностика заболевания
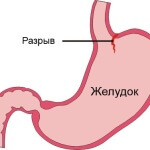
Причины возникновения кишечного кровотечения
Как не пропустить симптомы рака желудка? Это важно!
Полип в сигмовидной кишке. Классификация, симптоматика и…
Что лечит гастроэнтеролог и когда к нему обращаться?
Аденома кишечника: разновидность полипов и методика лечения
Гиперплазия луковицы 12 перстной кишки
Оглавление:
- Лимфоидная гиперплазия луковицы 12-перстной кишки
- Причины развития гиперплазии
- Диагностика
- Лимфофолликулярная гиперплазия: причины, симптомы, диагностика, лечение
- Причины развития
- Симптоматика
- Гиперплазия, поражающая слизистые желудка
- Патология, затрагивающая антральный отдел желудка
- В детском возрасте
- Лимфофолликулярная гиперплазия подвздошной кишки
- Дифференциация заболевания
- Гиперплазия лимфоузлов
- Диагностика
- Лимфофолликулярная гиперплазия: причины возникновения, симптомы, диагностика и лечение
- Что такое лимфофолликулярная гиперплазия?
- Диагностика
- Классификация
- Изменения слизистой оболочки двенадцатиперстной кишки при лямблиозе у детей и подростков Текст научной статьи по специальности «Медицина и здравоохранение»
- Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Левит Рита Моисеевна, Спивак Евгений Маркович, Аккуратова Ирина Сергеевна, Давыдова Вера Павловна
- Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Левит Рита Моисеевна, Спивак Евгений Маркович, Аккуратова Ирина Сергеевна, Давыдова Вера Павловна,
- Duodenum mucosa changes at giardiasis in children and adolescents
- Текст научной работы на тему «Изменения слизистой оболочки двенадцатиперстной кишки при лямблиозе у детей и подростков»
- Гиперплазия луковицы 12 перстной кишки
- Виды гиперплазии желудка
- Что такое гиперплазия слизистой желудка?
- Диагностика заболевания
- Гастрит без признаков атрофии слизистой.дуоденит причины и лечение
- Что провоцирует / Причины Хронического гастрита:
- Имеется определенная тенденция приобщения к сезонности обострения — чаще оно отмечается осенью и весной.
- Виды гастрита с характерными для них причинами и симптомами
- Что такое хронический дуоденит?
- Доброкачественные опухоли толстой кишки
- Гиперпластические полипы
- Полип гиперпластического типа
- Бульбит — причины возникновения, виды, диагностика симптомы и лечение
- Виды в зависимости от эндоскопической картины
- фовеолярная гиперплазия
- Вопросы и ответы по: фовеолярная гиперплазия
Лимфоидная гиперплазия луковицы 12-перстной кишки
В организме человека имеется огромное количество сосудов, но, обычно, при слове «сосуды» людям на ум сразу же приходят кровеносные и совершенно забываются лимфатические. Именно эти сосуды и узлы помогают преодолеть воспаление в том или ином органе, при этом они увеличиваются в размерах.
Лимфоидная гиперплазия луковицы 12-перстной кишки является именно таким состоянием лимфатических сосудов, сопровождающее воспаление в двенадцатиперстной кишке, возникшее по какой-либо причине.
Причины развития гиперплазии
- Нередко луковица начинает воспаляться из-за попадания на нее кислого желудочного сока, что наблюдается при нарушении функции привратника;
- Одной из наиболее часто встречаемых причин возникновения гиперплазии является наличие HR-инфекций, которые вызываются микроорганизмами рода Helicobacter, особенно Helicobacter pylori;
- Развитию гиперплазии также способствуют гастриты, дуодениты, бульбиты и другие заболевания органов пищеварения, сопровождающиеся воспалительными процессами.
Диагностика
При помощи фиброгастродуоденоскопии, или же просто ФГДС, можно увидеть бугристость луковицы, что является прямым указанием на то, что у пациента имеется лимфоидная гиперплазия луковицы 12-перстной кишки. Во время процедуры врач осматривает верхние отделы ЖКТ путем введения через горло гастроскопа (гибкой трубки с камерой). Длительность ФГДС обычно не превышает 10 минут.
 Конечно, процедуру сложно назвать приятной, но это единственный способ, который позволяет точно диагностировать заболевание и подтвердить или же полностью опровергнуть возможность наличия язвы или рака не только желудка, но и всех остальных органов ЖКТ, в том числе и двенадцатиперстной кишки.
Конечно, процедуру сложно назвать приятной, но это единственный способ, который позволяет точно диагностировать заболевание и подтвердить или же полностью опровергнуть возможность наличия язвы или рака не только желудка, но и всех остальных органов ЖКТ, в том числе и двенадцатиперстной кишки.
Лимфоидная гиперплазия луковицы 12-перстной кишки сама по себе обычно не требует никакого лечения. Щадящее питание, исключение из рациона раздражающей пищи, то есть соблюдение диеты позволяет полностью избавиться от гиперплазии без использования каких-либо медикаментов. Но иногда не лишним будет назначение врача ингибиторов протонной помпы (омепразола, лансопразола, пантопразола или рабепразола), которые ускоряют стихание клинических проявлений не язвенной диспепсии, к каковой относится рассматриваемое состояние лимфатических сосудов ДПК.
Если же воспаление сосудов луковицы сопровождается другими заболеваниями, например, атрофическим гиперпластическим гастритом, язвой, дуоденитом и другими, терапия должна быть направленна в первую очередь на устранение этих недугов.
Лимфофолликулярная гиперплазия: причины, симптомы, диагностика, лечение
В статье рассмотрим, как лечить лимфофолликулярную гиперплазию.
Это патологический процесс, при котором неконтролируемо разрастаются клетки. Процесс разрастания фолликулярной ткани, образующей слизистый и подслизистый слои. Встречается такая болезнь у пациентов любого возраста и не зависит от их половой принадлежности, пищевых пристрастий, места проживания.
Диагностируют лимфофолликулярную гиперплазию в эндокринной системе, однако чаще всего патология поражает ЖКТ. Преобладание заболевания в ЖКТ обусловлено присутствием большого числа предрасполагающих факторов – высокий уровень застрессованности, большое число канцерогенов, хронические патологии ЖКТ. В эндокринных органах гиперпластические изменения развиваются на фоне системных или эндокринных нарушений. К примеру, гиперплазия может быть обнаружена в вилочковой железе, если у пациента уже диагностирована какая-либо патология гипофиза.
Причины развития
Развитие патологии обусловлено разнообразными негативными воздействиями внешних и внутренних факторов, которые приводят к росту клеток. Так, гиперплазия лимфофолликулярная может возникать на фоне сопутствующих проблем – гипергликемии, функциональных нарушениях печени, ожирении. К фактору риска ученые относят также наследственную предрасположенность.
Развиваться патология может по следующим причинам:
- Нарушение моторики двенадцатиперстной кишки, желудка.
- Инфицирование вирусом герпеса.
- Нарушения иммунитета.
- Постоянные стрессы, нервные расстройства.
- Воздействие хеликобактер пилори.
- Присутствие атрофических, аутоиммунных, хронических патологий в ЖКТ (к примеру, гастрита в данных формах).
- Бластомогенное воздействие.
- Влияние продуктов, имеющих специфический тканевый распад.
- Сбои в деятельности нервной регуляции ЖКТ.
- Гормональные отклонения.
- Дисфункция внутренней секреции слизистых ЖКТ.
Симптоматика
Симптоматика лимфофолликулярной гиперплазии сильно зависит от места локализации очага патологии. Что это означает?
К обобщенным ее признакам относят снижение уровня альбуминов, увеличение количества Т- лимфоцитов. Наблюдается ощущение слабости, повышение температуры. Важно отметить, что если лимфофолликулярная гиперплазия имеет доброкачественный характер, то симптоматика, как правило, отсутствует. Негативная симптоматика отмечается, если гиперпластическое поражение ЖКТ обладает особым характером течения или запущено. В этом случае нередко развивается диспепсия, эпигастральные боли.
По стадиям гиперплазия классифицируется в соответствии с распространением и размером фолликулов:
- При нулевой стадии лимфоидные фолликулы полностью отсутствуют или выражены слабо, располагаются хаотично, имеют маленькие размеры.
- На первой стадии наблюдается единичное, диффузное разрастание фолликулов небольшого размера.
- На второй стадии фолликулы распространяются диффузно, плотно, но не объединяются в конгломераты.
- На третьей стадии отмечается скручивание фолликулов, иногда в колонии значительных размеров. Слизистая фолликулов иногда гиперемирована.
- На четвертой стадии выявляются эрозивные участки, отмечается выраженная гиперемия слизистых, на которых присутствует фибриновый налет. Слизистые, кроме того, приобретают матовый цвет, на них усиливается сосудистый рисунок.
С учетом указанных особенностей течения и формирования лимфофолликулярной гиперплазии можно сделать некоторые заключения:
- Клинические проявления развиваются только на 3-4-й стадии заболевания, когда у пациента развивается болевой синдром в абдоминальной области, появляются кишечные кровотечения.
- Выявить заболевание на других стадиях можно только случайно, в ходе диагностики какого-либо другого нарушения. Обусловлено это отсутствием специфической симптоматики.
Гиперплазия, поражающая слизистые желудка
Слизистая желудка имеет очень сложное строение, что обусловлено выполнением многих функций, в том числе протекторной, секреторной. Помимо этого она принимает участие в процессе перистальтики.
Лимфофолликулярной гиперплазией слизистой желудка называют процесс чрезмерного разрастания эпителиальных клеток с одновременным утолщением стенки слизистых оболочек. Очень часто патология сопровождается возникновением полипов, наростов. К причинам развития гиперплазии желудка принято относить гормональные изменения, неврологические сбои. В онкологию гиперплазия трансформируется очень редко. В большинстве случаев появлению раковых клеток способствует эпителиальная дисплазия, когда клетки, образующие слизистую, трансформируются в клетки, имеющие выраженное атипичное строение. Наиболее опасным заболеванием является метаплазия слизистых, для которой характерно развитие пищеварительной дисфункции и высокий риск развития злокачественных опухолей.
Основными задачами гастроэнтеролога при лимфофолликулярной гиперплазии являются постановка диагноза и назначение правильного лечения. Причем методы терапии должны подбираться индивидуально.
Как возникает гастрит с лимфофолликулярной гиперплазией?
Патология, затрагивающая антральный отдел желудка
Статистические данные показывают, что такая гиперплазия в антральном отделе желудка развивается не только при наличии гастрита в хронической форме, который спровоцирован воздействием хеликобактер пилори, но и на фоне ослабленного иммунитета. Иммунные изменения совместно с гастритом диагностируются, как показывает клиническая практика, в условиях пониженной кислотности, являющейся, в свою очередь, предпосылкой к появлению аутоиммунных патологий.
В детском возрасте
Изучение случаев развития заболевания в детском возрасте позволило определить, что в антральном отделе лимфофолликулярная гиперплазия развивается вследствие аутоиммунных ревматических патологий, а не деятельности бактерий. Несомненно, присутствие патогенной микрофлоры в совокупности с аутоиммунными отклонениями значительно увеличивает вероятность возникновения заболевания.
Очень часто изменения слизистых оболочек вызывают развитие полипов, локализующихся в антральном отделе. Полипы имеют воспалительную природу и встречаются в 70-90 % случаев. Внешне выглядят как плотные образования, имеющие округлую цилиндрическую форму, широкое основание и плоскую верхушку.
Лимфофолликулярная гиперплазия подвздошной кишки
Подвздошной кишкой называют нижнюю часть тонкого кишечника. Изнутри она выстлана слизистой, на которой располагается множество ворсинок. На ее поверхности присутствуют также капилляры, лимфатические сосуды, которые принимают участие в усвоении полезных веществ.
В подвздошной кишке лимфофолликулярная гиперплазия формируется вследствие полиферативных процессов в кишечной стенке и иммунодефицита. Клинически патологическое состояние проявляется следующими симптомами:
- Заметное угнетение иммунитета.
- Резкое похудение.
- Абдоминальные боли.
- Присутствие в стуле крови, слизи.
- Жидкий стул, частые позывы к опорожнению кишечника.
Происходит изменение основных показателей иммунной системы: достоверное увеличение процентного содержания Т-лимфоцитов.
Дифференциация заболевания
Дифференциация заболевания происходит на основании лабораторных исследований кала, мочи, крови и результатов фибриноволоконной эндоскопии. Чаще всего лимфофолликулярную дисплазию удается диагностировать, когда она поражает терминальную зону подвздошной кишки. Это говорит о том, что патологический процесс имеет вторичный характер и терапевтическое воздействие на него не требуется. В качестве профилактических и терапевтических мероприятий может быть рекомендована строгая диета, при которой запрещен ряд продуктов. В случаях когда воспаление имеет серьезный характер и существует подозрение на болезнь Крона, рак, показано хирургическое вмешательство или медикаментозная терапия.
Гиперплазия лимфоузлов
Гиперпластические изменения в лимфоузлах являются клиническим симптомом, сопровождающимся чрезмерным ростом клеток лимфоузла и постепенным уменьшением их количества вследствие перерождения и изменения структуры. Как правило, гиперплазия лимфоузлов является иммунным ответом организма на разнообразную инфекцию, попавшую в организм. Лимфаденит может также иметь бактериальное, вирусное, онкологическое происхождение. Так, подчелюстной лимфаденит часто развивается на фоне ангины, скарлатины, фелиноза, кариеса, дифтерии, паротита и других заболеваний.
Диагностика
Заболевание сложно выявить на начальных стадиях его развития, так как протекает оно практически бессимптомно. Довольно часто лимфоидные фолликулы обнаруживаются в процессе проведения колоноилеоскопии при других заболеваниях.
К другим методам диагностики, позволяющим исследовать увеличенный слизистый слой в кишечнике, желудке, относятся: ректороманоскопия, ФГДС, колоноскопия, рентгенография с применением контрастного вещества. При помощи рентгена удается оценить степень распространения патологических клеток.
При обнаружении лимфофолликулярной гиперплазии пациенту показаны периодические обследования, что обусловлено вероятностью перерождения аномальных участков в опухоли, имеющие злокачественный характер.
Терапией заболевания занимаются гастроэнтерологи, онкологи-хирурги, онкологи.
В случаях когда лимфофолликулярная гиперплазия ЖКТ протекает с появлением явных признаков патологии, показана терапия, направленная на снижение кислотности в желудке и подавление активности хеликобактер пилори. Терапия предполагает обязательное устранение гастрита путем соблюдения диеты и применения медикаментов, в том числе антибиотиков.
Лечение лимфофолликулярной гиперплазии должно быть комплексным.
При наличии злокачественных образований показано хирургическое вмешательство. При гиперплазии в пищеварительной системе проводится иссечение пораженных участков кишечника, резекция желудка. Длительность реабилитационного периода зависит от характера и тяжести заболевания, общего состояния пациента и успеха операции.
При выявлении патологических очагов гиперплазии в кроветворной, эндокринной системе, имеющих признаки злокачественного процесса, требуется комбинированная терапия, которая объединяет в себе химиотерапию и хирургические методики.
Терапия доброкачественной лимфофолликулярной гиперплазии, как правило, не требуется.
Лимфофолликулярная гиперплазия: причины возникновения, симптомы, диагностика и лечение
Лимфофолликулярная гиперплазия (ЛФГ) – злокачественное или доброкачественное разрастание лимфоидной ткани слизистой оболочки. В большинстве случае лимфоидная гиперплазия обусловлена доброкачественными заболеваниями. Патология может обнаруживаться в органах эндокринной системы, но чаще встречается в пищеварительном тракте (в желудке, 12-перстной и подвздошной кишке). Диагноз подтверждается гистологическим исследованием удаленной лимфоидной ткани. Симптомы могут существенно различаться в зависимости от основного заболевания.
В международной классификации болезней 10-го пересмотра (МКБ-10) доброкачественные новообразования органов пищеварения обозначаются кодом, а новообразования желудка – D13.1.
Что такое лимфофолликулярная гиперплазия?
Обобщенными признаками лимфофолликулярной гиперплазии считаются – рост температуры, ощущение слабости, количественное увеличение лимфоцитов
Лимфоидная гиперплазия желудочно-кишечного тракта подразделяется на локальную (местную) и диффузную (рассеянную). При местной лимфоидной гиперплазии толстой кишки образуются видимые полипы. Диффузная лимфоидная гиперплазия – рассеянное доброкачественное новообразование; считается, что это общий ответ слизистых лимфоидных клеток на неизвестный раздражитель.
Узловая лимфоидная гиперплазия луковицы 12-перстной кишки характеризуется множественными отдельными слизистыми конкрециями. Наиболее частая причина злокачественной лимфофолликулярной гиперплазии кишечника или желудка – экстранодальная В-клеточная лимфома из клеток маргинальной зоны (мальтома, или MALT-лимфома).
Некоторые исследования показывают, что мальтома несколько чаще встречается у женщин, чем у мужчин. Никаких существенных расовых различий в распространенности болезни не выявлено; некоторые исследования показывают, что лимфофолликулярная гиперплазия подвздошной кишки несколько чаще встречается у белых людей, чем у чернокожих.
Симптомы ЛФГ сильно отличаются и зависят от основной причины. В некоторых случаях они также могут быть похожи на симптомы рака желудка. Однако некоторые пациенты чаще страдают от изжоги, тошноты, рвоты, поноса и метеоризма.
Вначале пациенты ощущают слабость, страдают от потери аппетита, а иногда и от тошноты. Иногда возникает рассеянное ощущение давления в животе. Только на последней стадии, помимо ночного потоотделения, возникают боли в животе, лихорадка. Иногда уменьшается масса тела.
При ЛФГ кишечника возможны кишечные кровотечения.
Запустить болезнетворный механизм лимфофолликулярной гиперплазии могут сопутствующие проблемы – ожирение, нарушение функции печени
При инфекциях или воспалениях в организме усиливается работа иммунной системы: в лимфатических узлах ускоряется деление иммунных клеток – лимфоцитов. Основная функция лимфоузлов – фильтрация лимфы. Для обеспечения иммунных функций лимфоузлы значительно увеличиваются – это нормальный и здоровый признак повышенной активности иммунитета.
Лимфатический узел также может быть увеличен за счет роста злокачественных клеток. Как правило, лимфоузлы, пораженные онкологией, не вызывают боли при прикосновении и с трудом перемещаются, поскольку сливаются с окружающей тканью.
В стенке желудка находятся многочисленные лимфоузлы. Если они злокачественно увеличены, их называют желудочной лимфомой. Большинство желудочных лимфом являются злокачественными мальтомами, которые ограничены слизистой оболочкой желудка. MALT означает «связанная со слизистой оболочкой лимфатическая ткань».
Существуют первичные и вторичные желудочные лимфомы. Первичные составляют около 80% всех лимфом пищеварительного тракта. Они развиваются непосредственно из лимфоидных клеток слизистой оболочки желудка. Других заболеваний, которые бы способствовали развитию болезни, нет. Вторичные желудочные лимфомы развиваются в результате метастазирования опухолей, расположенных в других органах.
Подвздошная кишка составляет примерно 60% всей длины тонкой кишки и, таким образом, составляет у взрослых до 3 м. В подвздошной кишке содержится большое количество лимфоидных фолликулов, которые называются бляшками Пейера. Лимфофолликулярная гиперплазия подвздошной кишки возникает вследствие первичного или вторичного иммунодефицита, а также хронического воспалительного заболевания кишечника – болезни Крона.
Лимфоидная гиперплазия толстой кишки часто возникает в сочетании с полипозом. Лимфофолликулярная гиперплазия кишечника распространена у новорожденных и детей до 6 лет. Точная причина возникновения лимфоидной гиперплазии не установлена. Считается, что лимфоидная гиперплазия может быть ответной реакцией на различные раздражители (лекарства, пищевые компоненты).
Диагностика
Осмотры позволяют определить уровень распространения новообразований, а эндоскопия – получить необходимый пример тканей для проведения биопсии с целью получения информации о наличие или отсутствии гистологии
Вначале проводится физический осмотр пациента и собирается анамнез. Методы визуализации (компьютерная томография, магнитно-резонансная томография и позитронно-эмиссионная томография) не помогают точно визуализировать ЛФГ, но могут быть полезны для подтверждения диагноза.
Гастроэндоскопия может выявить местные изменения слизистой оболочки желудка.
Колоноскопию и ректороманоскопию используют для выявления лимфофолликулярных гиперплазий кишечника.
Признаки поражения костного мозга можно выявить путем гистологического исследования. Гистологически лимфофолликулярная гиперплазия слизистой оболочки желудка характеризуется большим количеством иммунокомпетентных клеток в пластинчатой прослойке слизистого слоя.
Цитогенетические исследования могут выявить хромосомные аномалии в злокачественных клетках. Наиболее распространенными аномалиями являются трисомия 3, t (11; 18) и, реже, t (1; 4).
Классификация
В медицине выделяют доброкачественные и злокачественные формы ЛФГ.
Определение стадии мальтомы проводится в соответствии с адаптированной Международной группой исследования экстранодальных лимфом классификацией Анн-Арбор. Выделяют 4 основные стадии развития мальтомы. На I и II стадиях наблюдается вовлечение отдаленных и ближайших лимфоузлов. III и IV стадии характеризуются вовлечением соседних органов и тканей, а также лимфоузлов с двух сторон диафрагмы.
Не стоит пытаться вылечить заболевание самостоятельно, при обнаружении первых сигналов о надвигающейся болезни необходимо обратиться к гастроэнтерологу за консультацией
Доброкачественная лимфофолликулярная гиперплазия лечения не требует.
Если злокачественное разрастание лимфоидной ткани желудка диагностируется на ранней стадии, антибактериальная терапия может помочь устранить хеликобактер пилори.
Большинство лимфофолликулярных гиперплазий антрального отдела желудка реагируют на современные методы лечения – радиотерапию и химиотерапию.
На поздних стадиях может помочь хирургическое вмешательство, при котором удаляется только пораженная часть или весь желудок. Полное удаление желудка называется гастрэктомией.
Опухоли, которые ограничены внутренним слоем стенки желудка (слизистая оболочка), могут быть удалены в ходе гастроскопии. В этом случае удаляется только часть опухоли и непосредственно соседняя ткань. При глубоких вросших опухолях необходимо удалить часть или весь желудок, включая окружающие лимфатические узлы, селезенку и часть поджелудочной железы. Чтобы восстановить прохождение пищи, остальная часть желудка или конец пищевода соединяется с тонкой кишкой.
Дополнительная химиотерапия (проводится как до, так и после операции) может улучшить шансы на выживание пациентов с местными развитыми опухолями, имеющими повышенный риск рецидива.
Если опухоль распространилась на брюшную полость (перитонеальный карциноматоз), жизнь пациента может быть продлена путем хирургического удаления пораженной перитонеальной мембраны в сочетании с так называемой гипертермической внутрибрюшинной химиотерапией.
Если опухоль не может быть полностью удалена, хирургическое вмешательство не проводят. В этом случае лечение препаратами (химиотерапия, возможно, в сочетании с другими лекарствами) может облегчить симптомы, продлить и улучшить качество жизни.
Если желудок сильно сжат опухолью, вставка пластиковой или металлической трубки (так называемый стент) может помочь нормально принимать пищу.
Многие пациенты страдают от проблем с пищеварением после операции.
Прогноз зависит от степени опухоли; 5-летняя выживаемость у пациентов с ранней стадией вялотекущей мальтомы составляет 50%. На поздних стадиях прогноз неблагоприятный; пятилетняя выживаемость составляет 25%.
Раннее начало лечения помогает существенно продлить жизнь пациентам с лимфофолликулярной гиперплазией.
Изменения слизистой оболочки двенадцатиперстной кишки при лямблиозе у детей и подростков Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Левит Рита Моисеевна, Спивак Евгений Маркович, Аккуратова Ирина Сергеевна, Давыдова Вера Павловна
Обследовано 233 пациента в возрасте от 6 до 17 лет с хроническим гастродуоденитом, верифицированном по результатам эндоскопического и морфологического обследования. С целью выявления лямблиоза проводили микроскопическое исследование каловых масс, дуоденального содержимого и биоптатов слизистой оболочки двенадцатиперстной кишки , а также определение суммарного титра антител классов A, G и М к антигенам паразита в сыворотке крови с применением иммуноферментного анализа. У всех больных выявлен умеренный или выраженный хронический дуоденит с умеренной и высокой активностью воспаления. Процесс ограничивался только двенадцатиперстной кишкой в единичных наблюдениях (6,4%), у остальных пациентов он сочетался с воспалением слизистой оболочки желудка различной степени выраженности. Диагноз лямблиоза установлен у 68% больных; случаев бессимптомного лямблионосительства не зарегистрировано. По результатам эндоскопии наиболее характерными для этого паразитоза признаком является появление фолликулярного дуоденита, который макроскопически представляет собой выбухания слизистой оболочки полусферической формы размерами от 3 до 5 мм, не отличающихся по цвету от окружающих участков. Микроскопически в этих зонах выявляется лимфоцитарная инфильтрация с примесью эозинофилов. Данный симптом имеет чувствительность 89%, а специфичность 95%. Другие признаки лямблиоза в виде снижения высоты складок, нарушения их циркулярности с увеличением расстояния между ними встречаются реже.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Левит Рита Моисеевна, Спивак Евгений Маркович, Аккуратова Ирина Сергеевна, Давыдова Вера Павловна,
Duodenum mucosa changes at giardiasis in children and adolescents
233 chronic gastroduodenitis patients aged from 6 to 17 whose diagnosis has been verified by endoscopic and morphologic examination have been examined. Dejection, duodenal content and duodenum mucosa bioptates microscopic research as well as determination of overall titer of lamblia serum antibodies of the A, G and M classes, based on immunoenzyme analysis, was conducted for the purpose of giardiasis detection. Mild or evident chronic gastroduodenitis with mild or high inflammatory activity has been detected in all patients. The process came to nothing more than duodenum only in single examinations (6,4 %), being combined in the rest patients with gastritis of varying degree of manifestation. Giardiasis diagnosis has been ascertained in 68 % of cases; no cases of asymptomatic lamblia carriage have been recorded. Onset of follicular duodenitis which macroscopically represents mucosa bulgings shaped as hemispheres with dimensions from 3 to 5 mm, which do not differ from the surrounding parts in colour, is this parasitosis’ most salient feature, by the results of endoscopy. Microscopically, lymphocytic infiltration with eosinophile admixture is revealed in these zones. This symptom has 89% sensitivity, and 95% specificity. Other giardiasis’ onsets, as folds’ height lowering, their circularity derangement with widening of spacing between them occur rarer.
Гиперплазия луковицы 12 перстной кишки
Гиперплазия – патологическое явление, при котором происходит разрастание клеток тканей органа. Гиперплазия желудка – это заболевание, при котором данный процесс приводит к утолщению слизистой оболочки и формированию на ней полипов.
Насколько опасно это заболевание, какие клинические признаки указывают на его наличие, как диагностировать и вылечить патологическое разрастание внутренней оболочки желудка.
Гиперплазия желудка возникает в результате наличия следующих факторов:
- Гастрит – при перманентно присутствующем на слизистой воспалительном процессе происходит нарушение деления клеток и, следовательно, возникает утолщение слизистой.
- Гормональные нарушения – прежде всего речь идет об избыточном продуцировании эстрогена.
- Наследственные заболевания – например, аденоматозные полипы эпителия желудка.
- Патология гормональной регуляции желудка – при опухоли Золлингера-Эллисона тонкого отдела кишечника в кровь выбрасывается гормон, который вызывает гиперплазию верхнего отдела пищеварительного тракта.
- Прием препаратов – нестероидных противовоспалительных средств и ингибиторов протонной помпы для снижения кислотности желудка.
Гиперплазия желудка нередко протекает бессимптомно, поэтому диагностика патологии на ранней стадии статистически происходит случайно, во время гастроскопии желудка в рамках подтверждения иной патологии.
Если же признаки гиперплазии присутствуют, клиническая картина может включать в себя:
- боль любой характеристики в эпигастральной области;
- кислую отрыжку;
- тошноту и рвоту;
- вздутие живота;
- ощущение переполненности желудка даже после глотка воды;
- уменьшение аппетита;
- икоту.
Очевидно, что разрастание тканей слизистой оболочки по симптоматике похоже на проявления хронического гастрита. Но иногда клинические проявления патологии могут отличаться, если на полипах образуются язвы. В этом случае человек столкнется с признаками внутреннего кровотечения:
Диагностика заболевания
Различают несколько методик диагностики данного заболевания, которые, как правило, используют в комплексе, чтобы получить максимально точный результат и дополнительно подтвердить или же исключить его. К таким методам относят:
- Общий и биохимический анализ крови;
- Рентгенография;
- Эндоскопия. Сюда относят колоноскопию, ректороманоскопию;
- ФГДС – фиброгастродуоденоскопия. Данный метод позволяет провести осмотр стенок желудка и распознать полипы и опухоли.
Проводить компьютерную томографию и МРТ при данном заболевании абсолютно не целесообразно, так как данная методика не показывает все те изменения, которые происходят в желудке. При необходимости, врач может взять на исследование желудочный сок. Естественно, что перед тем, как врач назначит определенные исследования, он должен проанализировать все симптомы, которые испытывает пациент.
Методика лечения напрямую зависит от причины, по которой было вызвано заболевание. Но, для всех типов гиперплазии существует стандартная схема, по которой осуществляется лечение:
- Антибиотики, которые должны снять воспаление, устранить болевые симптомы, а также побороть инфекцию и бактерии, спровоцировавшие развитие болезни (Метронидазол, Кларитромицин, Левофлоксацин, Амоксицилин, Ципрофлоксацин, Тетрациклин);
- Ингибиторные препараты, которые препятствуют секреции кислоты в желудке (Омепразол, Вазонат, Пантопразол);
- Висмутные препараты. Это специальные средства, которые восстанавливают слизистые оболочки желудка, нормализуют выделение, свойства и структуру слизистой ткани, а также создают неблагоприятные условия для развития бактерии Helicobacter pillory.
Только лечащий врач должен подбирать препараты для медикаментозной терапии, отталкиваясь от клинической картины согласно всем проведенным исследованиям. Лечение в общей сложности займет от 7 до 14 дней.
Очень часто в качестве сопутствующего лечения, врачи рекомендуют пациентам старые народные средства, а именно:
- Чай с имбирем. Корень имбиря является мощным антибактериальным и антисептическим средством, которое убивает все вредные бактерии, в том числе и Helicobacter pillory;
- Ромашка. Ромашковый чай отлично снимает воспаление, устраняет боль и снимает напряжение мышечной ткани желудка;
- Перечная мята. Добавляя несколько листочков мяты в чай, можно избавиться от тошноты и изжоги во время лечения.
При наличии злокачественных образований, воспалении лимфы желудка или онкологии, лечение включает в себя биопсию, хирургическое вмешательство и химиотерапию.
Как и при любой другой тяжелой форме патологии желудка или кишечника, необходимо снизить нагрузку на органы пищеварения к абсолютному минимуму. Только придерживаясь диетического питания, болезнь исчезнет быстро и навсегда. Как правило, используют диету №5 по Певзнеру, правила которой гласят:
- Питание должно быть дробным (маленькие порции, но 5-6 раз за день);
- Пища не должна содержать никаких пряностей, не должна быть кислой, острой или соленой;
- В период лечения необходимо полностью исключить растительные жиры;
- Запрещено употреблять жареные блюда;
- Категорически запрещены газированные напитки, соки, алкоголь;
- Мясо и рыба только нежирных сортов и только отварная либо приготовлена на пару;
- Для быстрого восстановления поврежденных тканей, необходимо употреблять побольше сложной клетчатки (каши).
Помните, что гиперплазия не является диагностированным заболеванием, а возникает вследствие хронических патологий слизистых оболочек желудка, к которым чаще всего приводят гастрит и язва желудка. Лечение полностью зависит от причины, которая вызвала эти нарушения. Если придерживаться всех рекомендаций лечащего врача, соблюдать диетический режим питания во время лечения и в реабилитационный период, полное выздоровление наступает в кратчайшие сроки.