Что делать, если вы поскользнулись, упали и больно ушиблись. И как понять, пройдет ли само или стоит обратиться за медицинской помощью, – в колонке для Women’s Health рассказывает главный врач клиники «Чжуд-Ши» Жимба Данзанов.
Самые неприятные травмы случаются не на катке или на горнолыжном склоне, где мы сосредоточены и всегда готовы к падению, а на улице по дороге домой.
Человек не успевает сгруппироваться и часто падает очень неудачно. Чем, кроме переломов и черепно-мозговых травм, опасны такие падения?
Падения на льду часто сопровождаются хлыстовым эффектом. Они запускают цепную реакцию и помимо ушиба мягких тканей приводят к отдаленным последствиям: миофасциальным зажимам, смещению, растяжению. Проявляться они могут по-разному: головными болями, болями в шее и плечах, чувством напряжения, прострелами, дискомфортом в разных частях тела. Совсем не обязательно, что последствия дадут о себе знать в месте удара, что, безусловно, затрудняет диагностику.
Как понять, насколько все серьезноНасколько серьезными будут последствия ушиба, зависит в первую очередь от скорости вашей реакции, эластичности связок и тренированности мышц-стабилизаторов. Молодой спортсмен и пожилая женщина с пакетом в руках упадут по-разному. Поэтому, если ушибся кто-то из ваших старших родственников, мягко, но настойчиво отведите его к врачу: травматологу, остеопату или просто на рентген.
Во всех остальных случаях рекомендации следующие. Если вы чувствуете, что падение было неудачным, не ждите последствий. Сделайте рентген и со снимком отправляйтесь к врачу. Обязательно нужно обратиться за помощью, если вы ударились локтем, головой или копчиком – травмы копчика, кстати, не менее опасны, чем травмы головы: они влияют на весь позвоночник и нередко – на мужское и женское здоровье.
Если ни локти, ни голова, ни копчик при ударе не пострадали, то осмотрите место ушиба и оцените свои ощущения. Нарушение подвижности, острая боль при движении, сильный отек – однозначный повод обратиться к врачу. А вот с синяком и поверхностной болью в месте ушиба можно подождать два-три дня. При отсутствии улучшений обратитесь к остеопату или мануальному терапевту.
Как быстрее восстановитьсяСовсем не обязательно ждать, пока ушиб или синяк пройдет сам собой: восстановление можно и нужно ускорять. Для этого надо усиливать кровообращение и снимать воспаление.
Восстановить кровообращение помогают массаж (если место ушиба не сильно болит) и иглоукалывание (если есть боль или отек). В целом обе процедуры отлично разгоняют кровь и ускоряют восстановление, а выбор между ними – вопрос личных предпочтений.
Воспаление можно снять травяными сборами. Они отлично помогают даже после удаления зубов мудрости и сложных операций, не говоря уже о таких мелочах, как синяки и ушибы.
Своим пациентам после внезапных столкновений со льдом я назначаю обезболивающие и противовоспалительные сборы, а также сборы, которые усиливают кровообращение и борются с отеками. К первой категории относятся препараты с шафраном, баданом толстолистным, ромашкой и кардамоном. Ко второй – сборы с имбирем, крапивой, рододендроном.
Но ключевое слово здесь именно «сборы». Заваривать отдельно рододендрон, бадан или другие травы я очень не советую: в любом фитосборе важны концентрация и соотношение трав, иначе эффект может быть непредсказуемым.
]]>
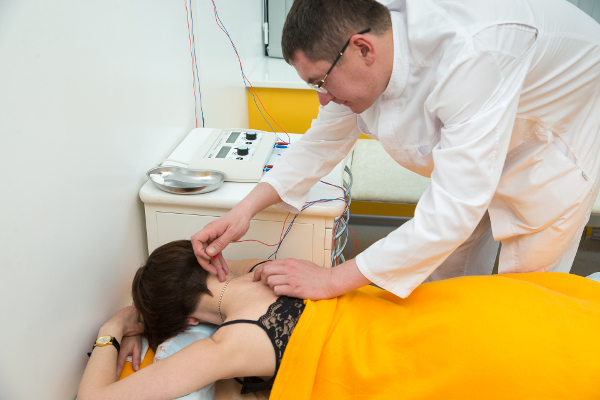
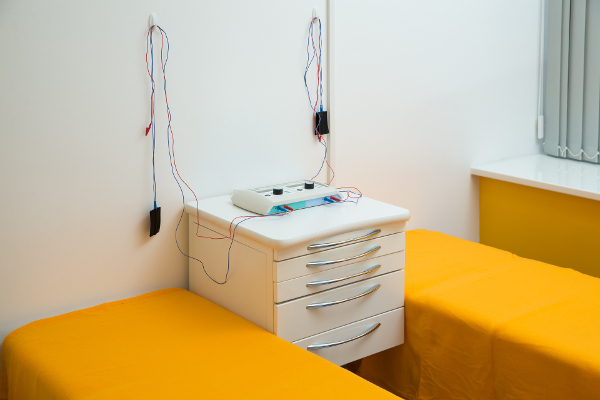
Суть метода ВТЭС
Низкочастотный ток, соответствующий биотокам человека, через тонкую иглу-проводник подводится вплотную к пораженному участку костной ткани. Непосредственное воздействие на болевую зону улучшает микроциркуляцию крови, нормализует кровоток, снимает спазмы мышц и отеки.
Самое главное его действие — это быстрое устранение костно-болевого синдрома и восстановление нервов, идущих из позвонка к конечностям. Этот уникальный эффект происходит только при внутритканевой электростимуляции. Метод быстро устраняет любую нейропатическую боль в нервах, применяется при грыжевых выпячиваниях.
Кто разработал
Внутритканевая электростимуляция разрабатывалась А.А.Герасимовым во главе группы ученых как метод обезболивания и лечения заболеваний опорно-двигательного аппарата. Было доказано, что известные физиотерапевтические процедуры, основанные на использовании тока, малоэффективны, т.к. кожа является защитным барьером, снижающим силу электрического воздействия в 200-500 раз. Если же кожный барьер миновать и подвести иглу-электрод непосредственно к участку патологии, то концентрированный импульс обеспечит активное воздействие на ткань, обеспечивая эффективность до 97%. Научная разработка профессора Андрея Александровича Герасимова утверждена и рекомендована Минздравом РФ к внедрению и широкому использованию в практике. Метод Герасимова имеет высокий показатель эффективности и с успехом используется во многих клиниках и санаториях России и зарубежных стран.
Преимущества
- Метод наиболее эффективен в сравнении с другими физиотерапевтическими процедурами, т.к. биоток подводится непосредственно к пораженной ткани, минуя кожу и мышцы, которые препятствуют прохождению токов.
- Практически не имеет противопоказаний.
- Болевой синдром снимается за 1-2 процедуры, длительность курса лечения до 10 процедур.
- Имеет продолжительный эффект, снижает частоту обострений.
- Позволяет без медикаментов и без операций вылечить даже сложные заболевания опорно-двигательного аппарата и грыжи дисков.
- Срок лечения меньше в 3-4 раза.
- Стоимость курса ниже, чем у других методов.
- В зависимости от заболевания либо отпадает необходимость в медикаментозном лечении, либо действие препаратов становится значительно эффективнее
- Процедура практически безболезненна, может проводиться амбулаторно и стационарно, не имеет возрастных ограничений
Эффект лечения
- Нормализует кровообращение, восстанавливает микроциркуляцию крови.
- Предотвращает разложение тканей суставов, способствует восстановлению хрящевой ткани.
- Обеспечивает обмен веществ костной ткани.
- Восстанавливает периферические нервные окончания.
- Полное устранения боли у 95% пациентов.
Показания к применению
- Боль в различных отделах опорно-двигательного аппарата
- Остеохондроз
- Артроз
- Артрит
- Позвоночная грыжа
- Сколиоз
- Повреждение периферических нервов
- Вегетососудистая дистония, головная боль, мигрень
- Травмы опорно-двигательного аппарата
- Пяточная шпора
Противопоказания
- беременность,
- заболевания крови,
- инфекции,
- онкология,
- тяжелые нарушения сердечного ритма,
- наличие искусственного водителя ритма,
- сердечная или легочная недостаточность выше 2 степени,
- артериальная гипертензия.
Сегодня уже доказано, что источником боли является сама кость, т.к. в ней сосредоточено огромное количество остеорецепторов. Возникновение патологии в костной или хрящевой ткани неизбежно сопровождается ухудшением кровообращения, от которого напрямую зависит интенсивность боли. С помощью ВТЭС удалось разрешить задачу, которая была не под силу обычной физиотерапии. Теперь ток специальных биологических параметров стал достигать костей, хрящей, суставов и активизировать кровообращение и снабжение тканей кислородом, снижая боль. Устранение вертеброгенной боли в 90-92% случаев против 36-39% при традиционном лечении.


Дополнительные процедуры
Медикаментозная блокада
Блокада – это введение лекарственных препаратов в болевой участок тканей или к раздраженным нервам. Применяется для быстрого устранения или уменьшения боли.
Суть лечения:
обезболивающий препарат вводится в виде инъекции в болевой очаг, в том числе в суставы, позвоночник, и лишает чувствительности рецепторы, заглушая болезненные ощущения. В качестве обезболивающего используется наиболее эффективная и безопасная на сегодняшний день новокаиновая блокада.
Блокада не только обезболивает, но и лечит, надолго устраняя боль. Для этого применяют специальные лечебные смеси, эффективно устраняющие боль в сочетании с внутритканевой электростимуляцией.
Преимущества:
- Наиболее быстрый способ устранения боли.
- Быстрое возвращение подвижности суставов и мышц.
Эффект лечения:
- Снимается боль.
- Лечебный эффект препарата останавливает воспалительный процесс, снимает мышечное напряжение, восстанавливает подвижность суставов и околосуставных мышц.
Показания:
острая боль в суставах и позвоночнике.
Обезболивание
Обезболивание — часть комплексного лечения или отдельные процедуры для снятия мышечных спазмов, устранения головной боли, острой боли в спине и пр. при помощи медикаментозных средств.
Суть обезболивания заключается во введении препаратов в пораженные участки и ткани различными способами. Это могут быть внутривенные капельные вливания, внутримышечные инъекции, введение медикаментозных препаратов в суставные полости.
Преимущества обезболивания
Боль подобна сигналу тревоги: после его передачи все внутренние системы организма начинают работать в положении «чрезвычайной ситуации», напрягаются мышцы, сужаются сосуды, нарушается кровообращение. Такое состояние вредит здоровью, усугубляя патологический процесс. Медикаментозное обезболивание быстро снимает болевые ощущения, позволяя организму вернуться в режим нормального функционирования.
Эффект обезболивания — устранение болевого синдрома. Это важный этап в лечении заболевания, который способствует улучшению физического и психологического состояния пациента, его скорому выздоровлению.
Показания к проведению обезболивания:
заболевания позвоночника, которые сопровождаются хронической болью, остеохондроз, спондилез, радикулит, грыжа, миозит, люмбаго, артроз.
Травма как причина болевых ощущений
 Причин неприятных ощущений внизу спины может быть множество. Чаще всего боли возникают после травм этой зоны. На это могут пожаловаться профессиональные спортсмены. Но и обычному человеку достаточно один раз упасть на землю зимой при гололеде, чтобы получить серьезный ушиб. Мы все знаем, что во время падения нужно сгруппироваться и попытаться повернуться набок. Тогда риск травмы сведен к минимуму. Но в неожиданной экстренной ситуации многие просто не успевают сменить положение при падении. Достаточно один раз приземлиться на таз, чтобы заполучить перелом копчика или трещину позвонка.
Причин неприятных ощущений внизу спины может быть множество. Чаще всего боли возникают после травм этой зоны. На это могут пожаловаться профессиональные спортсмены. Но и обычному человеку достаточно один раз упасть на землю зимой при гололеде, чтобы получить серьезный ушиб. Мы все знаем, что во время падения нужно сгруппироваться и попытаться повернуться набок. Тогда риск травмы сведен к минимуму. Но в неожиданной экстренной ситуации многие просто не успевают сменить положение при падении. Достаточно один раз приземлиться на таз, чтобы заполучить перелом копчика или трещину позвонка.
Проблема в том, что после таких серьезных ушибов пациенты редко обращаются к врачу. Они ждут, что скоро боль пройдет сама собой. Но иногда этого не происходит, а врач обнаруживает запущенное состояние больного.
Если вы не падали на копчик, но он все равно болит, когда резко встаешь, возможно на позвонках образовались костные мозоли. Они возникают из-за микротравм при постоянном воздействии на отдел позвоночника. Такие проблемы характерны для жокеев, наездников, занимающихся верховой ездой.
Читайте так же: Причины боли в шее сзади
Сидячий образ жизни и гиподинамия
 На боли в «пятой точке» жалуются офисные клерки, люди, занятые на «сидячей» работе. Постоянное пребывание в одной позе приводит к нарушению кровообращения нижних отделов позвоночника. Усугубляет это положение еще и сидение в неудобном кресле. Чтобы справиться с проблемой, нужно устраивать себе физкультминутки на работе. Хотя бы раз в час следует подниматься с кресла, делать простые упражнения – наклоны, подъем согнутых в коленях конечностей. Регулярные занятия спортом тоже позволяют быстро избавиться от болевых ощущений.
На боли в «пятой точке» жалуются офисные клерки, люди, занятые на «сидячей» работе. Постоянное пребывание в одной позе приводит к нарушению кровообращения нижних отделов позвоночника. Усугубляет это положение еще и сидение в неудобном кресле. Чтобы справиться с проблемой, нужно устраивать себе физкультминутки на работе. Хотя бы раз в час следует подниматься с кресла, делать простые упражнения – наклоны, подъем согнутых в коленях конечностей. Регулярные занятия спортом тоже позволяют быстро избавиться от болевых ощущений.
Кисты и свищи в области копчика
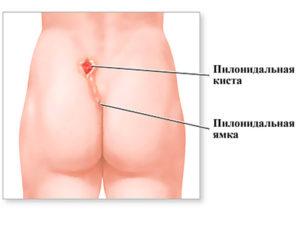 Нередко в области рудиментарных позвонков возникают нагноения, кисты. Их диагностируют хирурги в условиях поликлиники. В большинстве случаев требуется удаление свищей и наростов. Важно правильно подготовиться к операции, чтобы она прошла успешно. Восстановительный период не занимает много времени. Пациента быстро выписывают домой. Какой-то период он еще остается под наблюдением специалистов. Но в большинстве случаев проблема уходит и уже не возвращается.
Нередко в области рудиментарных позвонков возникают нагноения, кисты. Их диагностируют хирурги в условиях поликлиники. В большинстве случаев требуется удаление свищей и наростов. Важно правильно подготовиться к операции, чтобы она прошла успешно. Восстановительный период не занимает много времени. Пациента быстро выписывают домой. Какой-то период он еще остается под наблюдением специалистов. Но в большинстве случаев проблема уходит и уже не возвращается.
Это важно
Если боль возникает периодически, досаждает в течение продолжительного времени, нужно обратиться к врачу. Не стоит начинать самостоятельное лечение, посещать массажистов или костоправов. Такие действия могут лишь усугубить имеющееся положение.
Боль в копчике, как симптом других заболеваний
 Боли в области копчика называют кокцигодинией. Выше были рассмотрены первичные причины этого состояния. Но бывает так, что неприятные ощущения возникают из-за развития серьезных заболеваний других органов и систем. Тогда болевой синдром, когда встаешь либо наклоняешься, рассматривается как симптом.
Боли в области копчика называют кокцигодинией. Выше были рассмотрены первичные причины этого состояния. Но бывает так, что неприятные ощущения возникают из-за развития серьезных заболеваний других органов и систем. Тогда болевой синдром, когда встаешь либо наклоняешься, рассматривается как симптом.
Он может возникать при остеохондрозе, защемлении нервных окончаний, межпозвоночной грыже. Блуждающие боли характерны при болезнях мочеполовой системы – пиелонефрите, цистите, эндометрите у женщин, простатите у мужчин
Если боль в копчике досаждает молодой маме после родов, необходимо срочно показаться лечащему врачу. Расхождение костей таза после родовой деятельности – серьезная проблема, которая может привести к инвалидности, если не начать своевременную терапию.
Читайте так же: Психосоматическое расстройство — боль в пояснице
Диагностика и лечение заболеваний
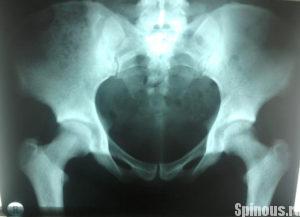 Вне зависимости от первоначальных причин болезненного состояния, необходимо провести полную диагностику организма. Наличие воспалительного процесса в организме определяется простым анализом крови. Иногда требуется функциональная диагностика – рентгенография, МРТ, компьютерная томография.
Вне зависимости от первоначальных причин болезненного состояния, необходимо провести полную диагностику организма. Наличие воспалительного процесса в организме определяется простым анализом крови. Иногда требуется функциональная диагностика – рентгенография, МРТ, компьютерная томография.
Это важно
Если причиной боли стала травма, то уменьшить вероятность развития воспалительного процесса можно, сразу наложив на ушибленный участок холодный компресс. Если после падения или удара уже прошло время, охлаждать эту зону нельзя. Ее нужно, наоборот, прогревать.
Нужно рассказать доктору, что у вас болит копчик, когда встаешь. Он назначит нестероидные обезболивающие и противовоспалительные препараты. Иногда этого достаточно, чтобы избавиться от проблемы. Нередко требуются дополнительные меры в виде физиотерапии, ЛФК.
Лечебная физкультура при болях в копчике
 Отличные результаты дают правильно выполняемые оздоровительные физические упражнения. Они делаются плавно и медленно. Резких движений необходимо избегать. Следует стать в позу кобры – лежа на животе, поставить ладони на пол на уровне груди или плеч, поднять верхнюю часть корпуса, оставляя ноги и тазовые кости прижатыми к полу. При этом нельзя высоко поднимать плечи. В таком положении поверните голову в одну сторону, потом в другую.
Отличные результаты дают правильно выполняемые оздоровительные физические упражнения. Они делаются плавно и медленно. Резких движений необходимо избегать. Следует стать в позу кобры – лежа на животе, поставить ладони на пол на уровне груди или плеч, поднять верхнюю часть корпуса, оставляя ноги и тазовые кости прижатыми к полу. При этом нельзя высоко поднимать плечи. В таком положении поверните голову в одну сторону, потом в другую.
Стоя ровно, можно наклоняться вперед, обхватывая руками голени. Необязательно держать колени ровными, их можно чуть согнуть, тогда уменьшится нагрузка на позвоночник.
Это важно
Любые лечебные упражнения сначала нужно выполнять под контролем инструктора. Лишь освоив технику, вы сможете повторять их дома.
Комплексное лечение
Если доктор назначает лечение, необходимо следовать всем его рекомендациям. Положительный эффект вы заметите сразу, но прекращать терапию после первых улучшений нельзя. Следует продолжать ее ровно столько, сколько это требуется. Иначе боль снова вернется. Доктора используют комплексный подход в реабилитации своих пациентов, используя медикаментозные препараты, ЛФК, процедуры в физ. кабинете. К хирургическому вмешательству прибегают лишь в крайнем случае, когда другие методы оказываются неэффективными. Причиной болей в копчике могут стать серьезные заболевания, требующие срочного лечения. Нельзя беспечно относиться к своему здоровью. Вы должны следить за ним, своевременно обращаясь за врачебной помощью. Современные методы диагностики позволяют выявить сложные болезни на самой ранней стадии их развития. В этом случае лечение обойдется дешевле и будет длиться меньше.
Читайте так же: Основные причины для появления болей в правом подреберье
Описание болей в копчике при разных заболеваниях
Боль в копчике после травмы
Травма обычно вызывает резкую, острую и сильную боль в области копчика. В основном такого рода боль возникает приступообразно, но и может мучить пациента постоянно, усиливаясь при ходьбе или в сидячем положении. Осложняется постановка диагноза тем, что боль в копчике после травмы может появиться спустя большое количество времени, когда пациент уже и думать забыл о своей проблеме.
Боль в копчике, когда встаешь
Появление боли в копчике при вставании нехарактерно для его травматизации. Обычно такая боль связана с образованием спаечного процесса в малом тазу или послеоперационными рубцами в промежности.
Боль в области копчика, когда сидишь
Боль в копчике при сидении является следствием привычки сидеть на мягкой мебели. Копчик при этом находится в неправильном положении и в сосудах, которые снабжают его кровью, образуются застойные явления. Это в свою очередь провоцирует отложение солей в позвонках копчика и появление болей.
Боль в копчике в положении сидя характерна также для спортсменов (велосипедистов и занимающихся конным спортом). В этом случае причиной боли становится микротравмы от занятий спортом. Еще подобная боль бывает у женщин после родов, в процессе которых копчик подвергся деформации (сильное разгибание межпозвоночных суставов). И наконец последней причиной боли в копчике при сидении является копчиковая киста.
Боли в копчике при наклоне
Если вас беспокоит боль в копчике при наклоне, это скорей всего результат хронически протекающего воспалительного процесса в малом тазу (матке и придатках матки, мочевом пузыре, кишечнике). Также копчик болит при наклоне при наличии у пациента таких заболеваний, как эндометрит, колит, дисбактериоз кишечника, цистит, аднексит, сигмоидит.
Тянущая и ноющая боль в копчике
Тянущая боль в области копчика характерна для воспаления внутренних половых органов: яичников и придатков матки у женщин и простатите и аденоме простаты у мужчин. Также ноющая боль в копчике выступает в качестве второстепенного симптома остеохондроза пояснично-крестцового отдела позвоночника. Иногда подобная боль возникает при длительном сидении на унитазе из-за частых запоров и геморрое.
Боль под копчиком
Болеть под копчиком может после травмы (ушиба, подвывиха, смещения), имеющей место быть несколько лет назад. Такого рода боли бывают при заболеваниях прямой кишки, опущения влагалища, наличия послеоперационных рубцов в области заднего прохода.
Боли выше копчика
Болезненные ощущения выше копчика характерны для невралгии (воспалении нервов пояснично-крестцового отдела позвоночника).
Боли, отдающие в копчик
Боли, которые отдают в копчик, возникают при таких заболеваниях, как остеохондроз, геморрой, кисты позвоночника, воспаление тазобедренных суставов и прямой кишки. Такую боль может вызывать и спаечный процесс в органах малого таза.
Боли в копчике, крестце и пояснице
При кистах позвоночника, остеохондрозе пояснично-крестцового отдела пациента мучают боли как в копчике, так и в пояснице и крестце. Та же картина характерна и для ущемления нервных окончаний в пояснично-крестцовом отделе позвоночника. При ущемлении седалищного нерва боль жгучая и резкая, в самом копчике или чуть выше него. Боли в пояснице и копчике также не редкое явление при заболеваниях прямой кишки.
Боли в копчике при месячных
Если женщину беспокоят боли в копчике при месячных, это может свидетельствовать о таком неприятном заболевании, как эндометриоз. Также пациентке следует обследоваться у гинеколога на предмет воспалительных процессов в малом тазу и лишь после исключения возможных гинекологических проблем, обратиться к неврологу.
Боли в копчике при беременности и после родов
Болезненные ощущения в копчике при беременности – явление нередкое. Причиной болей в копчике при беременности могут стать самые разные проблемы: нехватка кальция в организме, травма копчика в прошлом, физиологические изменения в организме в связи с интересным положением (деформация костей). Плод, растущий в матке, начинает сдавливать расположенные рядом органы, отклоняя при этом копчик назад, что весьма болезненно.
Также копчик болит при беременности из-за неправильного положения плода или его очень большого размера. Если пациентку беспокоит боль в копчике после родов, это говорит о том, что женщина получила родовую травму: сложные роды могли спровоцировать кровоизлияние в мягкие ткани, которые окружают копчик, что и стало причиной появления болей. В родах также часто происходит чрезмерное разгибание копчика. При прохождении плода через родовые пути конец копчика может выйти за пределы своих возможностей, причиняя в связи с этим боль при сидении и вставании.
Диагностика боли в копчике
Какое обследование необходимо пройти при болях в области копчика?
Для эффективного лечения болей в копчике необходимо правильно установить диагноз и выявить причину возникновения неприятных ощущений. Пациенту с подобными симптомами нужно будет посетить врачей нескольких специальностей и пройти комплексное обследование.
Помочь убрать болезненность в копчике в зависимости от причины возникновения могут следующие специалисты: хирург, невролог, гинеколог, проктолог, мануальный терапевт, остеопат. Больной должен будет подробно рассказать врачам о локализации боли, ее характере, уточнить, имели ли место в прошлом травмы или операции в малом тазу.
Самыми эффективными методами диагностики боли в копчике являются:
Пальпация
Чтобы определить точный источник боли в копчике, в первую очередь проводится пальпация проблемной области. При исследовании руками давление на копчик может вызвать появление или усиление болезненных ощущений. Боль может также провоцировать прикосновения в районе 5 см вокруг хвостовой кости.
Информативным методом является и пальпация области копчика через прямую кишку. Это позволит оценить подвижность позвонков и исключить опухоли в прямой кишке и влагалище. При необходимости назначается также ректоскопия, сфинктерометрия, баллонография.
Наружную пальпацию для исключения кист и других образований в области копчика проводит хирург. Для внутреннего осмотра на предмет анальных трещин, геморроя, образований в прямой кишке следует посетить проктолога. Гинеколог осматривает женщину на предмет воспалительных заболеваний в малом тазу и исключения опухолевых образований.
Рентгенография
Среди инструментальных методов исследования болезненности в районе копчика самым информативным считается рентгенография. С помощью рентгена крестцово-копчиковой области можно выявить травмы, которые привели к болевому синдрому, смещение позвонков, определить наличие грыж.
Для более точного результата перед процедурой необходимо соблюдать диету и сделать очистительную клизму. Но из-за особенностей строения копчика конкретного человека, не связанных с возникновением в нем боли, порой результат рентгеновского исследования не дает никаких результатов.
Магнитно-резонансная и компьютерная томография, УЗИ
Главной задачей при выполнении магнитно-резонансной и компьютерной томографии пояснично-крестцового отдела является исключение патологии позвоночника в области копчика. Данные исследования помогут также определить наличие воспаления и отечности окружающих копчик тканей, опухолей и заболеваний половых органов, органов мочевыделительной системы и брюшной полости, способных привести к болям в копчике.
По диагностической значимости МРТ, КТ и УЗИ уступают рентгенологическому исследованию. При подозрении на метастазы врачи дополнительно назначают сцинтиграфию костей – это процедура введения в организм человека радиоактивных изотопов для дальнейшей регистрации их излучения.
Но случается и так, что даже после проведения всех необходимых исследований и исключения возможных неврологических, проктологических, урологических и гинекологических заболеваний, выявить причину боли в копчике не удается. Тогда пациенту ставят диагноз анокопчиковый болевой синдром.





