Поражения стоп начинают встречаться все чаще и чаще. Одной из наиболее часто встречающихся видов патологии суставов стопы является вальгусная деформация или Hallux Valgus.
Что такое вальгусная деформация?
Под вальгусной деформацией чаще всего подразумевают нарушение нормального строения первого плюснефалангового сустава за счет смещения головки первой плюсневой кости латерально (кнаружи от стопы) и наклона проксимальной фаланги первого пальца кнутри.
Данное заболевание стоп ног развивается чаще всего в результате ношения тесной, узкой обуви. В результате этого под действием сдавления происходит “насильное” смещение проксимальной фаланги пальца. Параллельно с этим развивается растяжение связок и сухожилий пальца, что еще больше усугубляет ситуацию. Другой причиной развития деформации является врожденная предрасположенность к развитию данной патологии.
В результате воздействия внешних факторов происходит уплощение сводов стопы, после чего развивается поперечно-продольное плоскостопие, что и приводит к искривлению большого пальца стопы.
Страдают чаще всего женщины независимо от возраста (обычно заболевание проявляется в среднем и позднем возрасте).
Степени тяжести
Прогрессируя, искривление может усугубляться, что приводит к еще большей деформации пальца. Степень тяжести определяется за счет изменения двух основных величин – метатарзально-фалангового и межплюсневого (между 1 и 2 костями плюсны) углов.
При отклонении костей соответственно на 12 и 25 градусов развивается первая степень тяжести вальгусной деформации.
Если процесс прогрессирует, и расхождение составляет 18 градусов (метатарзально-фаланговый узел) и более 25 градусов между костями плюсны, в диагнозе выставляется вторая степень развития заболевания.
Если же углы увеличиваются более 18 и 35 градусов соответственно, можно выставлять третью степень тяжести заболевания.
Иногда встает вопрос – какую степень тяжести необходимо выставить, если изменение одного угла характерно для, например, первой степени, а другой угол увеличен больше чем нужно. В такой ситуации следует ориентироваться на изменения плюснево-фалангового сустава, так именно изменение в нем является доминирующим в патогенезе заболевания.
Клиника
На начальной стадии заболевания основным проявлением заболевания будет скованность при ходьбе, чувство дискомфорта. При прогрессировании процесса наблюдается развитие воспалительного процесса в суставной сумке (бурсита), что ухудшает течение болезни. Прибавляются боль в суставе, усиливающаяся при ходьбе, невозможность осуществления функции амортизации. По мере прогрессирования, заболевание может осложниться развитием остеохондроза, остеоартроза (за счет уплощения межпозвонковых дисков). Появляются неинтенсивные, ноющие боли в позвоночнике, чувство тяжести и затекания после периода покоя, а также интенсивная болезненность после совершения физической нагрузки.
Попутно, в суставе развивается отек: он увеличивается в размере, сглаживаются суставные складки. При истощении суставного хряща поверхности костей начинают тереться друг о друга, что приводит к стиранию суставных поверхностей и последующему развитию остеофитов.
Диагностика
Обычно для постановки диагноза вальгусного искривления большого пальца достаточно жалоб пациента, собранного анамнеза и визуального осмотра. Плоско-вальгусная деформация стоп диагностируется при помощи рентгенографии пораженного сустава с целью определения углов отклонения между костями и степени тяжести. Иногда используется магнитно-резонансная томография и сцинтиграфия.
Как дополнительные методы, использующиеся для дифференциальной диагностики, применяются общий анализ крови, биохимическое исследование крови,
диагностическая пункция сустава, исследование синовиальной жидкости с последующим ее посевом на питательную среду (для определения микроорганизмов). Преимущественными показателями, которые являются основными диагностическими критериями, являются определение ревмофактора (диагностика ревматоидного артрита), мочевой кислоты (подагра), а также некоторых специфических возбудителей артрита.
Лечение вальгусной деформации
Лечение Hallux Valgus следует начинать с нормализации образа жизни. При наличии лишнего веса рекомендуется избавиться от него (плоскостопие и остеохондроз ухудшают течение заболевания и способствуют его прогрессированию). В данном случае, если все же имеет место Hallux Valgus, лечение без операции может оказать значительный эффект.
Обувь, предположительно приведшую к деформации, по возможности стоит прекратить использовать.
Немаловажным является отказ от вредных привычек.
В качестве профилактики развития вальгусного искривления следует использовать удобную обувь на мягкой подошве без каблука. Небесполезным окажется и проведение ножных ванночек, а также массажа стоп после сильной статической нагрузки на ноги. Между пальцами можно помещать специальные ортопедические прокладки, препятствующие смещению фаланги большого пальца.
Если подобные консервативные методы не помогают, прибегают к дополнительному использованию симптоматической медикаментозной терапии, направленной на улучшение состояния путем посиндромного воздействия.
Медикаментозная терапия
С целью улучшения состояния для лечения Hallux Valgus часто принимают различные медикаменты.
Основными группами препаратов являются нестероидные противовоспалительные средства (НПВС) — препараты “Нимесулид”, “Мелоксикам”. Данные лекарства способствуют купированию воспалительного процесса за счет блокирования циклооксигеназы-2 – основного провоспалительного медиатора. Препараты позволяют снять воспаление, уменьшить локальную отечность, снизить боль. Могут использоваться как для перорального использования, так и посредством аппликаций (смазывания) зоны поражения.
Кроме НПВС, широкое распространение получили растворы электролитов и противовоспалительных средств, использующиеся при помощи электрофореза. Данный метод позволяет внести лекарство непосредственно в область воспаления, минуя желудочно-кишечный тракт. Таким образом устраняется негативное действие НПВС на слизистую оболочку желудка при приеме их внутрь.
Хирургическое лечение
При неэффективности консервативного лечения прибегают к хирургическому вмешательству. Оно проводится чаще всего при запущенном течении заболевания на его поздних стадиях, а также при выраженной деформации пальцев.
Чем раньше будет проведена операция, тем благоприятнее прогноз.
На начальных стадиях для лечения данной патологии использовалась довольно тяжелая операция. Hallux Valgus устраняли при помощи массивного иссечения головок сустава. За счет этого он значительно травмировался, что приводило к отдаленным нарушениям функции. В настоящее время приоритет отдается суставосохраняющим операциям, цель которых – минимальное вмешательство на костях при максимальном воздействии на сухожилия и связки. Широко используются операции Шеврона, Скарфа (корригирующие остеотомии). При их неэффективности прибегают к созданию артродеза. Плоско-вальгусная деформация стоп в тяжелых случаях может потребовать протезирования пораженного сустава.
Операции проводятся в шести вариациях (хотя в настоящее время их создано более 130, но они не подтвердили свою эффективность).
Помимо иссечения головок костей проводится и коррекция уплощенных сводов стоп.
Прогноз после операции
В послеоперационном периоде рекомендовано избегать значительных физических нагрузок (они могут поспособствовать неправильному восстановлению сустава). Не следует нагружать свои стопы в течение полутора-двух месяцев (минимальный срок сращения сустава после проведенного оперативного вмешательства). На все это время следует носит специальный ортопедический сапог. При соблюдении данных условий прогноз наиболее благоприятный.
Если же состояние было диагностировано несвоевременно и процесс прогрессировал и привел к необратимым изменениям, то прогноз плавно переходит в группу условно-неблагоприятных. Данное заболевание стоп ног способствует росту инвалидизации, нарушению ходьбы. В таком случае даже вмешательство хирургов становится неэффективным, так как оно только замедляет прогрессирование процесса, но не устраняет его причину.
Стоит ли лечить данное состояние?
Данным вопросом часто задаются многие люди. Для некоторых развитие подобной деформации – катастрофа, так как данная группа людей свято бережет свою внешность и не может допустить, чтобы неприятный дефект портил их внешний вид. Другие же спокойно относятся к изменению костей и не спешат бежать на прием к доктору. Как же быть – лечить или не лечить? Стоит ли обращаться к хирургам за помощью при развитии Hallux Valgus? Отзывы об этом заболевании разнообразны и специфичны.
С одной стороны, лучше всего при малейших изменениях со стороны сустава своевременно обратиться к ортопеду или травматологу. Своевременная диагностика данного заболевания позволяет избавиться от него безо всяких нежелательных последствий. Чем позже данное состояние будет выявлено, тем более тяжелыми последствиями для опорно-двигательной системы оно может обернуться. Именно поэтому вопрос о лечении вальгусной деформации большого пальца является сугубо индивидуальным. Каждый сам решает, стоит ли “ложиться под нож”, или лучше оставить все как есть.
Боли в стопе — локализация
Боль в стопе, как правило, начинается в одном из трех мест: пальцы стопы, передняя часть стопы, или задняя часть стопы.
- Пальцы. Проблемы с пальцами стопы чаще всего встречаются из-за давления, при ношении неудобной обуви.
- Передняя часть стопы (фронтальная). Боли, возникающие здесь обычно, вовлекают одну из следующих групп костей:
- Метатарзальные кости (пять длинных костей, которые простираются от передней стороны свода к костям пальцев стопы),
- Кости сесамовидные (две маленькие косточки, прикрепленные к первой метатарзальной кости, которая соединяется с большим пальцем ноги),
- Метатарзальные кости (пять длинных костей, которые простираются от передней стороны свода к костям пальцев стопы),
- Кости сесамовидные (две маленькие косточки, прикрепленные к первой метатарзальной кости, которая соединяется с большим пальцем ноги),
Возможные причины появления Невромы Мортона
Чаще невромой Мортона страдают женщины, что возможно, связано с ношением женщинами тесной узкой обуви и на высоких каблуках. Ношение такой обуви способствует смещению костей стопы таким образом, в результате которого повышается риск формирования невромы Мортона. Кроме того, среди способствующих факторов образования невромы Мортона находится и избыточный вес.
Эти Боли могут возникать как при нагрузке на стопу во время ходьбы или физической активности, так и в состоянии покоя.
Своевременное лечение и профессиональная помощь (иногда достаточно простой консультации) позволят избежать осложнений, дорогостоящего лечения, вернут легкость вашим движениям и здоровье на долгие годы!
Почему болят стопы и пальцы ног — диагностика
– распространенная проблема, которая приводит к появлению болей в стопах и других нарушений. Это заболевание характеризуется нарушением нормальной формы стопы, а именно сглаживанию ее свода – внутренней части подошвы, которая приподнимается над землей в виде арки. В результате человек начинает опираться при ходьбе не только на наружную, но и на внутреннюю часть стопы. При этом происходит два патологических процесса:
- меняется нормальное взаиморасположение костей стопы, конфигурация суставов, что приводит к болям в стопе;
- в области свода стопы находятся важные сосуды и нервы: при плоскостопии они сдавливаются во время ходьбы, приводя к усилению болевого синдрома.
Плоскостопие и сопутствующие ему боли в стопе могут быть вызваны следующими причинами:
- врожденная слабость связочного аппарата: под действием постоянных нагрузок связки стопы у таких людей намного легче растягиваются, в итоге появляется деформация;
- рахит, перенесенный в детстве, способствует деформации стопы;
- врожденная разница в длине ног – состояние, которое встречается у многих людей;
- интенсивные, чрезмерные нагрузки, например, поднимание штанги, стоя на ногах;
- ношение неудобной обуви;
- иногда плоскостопие развивается после травмы, во время которой происходит перелом костей стопы.
На начальных стадиях плоскостопия боли в стопе отсутствуют. Может ощущаться только сильная усталость после длительной ходьбы. В дальнейшем присоединяется болевой синдром. Плоскостопие может быть выражено настолько сильно, что приводит к интенсивным болям и развитию хромоты.
Диагностика осуществляется при помощи рентгенографии, плантографии.
Лечение болей в стопах при плоскостопии предполагает следующее:
- Занятия лечебной физкультурой и гимнастикой. При сильно выраженном плоскостопии должны проводиться только под контролем врача-ортопеда. Эти мероприятия направлены на укрепление мышц, которые обеспечивают нормальную конфигурацию стопы.
- Ношение удобной обуви. При необходимости врач может назначить специальную ортопедическую обувь.
- Общеукрепляющие процедуры: хождение по росе, инею, босыми ногами по земле и камням. Стоит помнить о том, что закаливающие процедуры нужно выполнять методично и постепенно.
- Ношение ортопедических стелек.
- Применение специальных кремов и мазей от болей в ногах – сегодня они представлены в аптеках в широком ассортименте.
| Подробнее об этой патологии читайте в статье: Плоскостопие | Доступно о плоскостопии |
Лигаментит
В итоге женщина сталкивается с тем, что большой палец на ноге болит, а вид стопы становится довольно некрасивым. Если в таком случае не сходить на прием к специалисту, артроз может со временем превратится в бурсит. Это заболевание появляется из-за постоянного трения, поскольку во время него формируется воспаление околосуставной сумки, что нередко сопровождается не только опухолью, но и серьезным покраснением. Если и на этом этапе заболевания человек не обратится к врачу, то начнутся процессы деформации стопы, что почти не подлежит лечению.
К патологическим проявлениям относится боль в подушечке стопы при ходьбе и называется метатарзалгией. Боль обычно бывает вызвана перегрузкой одной или нескольких головок плюсневых костей, в том числе по причине их врождённого дефекта. Метатарзалгия может быть симптомом болезни Мортона — сдавливания подошвенного нерва IV пальца между III и IV плюсневыми костями или их головками[11]. Болезнь Мортона проявляется сильной болью в области третьего межпальцевого промежутка у основания третьего и четвёртого пальцев[12][13]. Патологическое уплощение поперечного свода, при котором стопа начинает опираться сразу на все головки плюсневых костей, называют поперечным плоскостопием.
Существуют и более безобидные причины, вызывающие боль в стопе под пальцами ног.
Травмы
Если пальцы ног травмированы, то при ходьбе будет возникать боль. Пальцы на ногах, очень сильно подвержены различным травмам. Наверное, не существует человека, который ни разу не ударялся пальцем ноги о какой-либо предмет. Очень важно при сильном ушибе проверить, нет ли трещины в кости или смещения сустава. Эти повреждения могут остаться незамеченными в молодости, но с возрастом из-за таких микротравм возможны неприятности с пальцами на ногах, и мучительная боль в стопе.
Слабость мышц
Иногда, после того, как пациенту пришлось длительное время соблюдать постельный режим при ходьбе могут возникать неприятные ощущения в стопе. Это связано с недостаточностью мышц. Такая боль может пройти сама собой по мере восстановления и укрепления мышечно-связочного аппарата стопы.
Если вас беспокоят боли в пальцах ног, вам нужно обратиться к одному из следующих специалистов:
Бородавки обычно располагаются на подошвенной поверхности стоп и при нагрузках могут вызывать раздражение и боль, причина их появления — вирус. Частая причина возникновения болей в стопах является вросший ноготь на большом пальце стопы. Он становится причиной раздражения, а иногда приводит к инфекции.
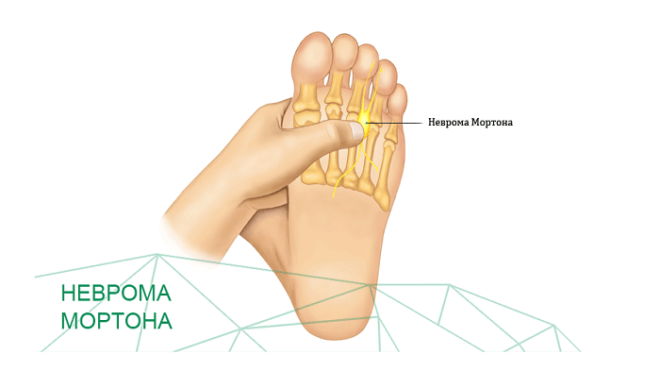
Что такое неврома Мортона
Патология обуславливается поражением подошвенного пальцевого нерва, из-за чего он оказывается защемленным костями плюсны. Патология в большинстве случаев односторонняя и задевающая нерв в 3-м межпальцевом участке. Во втором участке неврома Мортона появляется значительно реже, а в первом в исключительных случаях. Подавляющее большинство пациентов с данным диагнозом — женщины, которые активно носят узкую обувь на каблуке, из-за чего нога оказывается сдавлена. Болезнь Мортона в медицинской практике распространена.
Несмотря на то что в клинической терминологии неврома — это опухоль на нерве, а заболевание представляет всего лишь утолщение его оболочки, название патологии прочно вошло во врачебную практику. Наиболее же точно данное нарушение характеризуется термином метатарзалгия (болевой синдром, имеющий локализацию в области плюсневых костей). Также заболевание называют межплюсневой невромой, периневральным фиброзом и плантарной невромой.
Причины патологии
Невринома Мортона чаще поражает женщин, и потому в качестве его основной причины врачи всегда выделяют ношение анатомически непригодной обуви, которая нарушает распределение давления на стопу и сдавливает ноги, вызывая неправильное кровоснабжение и постоянное микротравмирование тканей. Также значительно повышает риск появления утолщения подошвенного нерва следующее:
- лишний вес;
- плоскостопие, особенно поперечное;
- облитерирующие заболевания ног;
- травмы стопы — невринома возникает как при острых, так и при хронических повреждениях;
- стоячая работа;
- гематомы в области нерва.
При наличии предрасполагающих к появлению нарушения факторов выбирать обувь следует только с анатомически правильной колодкой, которая не будет вызывать перегрузки области нерва. При плоскостопии необходимо дополнительно применение ортопедических стелек, которые, в свою очередь, будут качественно распределять давление на плюсневую область, снижая риск сдавливания нервов.

Симптомы заболевания и жалобы больных
В начале развития патологического процесса симптоматика у большинства больных отсутствует, и потому своевременного обращения за врачебной помощью не происходит. У единиц отмечается незначительная метатарзалгия при сдавливании стопы, которую не принимают за симптом болезни. Видимые изменения и симптомы в состоянии стоп отсутствуют, так как неврома Мортона не опухоль, как шваннома ноги, которая деформирует ткани.
При невроме Мортона появляются боль и ряд неприятных ощущений.
- Болевой синдром. Возникает после достаточно продолжительного пребывания на ногах, даже если обувь была правильной, а также почти сразу при неправильной колодке. По мере того как болезнь прогрессирует, болевой синдром появляется через все меньшее время пребывания на ногах. Ночные боли отмечаются крайне редко и только при особо сильной запущенности заболевания.
- Простреливающие боли в пальцах, между которыми находится проблемная зона. Они чаще всего отмечаются при резком надавливании в районе утолщения нерва.
- Регулярное покалывание в стопе.
- Жжение в области под пальцами, которое может быть очень сильным.
- Постоянное ощущение в обуви постороннего предмета в области подушечек пальцев.
- Онемение различной интенсивности зоны пораженного нерва и пальцев около него.
- Боль при покое появляется в случае сильно запущенной формы болезни.
Симптоматика нарастает постепенно. Она не появляется внезапно. До того как боли станут выраженными и начнут мешать нормальному передвижению, обязательно будут иметь место приглушенные симптомы. Больной часто их просто игнорирует, списывая на простую усталость ног.
Обращаться за врачебной помощью следует при появлении первых же симптомов развития патологии. Регулярно из-за простой усталости ноги болеть не будут.
Диагностика болезни
Синдром Мортона — широко распространенная патология, диагностика которой не представляет серьезных затруднений. После сбора анамнеза болезни, что имеет большое значение для диагностики, проводится пальпация больной стопы.
Если этого оказывается недостаточно, то проводят рентген или магнитно-резонансную томографию. Точно определить место нахождения утолщения нерва позволяет проведение УЗИ с использованием современных аппаратов. Эта процедура выявляет утолщение нарушение на 100%.
Как лечить Неврому Мортона
Если больной не знает, к какому врачу обратиться, то ему сначала нужно посетить терапевта. Из профильных специалистов лечением болезни занимаются ортопед, невролог, подолог и травматолог. В зависимости от того какая степень поражения имеет место, лечение болезни невромы Мортона может проводиться консервативными методами или хирургическими.
Консервативное лечение
Консервативная терапия начинается в первую очередь с того, что больному подбирается правильная обувь. Если продолжать хождение в тесных туфлях, то улучшения в состоянии стоп добиться не получится. Также необходимо использование ортопедических стелек, которые помогут правильно распределить нагрузку.
Больным противопоказаны длительная ходьба и стояние. По возможности ноги надо постоянно разгружать. Для снятия боли используют противовоспалительные средства нестероидного ряда. Основными из них являются Ибупрофен и Диклофенак. Также могут применяться блокады и мази с обезболивающим действием.
К консервативному лечению относится ряд методов физиотерапии. Проводится и иглоукалывание.
Если консервативное лечение не приносит должного результата, или у больного запущенная форма болезни, то применяют хирургический метод корректировки состояния.
Хирургия
Удаление проявлений невромы Мортона осуществляется несколькими способами. Сейчас самый популярный способ самый щадящий. При нем проводится разделение межплюсневой связки (поперечной). Такое хирургическое вмешательство продолжается 10 минут и не требует госпитализации. Уже через 2 часа после процедуры больной может наступать на ногу. Дискомфорт при этом будет минимальным.
Данная операция не исключает рецидива болезни, и тогда проводится полное иссечение утолщенной части нерва. Эта манипуляция длится несколько дольше, но также возможно обойтись без госпитализации. Процесс восстановления продолжительнее. Онемение в области иссеченной невромы сохраняется в течение некоторого времени.
Лечение народными средствами
Лечение невромы Мортона можно попробовать провести при помощи домашних средств.
- Свежая полынь. Такое средство применяют в летний сезон. Листья растения растирают до состояния кашицы и прикладывают к месту, в котором ощущается боль. Сверху кашицу накрывают полиэтиленом и после фиксируют бинтом. Оставляют компресс до утра. Длиться лечение должно не менее 1 месяца.

- Сало с солью. Это средство помогает размягчить участок уплотнения нерва и снять болевые ощущения. В 100 г растопленного сала добавляется столовая ложка пищевой соли. Состав толстым слоем кладут на больное место и укутывают по всем правилам компресса. Оставляют его на 12 часов. Лечение проводят ежедневно до полного снятия болевого синдрома.

- Уксусная ванночка. Такое средство позволяет не только избавиться от проблемы на раннем этапе, но и предупредить ее появление. Для процедуры в таз наливают 5 л максимально горячей воды, какую только могут выдерживать ноги, и добавляют 0,5 л уксуса. Парят ноги 30 минут. Процедуру повторяют 4 раза в неделю.

Лечение в домашних условиях болезни Мортона возможно лишь при ее первых симптомах. Лучше же использовать народные методы только для профилактики проблемы.
Осложнения и последствия заболевания
Невралгия Мортона при отсутствии лечения может приводить к неприятным последствиям. Основные осложнения патологии следующие:
- воспаление стопы, которое начинается в области пораженного нерва и распространяется на окружающие ткани;
- невозможность нормально ходить и надеть обувь из-за боли;
- невроз на фоне постоянной боли.
Своевременная терапия позволяет предупредить появление негативных последствий.
Профилактические меры
Есть способы предупредить появление невромы Мортона. Основными из них являются следующие:
- ношение анатомически правильной обуви;
- своевременное лечение плоскостопия у ребенка;
- использование ванночки для ног и массажа после ношения каблуков;
- поддержание нормального веса.
Полноценная профилактика позволяет сохранить здоровье ног. Неврома Мортона — серьезная проблема, предотвратить появление которой намного проще, чем лечить ее.
Что такое неврома Мортона
Патология обуславливается поражением подошвенного пальцевого нерва, из-за чего он оказывается защемленным костями плюсны. Патология в большинстве случаев односторонняя и задевающая нерв в 3-м межпальцевом участке. Во втором участке неврома Мортона появляется значительно реже, а в первом в исключительных случаях. Подавляющее большинство пациентов с данным диагнозом — женщины, которые активно носят узкую обувь на каблуке, из-за чего нога оказывается сдавлена. Болезнь Мортона в медицинской практике распространена.
Несмотря на то что в клинической терминологии неврома — это опухоль на нерве, а заболевание представляет всего лишь утолщение его оболочки, название патологии прочно вошло во врачебную практику. Наиболее же точно данное нарушение характеризуется термином метатарзалгия (болевой синдром, имеющий локализацию в области плюсневых костей). Также заболевание называют межплюсневой невромой, периневральным фиброзом и плантарной невромой.
Причины патологии
Невринома Мортона чаще поражает женщин, и потому в качестве его основной причины врачи всегда выделяют ношение анатомически непригодной обуви, которая нарушает распределение давления на стопу и сдавливает ноги, вызывая неправильное кровоснабжение и постоянное микротравмирование тканей. Также значительно повышает риск появления утолщения подошвенного нерва следующее:
- лишний вес;
- плоскостопие, особенно поперечное;
- облитерирующие заболевания ног;
- травмы стопы — невринома возникает как при острых, так и при хронических повреждениях;
- стоячая работа;
- гематомы в области нерва.
При наличии предрасполагающих к появлению нарушения факторов выбирать обувь следует только с анатомически правильной колодкой, которая не будет вызывать перегрузки области нерва. При плоскостопии необходимо дополнительно применение ортопедических стелек, которые, в свою очередь, будут качественно распределять давление на плюсневую область, снижая риск сдавливания нервов.

Симптомы заболевания и жалобы больных
В начале развития патологического процесса симптоматика у большинства больных отсутствует, и потому своевременного обращения за врачебной помощью не происходит. У единиц отмечается незначительная метатарзалгия при сдавливании стопы, которую не принимают за симптом болезни. Видимые изменения и симптомы в состоянии стоп отсутствуют, так как неврома Мортона не опухоль, как шваннома ноги, которая деформирует ткани.
При невроме Мортона появляются боль и ряд неприятных ощущений.
- Болевой синдром. Возникает после достаточно продолжительного пребывания на ногах, даже если обувь была правильной, а также почти сразу при неправильной колодке. По мере того как болезнь прогрессирует, болевой синдром появляется через все меньшее время пребывания на ногах. Ночные боли отмечаются крайне редко и только при особо сильной запущенности заболевания.
- Простреливающие боли в пальцах, между которыми находится проблемная зона. Они чаще всего отмечаются при резком надавливании в районе утолщения нерва.
- Регулярное покалывание в стопе.
- Жжение в области под пальцами, которое может быть очень сильным.
- Постоянное ощущение в обуви постороннего предмета в области подушечек пальцев.
- Онемение различной интенсивности зоны пораженного нерва и пальцев около него.
- Боль при покое появляется в случае сильно запущенной формы болезни.
Симптоматика нарастает постепенно. Она не появляется внезапно. До того как боли станут выраженными и начнут мешать нормальному передвижению, обязательно будут иметь место приглушенные симптомы. Больной часто их просто игнорирует, списывая на простую усталость ног.

Обращаться за врачебной помощью следует при появлении первых же симптомов развития патологии. Регулярно из-за простой усталости ноги болеть не будут.
Диагностика болезни
Синдром Мортона — широко распространенная патология, диагностика которой не представляет серьезных затруднений. После сбора анамнеза болезни, что имеет большое значение для диагностики, проводится пальпация больной стопы.

Если этого оказывается недостаточно, то проводят рентген или магнитно-резонансную томографию. Точно определить место нахождения утолщения нерва позволяет проведение УЗИ с использованием современных аппаратов. Эта процедура выявляет утолщение нарушение на 100%.
Как лечить Неврому Мортона
Если больной не знает, к какому врачу обратиться, то ему сначала нужно посетить терапевта. Из профильных специалистов лечением болезни занимаются ортопед, невролог, подолог и травматолог. В зависимости от того какая степень поражения имеет место, лечение болезни невромы Мортона может проводиться консервативными методами или хирургическими.
Консервативное лечение
Консервативная терапия начинается в первую очередь с того, что больному подбирается правильная обувь. Если продолжать хождение в тесных туфлях, то улучшения в состоянии стоп добиться не получится. Также необходимо использование ортопедических стелек, которые помогут правильно распределить нагрузку.
Больным противопоказаны длительная ходьба и стояние. По возможности ноги надо постоянно разгружать. Для снятия боли используют противовоспалительные средства нестероидного ряда. Основными из них являются Ибупрофен и Диклофенак. Также могут применяться блокады и мази с обезболивающим действием.
К консервативному лечению относится ряд методов физиотерапии. Проводится и иглоукалывание.
Если консервативное лечение не приносит должного результата, или у больного запущенная форма болезни, то применяют хирургический метод корректировки состояния.
Хирургия
Удаление проявлений невромы Мортона осуществляется несколькими способами. Сейчас самый популярный способ самый щадящий. При нем проводится разделение межплюсневой связки (поперечной). Такое хирургическое вмешательство продолжается 10 минут и не требует госпитализации. Уже через 2 часа после процедуры больной может наступать на ногу. Дискомфорт при этом будет минимальным.
Данная операция не исключает рецидива болезни, и тогда проводится полное иссечение утолщенной части нерва. Эта манипуляция длится несколько дольше, но также возможно обойтись без госпитализации. Процесс восстановления продолжительнее. Онемение в области иссеченной невромы сохраняется в течение некоторого времени.
Лечение народными средствами
Лечение невромы Мортона можно попробовать провести при помощи домашних средств.
- Свежая полынь. Такое средство применяют в летний сезон. Листья растения растирают до состояния кашицы и прикладывают к месту, в котором ощущается боль. Сверху кашицу накрывают полиэтиленом и после фиксируют бинтом. Оставляют компресс до утра. Длиться лечение должно не менее 1 месяца.

- Сало с солью. Это средство помогает размягчить участок уплотнения нерва и снять болевые ощущения. В 100 г растопленного сала добавляется столовая ложка пищевой соли. Состав толстым слоем кладут на больное место и укутывают по всем правилам компресса. Оставляют его на 12 часов. Лечение проводят ежедневно до полного снятия болевого синдрома.

- Уксусная ванночка. Такое средство позволяет не только избавиться от проблемы на раннем этапе, но и предупредить ее появление. Для процедуры в таз наливают 5 л максимально горячей воды, какую только могут выдерживать ноги, и добавляют 0,5 л уксуса. Парят ноги 30 минут. Процедуру повторяют 4 раза в неделю.

Лечение в домашних условиях болезни Мортона возможно лишь при ее первых симптомах. Лучше же использовать народные методы только для профилактики проблемы.
Осложнения и последствия заболевания
Невралгия Мортона при отсутствии лечения может приводить к неприятным последствиям. Основные осложнения патологии следующие:
- воспаление стопы, которое начинается в области пораженного нерва и распространяется на окружающие ткани;
- невозможность нормально ходить и надеть обувь из-за боли;
- невроз на фоне постоянной боли.
Своевременная терапия позволяет предупредить появление негативных последствий.
Профилактические меры
Есть способы предупредить появление невромы Мортона. Основными из них являются следующие:
- ношение анатомически правильной обуви;
- своевременное лечение плоскостопия у ребенка;
- использование ванночки для ног и массажа после ношения каблуков;
- поддержание нормального веса.
Полноценная профилактика позволяет сохранить здоровье ног. Неврома Мортона — серьезная проблема, предотвратить появление которой намного проще, чем лечить ее.


