Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
Трофическая язва лечение в харьков
Оглавление:
- Причины, симптомы и как лечить трофические язвы на ногах?
- Причины трофических язв
- Симптомы трофических язв
- Стадии трофической язвы
- Осложнения и последствия трофических язв
- Ответы на популярные вопросы
- Как и чем лечить трофическую язву?
- Трофические язвы. Причины, симптомы, признаки, диагностика и лечение патологии.
- Строение кожи, её кровоснабжение и иннервация
- Трофические язвы
- Почему появляется трофическая язва?
- Почему мокнет трофическая язва?
- Почему печет трофическая язва?
- К какому врачу идти с трофической язвой?
- Трофическая язва
- Лечение трофических язв в Харькове
- Что такое трофическая язва?
- Как лечить трофические язвы?
- Сколько заживает трофическая язва?
- Трофическая язва нижних конечностей
- Диагностика трофических язв в Одессе
- Лечение трофических язв в Одессе
Причины, симптомы и как лечить трофические язвы на ногах?
Трофическая язва на ногах – это рана открытого типа, располагающаяся на коже нижних конечностей и образующаяся на фоне отторжения тканей. Трофические язвы склонны к длительному существованию, не заживают на протяжении 6 недель и более. В патологический процесс вовлекается не только эпителий, но и располагающиеся под ним ткани. После заживления трофических язв на кожных покровах остаются рубцы. Даже не смотря на высокий уровень развития современной медицины, терапия трофических язв по сей день остается одной из наиболее сложных задач.
Чаще всего встречаются трофические язвы голеней и стоп. Согласно статистике, в мире от этой патологии страдает до 2 миллионов людей. Около 70% случаев возникновения язв связано с теми или иными нарушениями в функционировании венозно-сосудистого русла. Язвы никогда не возникают спонтанно, им предшествует довольно длительный процесс развития серьезных патологий в организме. Выявлением и лечением трофических язв занимается такая отрасль медицины, как флебология.
Причины трофических язв
Причины трофических язв многообразны, среди них можно отметить следующие факторы:
К формированию трофических язв в первую очередь приводит такое заболевание, как варикоз. Именно варикозное расширение вен способствует ухудшению оттока крови, приводит к ее застою. В итоге свежая кровь, богатая питательными веществами, не имеет возможности донести их до тканей нижних конечностей. Результатом такого голодания становится постепенное разрушение клеток. Вначале формируется поверхностная рана, которая постепенно трансформируется в язву;
Тромбоз вен представляет собой еще одну частую причину возникновения трофических язв. Они имеют тот же механизм развития, что и при варикозной болезни, только результатом застоя крови становится тромб, который перекрывает просвет артерии;
Атеросклероз артерий нижних конечностей характеризуется формированием на внутренних стенках жировых бляшек, которые по мере своего разрастания способны полностью перекрывать просвет сосудов. В результате недостаточности питания в тканях начинают развиваться патологические процессы, которые приводят к формированию язв;
Синдром Марторелла, который развивается на фоне уже имеющейся гипертонической болезни и способен приводить к формированию шунтов внутри вен и артерий. Это также вызывает нарушение кровообращения и становится пусковым механизмом в формировании трофических язв;
Сахарный диабет также способен приводить к образованию глубоких незаживающих ран на ногах;
Стать причиной развития этой патологии могут некоторые системные заболевания, например, васкулиты, коллагенозы, болезни крови, нарушения обмена веществ;
При несоблюдении правил личной гигиены возникают пиодермии, которые способны приводить к формированию язв;
Этиологическим фактором считается токсический эпидермальный некролиз Лайелла;
Любые заболевания сердечнососудистой системы способны провоцировать развитие трофических язв. Они возникают в результате выраженных отеков нижних конечностей на фоне недостаточности кровообращения;
Инфекционные заболевания способны приводить к формированию трофических язв – это туберкулез, сифилис, инфекционная тропическая болезнь, язва Нага, онхоцеркоз, лейшманиоз и пр.;
Трофические язвы могут являться следствием озлокачествления различных кожных образований или возникать при лучевых поражениях кожи;
Провоцирующими факторами выступают ожоги и обморожения нижних конечностей.
Согласно имеющимся статистическим данным в 52% случаев трофические язвы имеют варикозную этиологию, в 14% случаев их возникновение связано с нарушениями в функционировании артерий, в 13% трофические язвы возникают в результате воздействия нескольких факторов. На долю язв, появляющихся в результате тромбоза вен, приходится 7% случаев. По причине травм язвы появляются в 6% случаев. Диабетические язвы составляют 5% от общего количества диагнозов.
Вообще, любое заболевание вен нижних конечностей (как глубоких, так и поверхностных) с венозной недостаточностью способно приводить к образованию язв. При этом даже незначительные царапины и раны могут стать причиной длительное время не заживающей раны.
Трофическая язва при сахарном диабете
Трофическая язва при сахарном диабете или диабетическая язва возникает как осложнение основного заболевания. Известно, что при сахарном диабете происходит нарушение усвоения глюкозы. Стенки сосудов при это становятся ригидными, формируется диабетическая нейропатия и диабетическая ангиопатия. В пораженных участках кровообращение затрудняется, а нехватка питания тканей приводит к образованию язв.
Опасность диабетической язвы заключается в том, что она способна трансформироваться в гангрену, что приведет к необходимости ампутации конечности.
Симптомы трофических язв
Симптомы трофических язв зависят от того, что послужило причиной их образования:
Симптомы венозных трофических язв. Формированию трофической язвы венозного происхождения всегда предшествует возникновение специфических признаков, указывающих на прогрессирование поражения системы вен.
В самом начале заболевания люди замечают, что у них усиливается отечность ног. В районе икр и голеней возникает чувство тяжести.
По ночам могут появляться судороги, которые имеют тенденцию к учащению. Параллельно возникает жжение и зуд в нижних конечностях.
В кожных покровах накапливается пигмент, делая кожу более темной. По мере прогрессирования заболевания гиперпигментированная зона увеличивается в размере.
В коже накапливается гемосидерин, провоцируя развитие экземы и дерматита. Сама кожа уплотняется, приобретает лаковый блеск, при прикосновении отзывается болезненными ощущениями.
Нарастает лимфостаз, он способен приводить к тому, что лимфа просачивается сквозь кожу наружу и выступает на ее поверхности в виде капелек росы.
По мере прогрессирования заболевания развивается предъязвенное состояние, когда в центре зоны поражения возникает белый участок атрофии эпидермиса. При этом человек может не замечать столь минимальных повреждений кожи до того момента, пока в атрофированной зоне не появится язвенный дефект. Вначале он имеет незначительные размеры, а сама язва располагается на поверхности.
Со временем язва начинает углубляться, становится больше в диаметре. При возникновении нескольких язв они могут сливаться, образуя обширные зоны поражения.
Патологический процесс имеет тенденцию расширяться не только в стороны, но и прорастать вглубь. Чем глубже язва проникает, тем интенсивнее становятся болезненные ощущения.
Возможно вовлечение в процесс икроножных мышц, ахиллова сухожилия, фронтальной поверхности большеберцовой кости. Если процесс распространился на костную ткань, это может спровоцировать развитие остеомиелита.
Из язвы выделяется содержимое различного характера. Вначале оно геморрагическое, затем мутнеет, может содержать нити фибрина или гной. Из раны исходит неприятный запах. Часто вокруг трофической язвы образуется микробная экзема.
Существует риск присоединения вторичной инфекции, которая может быть спровоцирована условно-патогенными бактериями на фоне снижения местного и общего иммунитета. У пожилых людей трофические язвы часто осложняются микотической инфекцией. Это в значительной степени ухудшает прогноз.
Трофические язвы сопровождаются сильными болями и доставляют человеку невыносимые страдания.
Симптомы диабетической язвы. Диабетическая язва развивается на фоне сахарного диабета и выражается в следующих признаках:
На начальной стадии развития диабетической язвы происходит потеря чувствительности нижних конечностей. Это обуславливается гибелью нервных окончаний.
В ночное время человек начинает испытывать боли.
Место локализации диабетической язвы – большие пальцы ступни, либо вершины фаланг пальцев. На подошве она может формироваться в том месте, где располагаются натоптыши – это поверхность ступни или пятка.
По мере прогрессирования заболевания появляется небольшая, но глубокая ранка. Затем она увеличивается в размерах.
Чаще других язв диабетическая трофическая язва осложняется гангреной и приводит к ампутации конечности.
Симптомы атеросклеротических трофических язв. Атеросклеротические трофические язвы формируются на фоне атеросклероза сосудов и имеют следующую клиническую картину:
Для начальной стадии развития атеросклеротической трофической язвы характерна перемежающаяся хромота. Нарушается чувствительность больной конечности, она быстрее устает, часто мерзнет.
Место локализации язв – внешняя сторона стопы, фаланга большого пальца, пяточная зона.
Язвы имеют незначительные размеры, полукруглую форму.
Края язвы более плотные, рваные. Кожа, окружающая края язвы, имеет желтоватый оттенок.
Содержимое язвы гнойное. По мере прогрессирования заболевания язвы заполняют всю поверхность стопы.
Симптомы трофических язв Марторелла. Эта разновидность трофических язв формируется на фоне повышения артериального давления. Чаще всего от таких язв страдают женщины в возрасте от 40 лет и старше.
Характерной особенностью язв при синдроме Марторелла является образование папулы на нижней конечности, которая отзывается несильными болями. По мере прогрессирования заболевания папула трансформируется в язву.
Еще одна отличительная черта гипертонических язв – это симметричность их возникновения. То есть, они возникают на обеих конечностях сразу, чаще всего в центральной части голени.
Прогрессируют изъязвления медленно, отличаются особенной болезненностью. Имеется повышенный риск присоединения бактериальной инфекции.
Стадии трофической язвы
В процессе развития заболевания выделяют четыре основных стадии трофической язвы, среди которых:
Стадия экссудации (начало воспаления, появление некротизированных очагов);
Стадия репарации (очищение поверхности язвы от некротического содержимого, формировании гранул, снижение воспаления);
Стадия эпителизации (появление свежего эпителия, затягивание раны);
Стадия рубцевания тканей (завершающая стадия, когда на месте имевшейся язвы формируется рубцовая ткань).
Читайте так же: Аденокарцинома слепой кишки стадии
Стадии трофической язвы могут несколько отличаться в зависимости от того, что стало причиной их возникновения. Эти отличия характерны для начальной стадии воспаления, стадию репарации, эпителизации и рубцевания проходят все язвы при неосложненном течении болезни.
Начальная стадия трофической язвы
Начальная стадия трофической язвы при варикозном расширении вен характеризуется появлением на коже гиперпигментированных участков. По мере прогрессирования венозной недостаточности кожные покровы истончаются, становятся гиперемированными, затем на коже появляется белесоватое пятно. Если лечения не осуществляется, то формируется струп, который проникает вглубь тканей.
Начальная стадия диабетической язвы отличается тем, что конечность теряет былую чувствительность, это обуславливается разрушением нервных окончаний (диабетической полинейропатией).
На фоне гипертонической болезни начальная стадия трофической язвы характеризуется появлением перемежающейся хромоты.
В целом для манифестации заболевания характерно повреждение кожных покровов с перифокальным воспалением, некротизированными участками, обильным отделяемым с неприятным гнилостным запахом. Если лечение на начальной стадии развития язвы не проводится, то это грозит развитием осложнений.
Осложнения и последствия трофических язв
Длительное существование дефекта способно вызывать неблагоприятные для здоровья человека состояния, которые могут приводить к госпитализации.
Осложнения и последствия трофических язв могут быть следующими:
Лимфангит, рожистое воспаление, паховый лимфаденит;
Артрит, артроз, периостит, тендинит, остеомиелит;
Малигнизация раны (от 1,6 до 3,5% случаев);
Раневой миаз, то есть заселение язвы личинками насекомых;
Ответы на популярные вопросы
Заразна ли трофическая язва на ноге? Нет, трофическая язва на ноге не заразна.
Можно ли мочить трофическую язву на ноге? Мочить трофическую язву на ноге не рекомендуют, так как это может привести к развитию осложнений и присоединению бактериальной инфекции. Обрабатывать язву необходимо с помощью специальных антибактериальных, антисептических и подсушивающих средств.
Какой врач лечит трофические язвы? Трофические язвы лечит хирург-флеболог.
Как и чем лечить трофическую язву?
О том, как и чем лечить трофическую язву, пациенту расскажет врач-флеболог. Перед специалистом и больным встает целый комплекс задач. Во-первых, необходимо свести к минимуму проявления основного заболевания, которое привело к формированию язвы. То есть, следует проводить терапию варикозного расширения вен, снижать артериальное давление, заниматься лечением сахарного диабета. Во-вторых, нужно осуществлять мероприятия, направленные на заживление самой трофической язвы.
Общая консервативная терапия сводится к применению следующих средств:
Лечение основного заболевания с использованием флеботоников, антиагрегантов, дезагрегантов. Это могут быть такие препараты, как Пентоксифиллин, Гепарин, Ацетилсалициловая кислота, Простагландины. Они позволяют корректировать процессы свертываемости крови, способствуют нормализации кровообращения, препятствуют венозному застою. Возможен пероральный прием и введение лекарственных средств в форме инъекций;
Антибактериальная терапия подбирается с учетом чувствительности населяющих язву микроорганизмов к конкретным антибиотикам. Эффективна обработка раны с помощью Левометицина, Гексикона, Фузидина, Мирамистина. Возможно использование препаратов в форме мазей или спреев для местного применения. При необходимости назначаются антимикотики: Флуконазол, Каспофунгин, Вориконазол и пр.;
Для ускорения процессов регенерации назначают препараты, оказывающие влияние на обменные процессы в тканях. Это может быть Актовегин, Эбермин, Сульфаргин;
Обезболивающие препараты назначают для купирования болевого синдрома.
Туалет трофической язвы должен быть регулярным. Для начала рану промывают стерильным физиологическим раствором, удаляют из нее омертвевшие ткани, экссудат. После проведенной санации наносят антибактериальное средство и накрывают язву повязкой. Если рана находится на стадии заживления, то повязка должна обеспечивать нормальное увлажнение и дыхание раневой поверхности. В том случае, когда имеется инфицирование, следует выбирать повязку, способную впитывать выделения и обеспечивать антисептический эффект. Для этого используются специальные салфетки.
Возможно прохождение физиопроцедур, которые способствуют ускорению заживления язвы. Эффективны следующие методики: УЗ-кавитация раны, УФ-облучение, гипербарическая оксигенация, лазеротерапия, магнитотерапия.
Когда язва заживает, а больной чувствует себя удовлетворительно, возможно осуществление хирургического вмешательства. Оно будет направлено на нормализацию венозного и артериального оттока, на удаление вен, подвергшихся варикозному расширению.
Обезболивающее при трофических язвах
Боли при трофических язвах имеют различную интенсивность. Поэтому при выраженных болях назначают прием обезболивающих препаратов.
Они могут быть использованы в форме мазей и спреев, а могут назначаться в таблетированной форме:
Пармидин. Выпускается в форме таблеток и мази. Способствует снятию отеков, уменьшает боль;
Ацетилсалициловая кислота и препараты на ее основе: Аспирин, Цефекон;
Препараты из группы НПВС: Ибупрофен, Амбене, Кеторолак, Напроксен;
Возможно использование мазей Эмла, Димексид.
Слабым обезболивающим эффектом обладает бальзам Винилин и Ромазулан.
Салфетки для лечения трофических язв
Стерильные салфетки для лечения трофических язв применяют в том случае, когда раны длительное время не заживают и гноятся. В состав салфеток входят антибактериальные средства, а также компоненты, ускоряющие регенерацию тканей.
Возможно использование следующих салфеток:
Активтекс. Они изготовляются из трикотажа, пропитаны лекарственными препаратами. Так, Активтекс Ф содержит фурагин, Активтекс Х – хлоргексидин, Активтекс ХФ сочетает в себе хлоргексидин и фурагин;
Также существуют салфетки для лечения трофических язв от компании Хартман, Колетекс, Мультиферм, Протеокс-ТМ. Все они обладают антибактериальным и антисептическим эффектом;
Возможно использование впитывающих повязок, которые накладываются при обильном отделяемом из язв. Это могут быть повязки Воскопран, Цетувит Е, Биатен, Бранолинд Н.
Лечение трофических язв должно быть комплексным и своевременным, непременным условием является избавление от основного заболевания. Только так удастся избежать серьезных осложнений и не допустить рецидива заболевания.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Трофические язвы. Причины, симптомы, признаки, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста
Трофическая язва представляет собой поверхностный дефект покровных тканей, который со временем распространяется на более глубокие ткани и не имеет тенденций к заживлению. В большинстве случаев трофические язвы образуются в результате нарушения питания определённого участка кожи или слизистой оболочки, недостатка кровоснабжения или же из-за нарушений иннервации данной области.
Трофические язвы не возникают спонтанно. На начальных стадиях развития патологического процесса на покровных тканях поражённой области возникает синюшное пятно, которое сопровождается зудом, жжением и отёчностью и со временем переходит в поверхностную рану, имеющую свойство разрастаться в глубину и в ширину вместо заживления. Трофической язвой принято называть любой дефект покровных тканей, не заживающий дольше восьми недель. Такие язвы опасны своими осложнениями, так как могут привести к сепсису или даже ампутации конечности. Лечить их следует своевременно и под тщательным контролем лечащего врача.
Самыми часто встречающимися считаются трофические язвы стоп и голеней. Приблизительно в 70% случаев такие язвы вызваны различными патологиями венозного русла кровообращения, такими как варикозное расширение вен. На втором месте по распространённости среди причин трофических язв стоит облитерирующий атеросклероз (примерно 8% случаев). Ещё одним важным фактором является наличие у больного сахарного диабета, приводящего к возникновению различных дефектов покровных тканей примерно в 3% случаев. Другими причинами могут стать тромбозы, травмы, нарушение иннервации и др. Тяжёлыми осложнениями трофические язвы сопровождаются примерно в 3,5% случаев.
Строение кожи, её кровоснабжение и иннервация
 Кожа представляет собой многофункциональный орган, покрывающий тело человека и многих животных. Она принимает участие в терморегуляции организма, выполняет защитную и барьерную функцию, обладает способностью дышать, впитывать и выделять различные вещества. Также кожа является важным компонентом в контактировании организма с окружающей средой, так как в ней расположено множество рецепторов различных видов чувствительности, таких как болевая или тактильная. Кожа является жизненно важным органом, повреждение которого может привести к серьёзным последствиям.
Кожа представляет собой многофункциональный орган, покрывающий тело человека и многих животных. Она принимает участие в терморегуляции организма, выполняет защитную и барьерную функцию, обладает способностью дышать, впитывать и выделять различные вещества. Также кожа является важным компонентом в контактировании организма с окружающей средой, так как в ней расположено множество рецепторов различных видов чувствительности, таких как болевая или тактильная. Кожа является жизненно важным органом, повреждение которого может привести к серьёзным последствиям.
В строении кожи выделяют три основных слоя, которые в свою очередь подразделяются на более тонкие слои: 1)Эпидермис или наружный слой кожи является самой толстой и многослойной частью кожи.Эпидермис, в свою очередь, состоит из пяти более тонких слоёв, расположенных в строгом порядке, начиная от самого глубокого и заканчивая самым поверхностным:
- Базальный слой
- Слой шиповатых клеток
- Зернистый слой
- Блестящий слой
- Роговой слой
Эти слои включают в себя огромное разнообразие клеток и внеклеточных структур, сменяющихся по мере их продвижения от самого глубокого (базального) к самому поверхностному (роговому) слою. Таким образом кожа обновляется и восстанавливается от различных повреждений. Полный цикл обновления кожи составляет приблизительно два месяца. Когда клетки кожи достигают рогового слоя, они приобретают вид чешуек, плотно прилегающих друг к другу. Именно роговой слой является самым толстым участком эпидермиса и играет важную роль в барьерной и защитной функциях.
2) Вторым по счёту слоем в строении кожи является дерма или собственно кожа. Она также состоит из нескольких видов клеток, а кроме этого включает в себя множество эластических волокон и межуточное вещество. На разных участках человеческого тела толщина дермы имеет различные величины. Таким образом, она может составлять в толщину от 0,5 мм до 5 мм. Дерма подразделяется на два основных слоя: сосочковый и сетчатый. Сосочковый слой является более поверхностным и назван так, потому что имеет вид своеобразных сосочков, выступающих в эпидермис. Этот слой более мягкий и нежный, чем сетчатый. Он состоит из коллагеновых и эластических волокон, а также из аморфного бесструктурного вещества. Сетчатый слой более компактный и грубоволокнистый. Именно он является основным слоем дермы, так как обеспечивает коже прочность и эластичность. Кроме клеток различного происхождения, дерма богата также кровеносными сосудами и нервными окончаниями.
Читайте так же: Болит в левом боку живота лечение
3) Последним и самым глубоким слоем кожного покрова является гиподерма. Её также называют подкожно-жировой клетчаткой. В её состав входят многочисленные пучки соединительной ткани, между которыми расположены тесно прилегающие друг к другу жировые клетки. Толщина этого слоя варьирует в больших пределах в зависимости от возраста, пола, конституции, типа питания и многих других факторов. Этот слой является своеобразным энергетическим запасом организма и его толщина может значительно меняться в течение жизни. Также гиподерма включает в себя кровеносные сосуды различного калибра, нервные окончания и собственно нервы, потовые железы и волосяные фолликулы. Также вокруг сосудистых сплетений и вблизи волосяных фолликул можно встретить мышцы кожи, которые «поднимают» волосы при действии различных раздражителей, таких как стресс, холод, сильные эмоции и др.
Кровоснабжение кожи осуществляется благодаря огромной многопетлистой сети артерий, расположенной под гиподермой. От неё отходит множество более мелких сосудов, проникающих в кожу и образующих между сосочковым и сетчатым слоями дермы так называемое «поверхностное» сосудистое сплетение. Капилляры кожи образуют сложную и очень плотную сеть сосудов, осуществляющих питание всех клеток кожи. Плотность капилляров варьирует между 15 и 70 капиллярами на 1 мм 2 кожи.
Иннервация кожи является довольно сложной системой рецепторов и нервных окончаний, воспринимающих множество различных видов раздражений. Кожа представляет собой огромное рецепторное поле, участвующее в образовании чувства осязания, тепла или холода, боли, зуда, жжения, давления и вибрации, положения тела в пространстве и т.д. в глубоких отделах гиподермы все эти нервные окончания образуют сплетения, от которых отходят более крупные нервы, ведущие к центральной нервной системе.
Трофические язвы
Трофические язвы – это поражение кожи и расположенных под ней тканей, возникающее вследствие различных заболеваний. Наиболее распространенной локализацией патологии служат нижние конечности, на долю которых приходится 70% случаев (ВОЗ).
Рану, которая не рубцуется в течение 6 недель флебологи называют трофической язвой. Её наличие свидетельствует о серьезных нарушениях регенерации кожи и микроциркуляции крови. Опасность патологического поражения кожи и прилежащих тканей состоит в высоком риске развития гангрены.
В медицинском центре «ОН Клиник» работают опытные сосудистые хирурги и флебологи, которые знают не только чем очистить рану, но и как индуцировать её заживление, предупреждая необратимые последствия.
Почему появляется трофическая язва?
Трофические язвы нижних конечностей могут образовываться по причине:
Хронический застой и нарушение баланса притока/оттока физиологических жидкостей (лимфа, артериальная и венозная кровь) и атрофия тканей нижних конечностей постепенно приводит к появлению трофической язвы.
Симптомами прогрессирования патологических изменений кожи и прилежащих тканей являются:
- потемнение и отек;
- уплотнение и появление эффекта «лаковой» кожи;
- локальное воспаление;
- гематома;
- склонность к образованию больших и глубоких ран при небольших травмах;
- боль и зуд;
- повышение температуры тела и др.
Чем опасно игнорирование признаков образования и отсутствие лечения трофической язвы? Сложность заживления такого повреждения приводит к инфицированию раны, которое может вызвать развитие флегмоны или сепсиса. Наши специалисты настоятельно рекомендуют обратиться за квалифицированной помощью и не дожидаться ситуации, когда трофическая язва переходит в гангрену или развивается серьезное заражение организма.
Также нежелательными последствиями трофической язвы могут стать:
- микробная экзема;
- пиодермия;
- рожистое воспаление и др.
Почему мокнет трофическая язва?
Отсутствие нормальной микроциркуляции крови при заболеваниях-провокаторах трофической язвы, приводит к интоксикации и кислородному голоданию тканей пораженной ноги. Токсичные продукты распада клеток не выводятся с током венозной крови, а вызывают все большее накопление гнойного экссудата.
Почему печет трофическая язва?
Неприятные ощущения, которые сопровождают патологию объясняются локальными дегенеративными изменениями. Так, причиной зуда кожных покровов является нарушение кровотока, прогрессирование которого вызывает ощущение, что пораженная кожа «печет или горит».
К какому врачу идти с трофической язвой?
Как уже упоминалось выше, при появлении подозрений на развитие патологически незаживающей раны необходимо в обязательном порядке обратиться к сосудистому хирургу или флебологу. Данные специалисты проводят диагностику и лечение сосудистых патологий, дают рекомендации по профилактике заболеваний.
Чтобы записаться на консультацию к врачам медицинского центра «ОН Клиник» оставьте заявку на нашем сайте или позвоните нам по круглосуточному телефону, номер которого также указан на сайте.
Трофическая язва
Трофическую язву, развившуюся на фоне варикозной болезни, нельзя в полном смысле назвать ее осложнением. Скорее, трофическая язва — это закономерный результат отсутствия лечения, либо итог неадекватной терапии.
Трофические язвы являются наиболее частым и тяжелым осложнением хронической венозной недостаточности и варикозной болезни в частности, встречаются у 2% трудоспособного населения индустриально развитых стран. Улиц пожилого возраста, страдающих различными видами хронической венозной недостаточности, частота трофических язв достигает 4–5% .
Для определения тактики ведения больного с трофической язвой необходимо, используя все современные диагностические возможности, установить причину ее образования (варикозная болезнь, ПТБ), определить фазу раневого процесса, выполнить цитологические, морфологические и гистологические исследования, определить характер бактериальной обсемененности поверхности язвы и др.
Диагностика. В поликлинике «ДОКТОР АЛЕКС» при заболевании трофической язвой принят следующий перечень обследований:
1. УЗИ исследование вен в триплексном режиме. 2. Посев из раны (микробиологическое исследование флоры и ее чувствительность к антибиотикам). 3. Клинический анализ крови и мочи. 4. Биохимическое исследование крови. 5. Коаулограмма. 6. Консультация дерматолога и кардиолога при необходимости.
Считается, что единственным радикальным методом лечения больных трофическими язвами, развившимися на фоне варикозной болезни, является радикальное лечение варикозной болезни. Это либо хирургическое удаление варикозных вен, либо лазерная коагуляция в сочетании со склеротерапией. Но операция возможна только при соответствующем состоянии трофической язвы. С целью уменьшения количества гнойных осложнений и неудовлетворительных результатов хирургического лечения, для подготовки трофической язвы к операции предложено огромное количество средств и методов, но, к сожалению, эта проблема, несмотря на достигнутые за последние годы успехи, на сегодняшний день до конца не решена.
Применение лазерных технологий для обработки трофических язв улучшило ситуацию и позволило значительно сократить время подготовки язвы к оперативному лечению (и это подтверждено многочисленными бактериологическими, морфологическими и цитологическими исследованиями), а также уменьшить объем оперативных вмешательств за счет появившейся возможности отказаться в ряде случаев от аутодермопластики и ограничиться, наряду с флебэктомией, эндоскопической диссекцией перфорантных вен или операцией Кокетта.
Таким образом, вовремя и адекватно выполненное лечение варикозной болезни является главным средством профилактики ее осложнений, иногда ставящих под угрозу жизнь пациентов.
Лечение трофических язв в Харькове
Трофические язвы на ногах локализуются на стопах и голени и не заживают на протяжении 6 недель и более. Кожные покровы и подкожная клетчатка не заживают из-за нарушения кровоснабжения, вызванного атеросклерозом, варикозом, посттромбофлебитической болезнью или иным заболеванием сосудов нижних конечностей.
Часто пациенты прибегают к самостоятельному лечению трофической язвы с использованием народных средств. Неправильно подобранная терапия повышает риск перехода процесса в хроническую стадию и быстрого распространения изъязвления на окружающие ткани. В запущенном случае воспаление затрагивает не только кожу и подкожные слои, но и мышцы, связки, кости.
Чтобы не допустить осложнений патологии, лечение трофической язвы необходимо проходить под контролем квалифицированного флеболога. Специалисты медицинского центра «ОН Клиник Харьков» подберут эффективные и результативные методики терапии для восстановления здоровья ног.
Что такое трофическая язва?
Трофическая язва – это дефект кожного покрова, вызванный нарушением кровотока в нижних конечностях. Чаще всего изъязвления являются симптомом других заболеваний артерий и вен. Постепенное разрушение сосудистой системы в ногах ухудшает микроциркуляторные процессы, из-за чего и возникают трофические язвы. Недостаточное питание клеток не дает им восстанавливаться, поэтому трофические язвы на ногах долго не заживают.
При появлении изъязвлений в задачи флеболога входит установить причину их возникновения. В зависимости от этого подбирается лечение трофических язв.
Как лечить трофические язвы?
Местная терапия заключается в использовании различных препаратов:
- антимикробные средства. Пораженные очаги создают благоприятные условия для развития бактерий и грибков, поэтому изъязвления часто гноятся. Для профилактики некротических изменений используются разнообразные антисептический составы, которые уничтожают микроорганизмы и создают на поверхности раны защитный слой;
- ранозаживляющие мази от трофических язв. Ускоряют образование эпителия. Многие медикаменты оказывают комплексное воздействие: снимают болевой синдром, восстанавливают кожу, обеззараживают ее;
- компрессионное бинтование конечностей. Бинты меняются минимум раз в день или чаще при быстром намокании.
Помимо местного лечения, необходима комплексная терапия, направленная на восстановление нормальной работы сердечно-сосудистой системы.
Народные средства применять не рекомендуется – вместе с ними легко занести в рану инфекцию, что приведет к быстрому разрастанию изъязвлений.
Сколько заживает трофическая язва?
Длительность лечения зависит от многих факторов:
- тяжести инфекционного процесса;
- индивидуальных особенностей организма пациента;
- выраженности сосудистого заболевания;
- подобранной терапии.
Заживление кожных поражений без лечения основной патологии невозможно. Но местное воздействие существенно облегчает состояние пациента, ускоряет восстановление кожи, минимизирует риск инфекционного процесса. Поэтому важно наблюдаться у компетентных и опытных флебологов, применяющих передовые методики терапии.
Читайте так же: Боль в животе после того как была истерика
Такие специалисты работают в медицинском центре «ОН Клиник Харьков». Благодаря современному оборудованию, квалифицированному медперсоналу, комфортным условиям в самой клинике, выздоровление пациентов ускоряется. Записаться на прием к флебологу можно по контактным телефонам центра. Флеболог продиагностирует текущее состояние вен и назначит подходящее лечение.
Трофическая язва нижних конечностей
Трофическая язва — это не заживающий долгое время дефект кожных покровов, связанный с нарушением кровоснабжения. Наиболее частый случай трофических язв — это венозные язвы нижних конечностей (около 70 % всех случаев). Они возникают в результате нарушения венозного оттока и локализуются в нижней части голени и на стопе.
Принято считать, что рана, которая не зажила в течение одного месяца, может называться трофической язвой. Появление язвы означает, что в области кожи, где она возникла, произошли необратимые изменения в системе защиты: нарушена способность кожных покровов противостоять внешним факторам.
Варикозное расширение вен, посттромботический синдром и артериальная недостаточность часто осложняются трофическими язвами.
К возникновению трофической венозной язвы приводит хронический застой венозной крови в ногах, при котором нарушаются процессы питания тканей (название болезни происходит от греч. «trophē», что значит «питание»).
Изменения накапливаются постепенно: сначала в том месте, где собирается возникнуть язва, кожа отекает, темнеет (приобретает коричнево-синий оттенок), уплотняется, её поверхность становится блестящей (синдром «лаковой кожи»). Ткани в этой области часто воспаляются, на поверхности кожи могут проступать капельки лимфы. Процесс может длиться несколько недель, минимальная травма приводит к потере кожи и образованию раны. Рана увеличивается в размерах и углубляется, сопровождается болью, зудом, повышением температуры, нередко осложняется раневой инфекцией. Заживление происходит сложно и занимает не один месяц. При неблагоприятном стечении обстоятельств инфицированная трофическая язва может вызывать общее заражение организма и угрожать жизни человека.
В случае с трофическими язвами гораздо легче предупредить их появление, чем лечить. Поэтому основной задачей является профилактика и лечение болезненных состояний, которые приводят к трофическим язвам. В частности, необходимо вовремя лечить варикозные расстройства.
Трофические язвы могут образовываться не только вследствие варикозной болезни, но и в случае посттромботического синдрома (т.е. состояния глубоких вен после перенесенного тромбоза). Могут также возникнуть из-за нарушения кровообращения по артериям при атеросклерозе сосудов у пожилых людей.
Существуют также язвы смешанного характера — артериального и венозного происхождения. Различают гипертонические язвы, связанные с повышенным артериальным давлением. Они характеризуются особым симметричным расположением и болезненностью. Больных с этими типами язв значительно меньше, чем пациентов с трофическими язвами венозного происхождения.
Диагностика трофических язв в Одессе
В Медицинском доме Odrex используют современный неинвазивный метод диагностики — дуплексное сканирование сосудов.
В ходе исследования можно выявить, например, связано ли появление язвы с перенесенным тромбозом глубоких вен или причина в запущенном варикозе — ведь язвы обладают способностью маскироваться, по внешнему виду язвы не всегда возможно определить диагноз. И здесь на помощь врачам приходит такой доступный и безопасный метод диагностики, как дуплексное сканирование.
При необходимости используют также комьютерно-томографическую ангиографию (КТ-ангиографию) — рентгенологическое исследование с контрастным веществом магистральных сосудов. Метод позволяет выявить артериальные расстройства, которые также могут приводить к трофическим язвам. Дополнительную информацию о характере заболевания предоставляет бактериологический посев с поверхности язвы (лабораторное исследование на микроорганизмы и их чувствительность к антибиотикам). Важно отметить, что длительно существующие язвы опасны своей малигнизацией (образованием злокачественной опухоли). Поэтому в отдельных случаях может быть проведён также гистологический анализ тканей, взятых с краев язвы.
Лечение бурсита пятки народными средствами
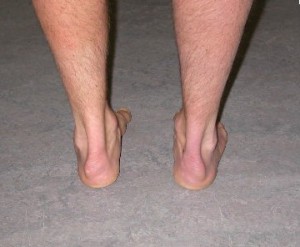 Появилась болезненная припухлость ближе к пятке, кожа покраснела, и уплотнилось сухожилие в виде шишки, по утрам стала нестерпимой боль, когда становитесь на пятку или на носочки, подвижность лодыжки затруднена? Это ахиллобурсит.
Появилась болезненная припухлость ближе к пятке, кожа покраснела, и уплотнилось сухожилие в виде шишки, по утрам стала нестерпимой боль, когда становитесь на пятку или на носочки, подвижность лодыжки затруднена? Это ахиллобурсит.
Причинами появления заболевания могут быть микротравмы и травмы кости или сухожилия, артрит ревматоидный, ожирение и инфекция. Проблема может коснуться тех представительниц прекрасного пола, которые носят обувь на высоких каблуках.
Бурсит пятки проявляется в острой форме, но болезнь может перейти в стадию хроническую.
Лечение пяточного бурсита народными средствами
Наряду с применением рецептов народной медицины в период острой формы больной должен больше лежать, обеспечивая покой ноге. Укладывать ее на возвышение, а для ходьбы подобрать удобную обувь.
Рецепты, которые помогут избавиться от бурсита пятки:
1. Редьку черную натираем с кожурой. Заворачиваем кашицу в бинтик и прикладываем к больному месту не менее чем на час. Сверху накрываем пленкой и утепляем. Компресс делаем трижды в сутки, пока боли отступят, и опухоль сойдет.
2. Натираем на терке корень хрена и заворачиваем в чистую хлопчатобумажную тряпицу. На пятку наносим глицерин и прикладываем к ней компресс. Сверху оборачиваем пленкой и надеваем носок. Процедуру проводим на ночь десять дней. К пятке можно прикладывать и зеленые листья растения, слегка их помяв, под полиэтилен и шерстяной носок.
3. Такие же процедуры проводим и с листьями сирени дней десять.
4. Листья и побеги золотого уса (1 ст. л.) измельчаем и заливаем стаканом воды. Семь минут кипятим под крышкой и час настаиваем. Прикладываем компрессами на ночь.
5. Цветы крапивы глухой (1 ст. л.) заливаем стаканом кипятка и,обернув теплым полотенцем, настаиваем около часа. Принимаем по ? стакана трижды в день, на протяжении недели.
6. Капустный лист слегка отбиваем или разминаем до появления сока и смазываем медом. Прикладываем к пятке и туго бинтуем. Меняем лист каждые три часа, пока не наступит облегчение, обычно хватает суток.
7. Разрезаем лист каланхоэ вдоль и прикладываем к пятке, наложив сверху тугую повязку. Если в день трижды менять компресс, то облегчение наступает уже на третьи сутки.
8. Мокрицу измельчаем (1 ст. л.) и подсаливаем. Добавляем растительное масло (2-3 капли) и едим дважды в день такой мини-салатик три недели подряд.
9. Лавровые листья (12 шт.) заливаем водой (0,5 л) и кипятим на слабом огне двадцать минут. Настаиваем сорок минут и процеживаем. Принимаем по ? стакана трижды в день 21 день.
Сахар и соль против пяточного бурсита
На сухую сковороду насыпаем сахар и на слабом огне прогреваем, не доводя до растапливания. Пересыпаем в полотняный мешочек и прикладываем на ночь к пятке, укутав теплым платком. Это же делаем и с крупной солью, в идеале — морской.
Прикладываем к воспаленному месту пластину свежего несоленого сала под повязку. Утепляем дополнительно шерстяным носком. Так делаем неделю.
Компрессы с мочой
Смазываем воспаленное место медом и накладываем компресс со свежей теплой мочой. Если есть возможность, лучше ? с детской. Оборачиваем пленкой и утепляем. Делаем процедуры на ночь.
Лечебные ванночки
Складываем в кастрюлю веточки и шишки сосны и заливаем водой. Томим полчаса. В этом отваре парим больную ногу дважды в день. Свежий отвар не готовим, а разбавляем готовый горячей водой или подогреваем.
Очень помогает и сенная труха, которой берем четыре горсти и заливаем водой. Томим после закипания полчаса. Ногу парим перед сном минут десять.
Солевая повязка
В литр кипятка добавляем каменную соль (90 г) и даем раствориться. В горячем растворе замачиваем чистую льняную, а можно и хлопчатобумажную ткань. Обязательно сложенную в несколько слоев. Отжимаем и сразу прикладываем на ногу. Закрепляем бинтом или пластырем, но ни пленку, ни носок не надеваем. Когда повторяем процедуру второй раз, ткань обязательно прополаскиваем.
Пленка яичной скорлупы
Снимаем пленку со скорлупы сырого яйца и прикладываем к воспаленному месту. Как высохнет, меняем на свежую. Хорошо втирать белок, оставшийся в скорлупе в кожу пораженного места три дня.
Прополис лечит бурсит пятки
Измельчаем прополис (15 г) и, растопив на паровой бане, добавляем к нему свежее несоленое масло (100 г). Трижды в день принимаем по чайной ложке.
Хлеб черный
Мякиш одной буханки ржаного хлеба смешиваем с 0,5 кг соли. Лепешки прикладываем к больному месту и меняем дважды в сутки десять дней.
Простокваша
Удивительный по своим лечебным свойствам напиток – простокваша. Берем ее стакан и добавляем столовую ложку полынной настойки (на 1 ст. л. полыни измельченной — 250 мл 70% спирта. Настаиваем в темноте 7 дней). Смесью смачиваем ткань и прикладываем ее к больному месту на три часа. На второй день чувствуем облегчение.
Овощи для лечебного компресса
На мелкой терке измельчаем сырые овощи – морковь и свеклу красную, а капусту – на крупной. Отжимаем слегка сок и кашицу заматываем в слой марли, которую компрессом прикладываем к опухшей зоне на ночь: • 1 ночь – картофель; • 2 ночь – свеклу; • 3 ночь – капусту.
Овощи чередуем до излечения.
Народные средства очень эффективны, если они применяются терпеливо и долговременно. В случае сильной боли и при повышении температуры есть резон обратиться за врачебной консультацией.
Пяточный бурсит — что это? Особенности, способы лечения в домашних условиях и отзывы
Пяточный бурсит — что это? Его симптомы довольно легко спутать с артритом или плантарным фасциитом. На самом деле бурсит пятки — довольно сложная патология, которая становится причиной серьезного дискомфорта и боли. Эти симптомы не пройдут сами по себе при отсутствии должного лечения. Более того, возможны серьезные осложнения. Поэтому следует как можно раньше начать лечение пяточного бурсита в домашних условиях.
Первые проявления заболевания
Следует насторожиться при следующих симптомах:
- Опухоль и отек в области стопы, которые нарастают со временем. В итоге пациент не может обуться из-за отечности, так как стопа попросту не помещается в обувь. Отечность и боль — самые распространенные симптомы пяточного бурсита, которые дают о себе знать уже на первой стадии заболевания.
- Сильнейшая боль при пальпации. В месте соединения ахиллова сухожилия с пяточной костью возможно такое заболевание, как ахиллобурсит, лечение которого производится примерно так же.
- Боли в области пятки при физических нагрузках, а на более поздних стадиях — даже при ходьбе.
- В некоторых случаях возможно повышение температуры тела при пяточном бурсите. Что это и почему пациент испытывает схожую симптоматику с простудными заболеваниями? Дело в том, что воспалительный процесс в стопе во многом схож с проявлениями ОРВИ по симптоматике. Отсюда лихорадочное состояние, жар, астения.
- Покраснение больного участка — пятка в некоторых случаях становится иссиня-бордового цвета. При гнойном бурсите может появиться гной в тканях — такие симптомы нуждаются в немедленной медицинской квалифицированной помощи.
Причины развития пяточного бурсита
Самые распространенные предрасполагающие факторы к развитию заболевания:
- наличие артрита и подагры, из-за этих сопутствующих заболеваний бурсит часто развивается у пожилых людей;
- повторное заражение синовиальных сумок стопы инфекцией;
- в некоторых случаях бурсит — последствие аллергической реакции;
- аутоимунные заболевания;
- влияние на организм токсинов и вредных веществ на регулярной основе;
- постоянные экстремальные физические нагрузки;
- травмирование и растяжения пяточного сустава во время ходьбы, бега, прыжков или выполнения растяжки;
- постоянная повышенная нагрузка на голеностопный сустав;
- ношение обуви с неудобной колодкой и анатомически неправильной стелькой.
Острый и гнойный бурсит: особенности течения болезни
Появлению острого бурсита предшествуют серьезные травмы пятки. Происходит постепенное образование и накопление (иногда в течение нескольких месяцев) жидкости в синовиальной сумке. Со временем она проникает в мягкие ткани вокруг. В нее поступает кровь из поврежденных капилляров и сосудов. В ходе этого процесса пациент испытывает боль и дискомфорт, следует как можно быстрее обратиться к ортопеду для уточнения диагноза. Код пяточного бурсита по МКБ-10 — М 20.1.
Гнойный бурсит в большинстве случаев спровоцирован стафилококковой и стрептококковой инфекцией. Симптоматика у пациента при этом проявляется не только в боли при ходьбе, но и в общей слабости, повышении температуры тела.
Есть еще одна сравнительно редкая разновидность заболевания — это специфический пяточный бурсит. Что это и почему такая патология появляется? Возбудителем специфического бурсита выступают пневмококки, туберкулезная палочка, гонококки.
Хронический пяточный бурсит — что это? Это самая легкая форма заболевания. Развивается чаще всего вследствие регулярной носки неудобной обуви на высоком каблуке или с анатомически неправильной подошвой.
К какому врачу обращаться и возможен ли больничный?
Диагностикой и терапией подобного рода заболеваний занимается ортопед. В некоторых случаях допустимо обратиться к хирургу или терапевту, если есть сомнения в причинах дискомфорта. Для точной диагностики придется сделать рентгеновский снимок. На нем будет заметно, велика ли степень повреждения тканей и присутствует ли гнойное содержимое.
Если работоспособность снижена вследствие боли, то ортопед может выписать больничный. Продолжительность его зависит от выраженности симптомов. Поверхностный пяточный бурсит большинство людей могут перенести на ногах. А вот гнойную и острую форму пациенты не в силах пройти без временного отлучения от своих повседневных обязанностей. Код пяточного бурсита МКБ 10 — М20.1 или М70. Именно этот диагноз будет указан в больничном.
Читайте так же: Кашель не проходит у взрослого народные средства
На поздних стадиях заболевания, особенно при гнойном пяточном бурсите, человек теряет работоспособность. Он не может ходить, в некоторых случаях вынужден пользоваться костылем.