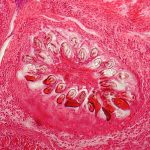
Эхинококкоз – глистное заболевание (гельминтоз), сопровождающееся образованием в органах округлых полостей – кист. Эхинококковые кисты чаще всего появляются в печени и легких. Значительно реже поражаются головной мозг, кости и другие органы. О симптомах, диагностике и лечении недуга и поговорим.
Возбудитель и путь передачи
Вызывает болезнь ленточный червь эхинококк. Во взрослом (половозрелом) состоянии он паразитирует в кишечнике плотоядных и хищных животных – собак, волков. Они являются окончательными хозяевами гельминта, заражаясь им при поедании туш больных травоядных животных.
Плотоядные животные с испражнениями выделяют яйца гельминтов, попадающие на траву и в водоемы. Оттуда они проникают в организм промежуточных хозяев – сельскохозяйственных животных (овцы, коровы, свиньи), диких травоядных млекопитающих (косули, лоси) и человека.
Яйца сохраняются во внешней среде и на шерсти животных в течение нескольких месяцев. Человек может заразиться не только при употреблении загрязненной некипяченой воды, немытых лесных ягод или овощей, но и при общении с собаками, на шерсти которых есть яйца эхинококка. Заражение происходит также при стрижке овец, выделке шкур животных.
Попав в желудочно-кишечный тракт человека, яйца теряют оболочку. В просвете кишечника остаются онкосферы: округлые образования, содержащие зародыши гельминта. Онкосферы проникают в стенку тонкого кишечника и попадают в кровь и лимфу. Перемещаясь по кровеносным или лимфатическим сосудам, личинки в итоге оказываются в легких или в печени, реже в других органах, где закрепляются и начинают расти.
Так развивается личиночная (пузырчатая) стадия эхинококкоза с образованием кисты. Это образование может достигать больших размеров. Вокруг него формируется плотная фиброзная оболочка.
Заболевание может длиться годами, но больной для окружающих не опасен. Иммунитет при болезни не формируется. После излечения возможно повторное заражение.
Симптомы

Болезнь характеризуется длительными течением и имеет три стадии.
В первой стадии онкосферы попадают во внутренние органы, где начинается рост кисты. Вначале этот процесс бессимптомный. Киста может быть случайно найдена при обследовании больного по другому поводу.
Вторая стадия появляется, когда выросшая киста начинает сдавливать окружающие ткани.
Эхинококкоз печени сопровождается растяжением капсулы этого органа. Появляется чувство тяжести, затем постоянная тупая боль в правом подреберье и верхней части живота (эпигастрии). Больной жалуется на слабость, быструю утомляемость, снижение веса, одышку. Нередки и аллергические реакции: рецидивы крапивницы, поносы, тошнота и рвота.
При осмотре врач отмечает увеличение печени, при пальпации (прощупывании) живота обнаруживается округлое плотное образование в его верхней части.
В третьей стадии киста осложняется нагноением, разрывом, обызвествлением. При сдавлении образованием желчных протоков возникает механическая желтуха, сопровождающаяся болью в правом подреберье, тошнотой, желтушностью кожи и слизистых оболочек, обесцвечиванием кала, потемнением мочи, кожным зудом и признаками интоксикации. Если киста сдавливает нижнюю полую вену (крупный венозный сосуд, собирающий кровь от нижних конечностей и органов брюшной полости), может появиться асцит (увеличение живота из-за скопления жидкости в брюшной полости).
Тяжелым осложнением является разрыв кисты, прилежащей к капсуле печени. Он может произойти даже при легком сдавлении живота, пальпации, гинекологическом исследовании. Вследствие разрыва в брюшную полость попадает содержимое кисты, в котором имеется множество зародышей эхинококка. Происходит обсеменение брюшины, сопровождающееся общей реакцией организма, нередко в виде тяжелого анафилактического шока (аллергической реакции, сопровождающейся резким снижением давления, нарушением функции всех органов и систем). Анафилактический шок может привести к гибели больного.
Эхинококкоз легкого на второй стадии болезни сопровождается такими симптомами:
- боль в груди;
- кашель, вначале сухой, затем с мокротой, иногда с примесью крови;
- одышка;
- деформация грудной клетки.
В дальнейшем киста нередко осложняется плевритом – скоплением жидкости в полости плевры, что сопровождается вначале усилением боли при дыхании, а затем проявляется одышкой. При нагноении кисты происходит прорыв ее в бронх, что проявляется внезапным кашлем с выделением большого объема светлой мокроты, нередко с примесью крови, чувством нехватки воздуха, синюшностью кожи. Если же киста прорывается в плевральную полость, это проявляется внезапной острой болью в груди, лихорадкой, иногда симптомами анафилактического шока.
Киста головного мозга сопровождается такими признаками:
- головная боль;
- головокружение;
- рвота;
- параличи;
- судороги;
- психические расстройства.
Диагностика
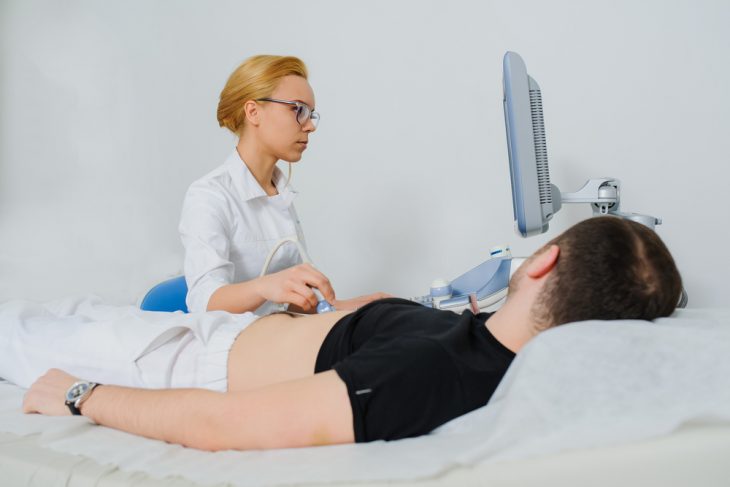
На первой стадии болезни эхинококковая киста обнаруживается случайно. Ее можно увидеть на рентгенограмме легких в виде овальной тени с резкой границей на фоне нормального легочного поля. При эхинококкозе печени наблюдается изменение положения диафрагмы, иногда хорошо видны обызвествленные стенки кисты.
Самые информативные методы диагностики эхинококкоза – ультразвуковое исследование и компьютерная томография. По их результатам можно оценить наличие кисты, ее расположение, размеры, характер содержимого в любом органе.
Дополнительно проводится анализ крови, в котором могут быть признаки аллергической реакции (увеличение количества эозинофилов), серологические тесты, направленные на выявление иммунных реакций на присутствие эхинококка (иммуноферментный анализ), исследование мокроты (при поражении легких), спинномозговой жидкости (при эхинококкозе головного мозга).
Лечение и профилактика
Лечение эхинококкоза только оперативное – удаление кисты, не допуская ее повреждения. При своевременной операции прогноз хороший, больной выздоравливает. В случае запущенного или распространенного эхинококкоза, а также развития осложнений прогноз неблагоприятный.
Профилактика проводится совместными усилиями ветеринарной и медицинской служб.
Ветеринарный надзор включает такие направления:
- учет и ежеквартальное исследование на гельминты служебных и домашних собак, особенно в неблагополучных регионах (Дальний Восток, Сибирь, Кавказ), контроль за содержанием животных, их своевременное лечение;
- уничтожение бродячих собак, а также совместная работа с волонтерами по лечению и устройству в семьи бездомных животных;
- контроль за качеством мяса, получаемого на предприятиях;
- разъяснительная работа среди населения, запрет на скармливание собакам и другим животным пораженного эхинококком мяса.
Задачи медицинских работников:
- проведение разъяснительной работы среди населения, особенно собаководов, охотников, животноводов о необходимости мытья рук после общения с животными, запрете на пребывание собаки в постели человека;
- объяснение родителям необходимости запрета на общение детей с незнакомыми кошками и собаками;
- разъяснение необходимости мыть лесные ягоды, а также овощи и зелень с личного огорода и из магазина.
Некоторые группы населения (например, чабаны, работники звероводческих хозяйств, пастухи) должны проходить ежегодную диспансеризацию для раннего выявления эхинококкоза. После излечения пациенты наблюдаются еще в течение 8-10 лет. У них исследуют образцы крови, серологические (иммунологические) тесты на эхинококкоз, проводят ультразвуковое и рентгенологическое исследования. Эти меры помогают выявить оставшиеся после операции мелкие кисты, а также случаи повторного заражения.
К какому врачу обратиться
Вопросами, связанными с эхинококкозом, занимается врач-инфекционист или специалист по паразитарным заболеваниям. В зависимости от расположения кисты проводится консультация гастроэнтеролога или гепатолога, пульмонолога, невролога. Лечение осуществляет хирург.
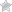
(Пока оценок нет)
![]()
Загрузка…
Что происходит при эмфиземе?
Легкие человека можно сравнить с виноградной гроздью. Толстые веточки – это бронхи, плодоножки, на которых сидят ягоды, – бронхиолы, а сами виноградины – альвеолы, в которых происходит газообмен. Во время вдоха альвеолы максимально наполняются воздухом и раздуваются. Поступивший в них кислород передается в кровь, а из крови высвобождается углекислый газ.
В норме на выдохе альвеолы должны отдавать практически весь воздух и спадаться, готовясь к следующему дыхательному циклу, однако при эмфиземе этого не происходит. Газ с повышенным содержанием углекислоты задерживается в легких, мешая поступлению в них новых порций воздуха. Стенки альвеол и бронхиол все больше растягиваются, постепенно теряя свою эластичность.
Со временем перегородки между соседними дыхательными мешочками рвутся, вследствие чего образуются крупные полости (буллы), не способные к газообмену. Затрудняется кровоток в легочных капиллярах, сужаются бронхи, нарушается обмен веществ в легочной ткани. Все это ведет к ухудшению работы органа и развитию дыхательной недостаточности.
Причины болезни
Различают 2 формы эмфиземы:
- первичную (протекает как самостоятельное заболевание),
- вторичную (является следствием иных патологий бронхолегочной системы).
Основная «заслуга» в развитии первичной эмфиземы принадлежит курению. Установлено, что смолы, содержащиеся в табачном дыме, оказывают прямое разрушающее действие на межальвеолярные перегородки. По наблюдениям врачей, заболевание гарантировано возникает у людей, ежедневно выкуривающих более 18 сигарет в день.
Важную роль также играют неблагоприятные экологические факторы. Промышленные отходы, выхлопные газы и пыль, которыми богат воздух мегаполисов, раздражают слизистые оболочки дыхательных путей, приводя к ослаблению их защитных свойств.
В ряде случаев первичная эмфизема развивается из-за генетического дефекта. У людей с наследственным дефицитом фермента альфа-1-антитрипсина наблюдается повышенная восприимчивость к бронхолегочным заболеваниям. Частые респираторные инфекции у них приводят к повреждению альвеолярных мешочков и формированию многочисленных булл. Генетически обусловленное заболевание впервые проявляется в молодом или среднем возрасте и, как правило, диагностируется сразу у нескольких членов семьи.
Вторичная эмфизема может являться следствием:
- острого или хронического бронхита,
- туберкулеза,
- бронхиальной астмы.
Вероятность приобрести недуг повышается с возрастом, когда легочная ткань начинает терять свою эластичность. Кроме пожилых людей в группу риска входят лица, чья профессиональная деятельность связана с высокой нагрузкой на дыхательные органы: стеклодувы, певцы, музыканты духового оркестра.
Симптоматика
Пациенты с эмфиземой жалуются на одышку и нехватку воздуха. На ранних стадиях болезни одышка возникает только после физической нагрузки, на поздних – ощущается постоянно. Состояние сопровождается кашлем со скудной мокротой.
При первичной эмфиземе меняется характер дыхания. Вдох становится быстрым, выдох – удлиненным. Выдыхая, такие больные приоткрывают рот и раздувают щеки, как бы пыхтя.
На средних и тяжелых стадиях происходит значительная потеря в весе, обусловленная высокими энергозатратами на работу дыхательных мышц. Грудная клетка приобретает цилиндрическую (бочкообразную) форму.
При тяжелой дыхательной недостаточности добавляются симптомы, связанные с кислородным голоданием тканей и органов:
- синюшность кожных покровов и ногтей,
- набухание шейных вен,
- одутловатость лица,
- раздражительность,
- бессонница.
При явном поражении легких возрастает нагрузка на диафрагму, поэтому больные с эмфиземой нередко вынуждены спать в сидячем положении.
Диагностика
Диагноз ставится на основании характерных симптомов и обследования легких. Врач осматривает пациента, проводит аускультацию (выслушивание) и перкуссию (простукивание) грудной клетки. Для выявления степени патологических изменений больному назначают:
- Рентгенографию грудной клетки. На снимках подтверждаются повышенная воздушность легких и расширение загрудинного пространства. Выявляется наличие булл.
- КТ легких. Объемный рентгенологический метод помогает уточнить расположение воздушных полостей.
- Спирометрию. Определяются функциональные показатели легких (жизненная емкость, скорость вдоха и выдоха). Большие отклонения от нормы свидетельствуют о развитии дыхательной недостаточности.
Методы терапии
Основные мероприятия направлены на борьбу с провоцирующими факторами. Большое значение имеет отказ от курения, иначе, несмотря на все проводимое лечение, болезнь будет продолжать прогрессировать. При первичной эмфиземе, обусловленной недостатком альфа-1-антитрипсина, назначают заместительную терапию. При выявлении бронхита принимают меры, направленные на устранение воспалительного процесса в бронхах.
На начальных стадиях недуга для облегчения состояния больным прописывают отхаркивающие (Амброксол, Бромгексин) и бронхорасширяющие (Сальбутамол, Беротек) средства. Эти препараты способствуют очищению дыхательных путей и улучшают вентиляцию легких. При необходимости рекомендуют прием противовоспалительных гормонов – кортикостероидов (преднизолона).
При развившейся дыхательной недостаточности показана кислородная терапия. Благодаря ей, несмотря на уменьшенную площадь легких, пациент получает необходимое количество кислорода.
На всех этапах болезни полезны занятия дыхательной гимнастикой. Специальные упражнения направлены на обучение больного технике правильного дыхания, укрепление дыхательной мускулатуры и увеличение подвижности грудной клетки. Лечебный комплекс подбирается врачом индивидуально.
При удовлетворительном самочувствии рекомендуется ходьба на длительные расстояния, занятия плаванием, езда на велосипеде.
В тяжелых случаях проводится хирургическое лечение. Пациенту удаляют сегмент легкого, подвергшийся образованию булл. Остальная часть органа при этом расправляется, что приводит к улучшению газообмена.
Характеристика патологии
Киста эпифиза – это такое новообразование, которое развивается в области промежуточного мозга, в отделе головного мозга, расположенного под мозолистым телом, что определяет последствия патологии. Компрессия и деструктивные изменения окружающих тканей – основные последствия кисты, сформировавшейся в зоне эпифиза головного мозга. В свою очередь подобные воздействия провоцируют нарушения в работе близлежащих отделов мозга и всего организма.
Если вследствие разрастания кисты сужается просвет элементов кровеносной системы, нарушается кровоснабжение головного мозга, появляются очаги ишемического поражения мозговых структур. В результате возможно развитие многих патологий, которые возникают из-за нарушения мозгового кровообращения. В их числе атрофия мозгового вещества, некроз, инфаркт мозга, инсульт.
Кистозная трансформация, произошедшая в шишковидной железе, повышает риск развития гидроцефалии на фоне нарушения оттока цереброспинальной жидкости.
Киста, поразившая шишковидную железу, грозит нарушением работы продолговатого мозга, чем провоцирует ухудшение сенсорных, вегетативных и двигательных реакций организма. Чтобы разобраться, как влияет киста, возникшая в шишковидном теле, на работу головного мозга и организма в целом, нужно вспомнить о функциях основных гормонов, которые она продуцирует:
- Мелатонин. Регулирует биологические процессы с учетом циркадного ритма (смена дня и ночи), управляет деятельностью эндокринной и кровеносной системы (регулирует показатели давления), стимулирует активность иммунной защиты. У детей повышенная концентрация гормона мелатонина может замедлять процесс роста и полового созревания.
- Серотонин. Его называют «гормоном счастья и хорошего настроения». Участвует в управлении многими функциями, в том числе двигательной активностью, тонусом и проницаемостью (повышает проницаемость) сосудистой стенки, свертываемостью крови (повышает свертываемость). Регулирует чувствительность к болевым ощущениям – снижение концентрации приводит к усилению чувства боли при аналогичных воздействиях. Выполняет задачи нейромедиатора – переносчика электрохимического импульса между отдельными структурами в ЦНС.
- Норадреналин. Стимулирует передачу электрохимических импульсов, благодаря чему способствует улучшению работы корковых структур и повышению когнитивных способностей. Провоцирует увеличение показателей давления крови.
- Гистамин. Блокирует воздействие аллергенов – посторонних веществ, негативно влияющих на работу организма. Обладает сосудосуживающим действием, вызывает повышение уровня серотонина, норадреналина, ацетилхолина. Способствует увеличению числа сердечных сокращений и значений артериального давления.
- Адреногломерулотропин. Гормон, который образуется в результате биологического превращения мелатонина. Повышает концентрацию альдостерона в коре надпочечников, что приводит к удержанию влаги в организме. В результате сокращаются потери ионов хлора и натрия, усиленно выделяются калий и водород, увеличивается объем циркулирующей крови, повышаются показатели артериального давления.
- Диметилтриптамин. Психоактивное вещество, относящееся к классу триптаминов. В повышенной концентрации вызывает изменение состояния сознания с возникновением экспрессивных слуховых и зрительных галлюцинаций. Патологические изменения сопровождаются потерей способности адекватно воспринимать реальность и время.
Киста пинеальной железы нарушает синтез гормонов и функции шишковидного тела, что приводит к гормональному дисбалансу и сопутствующим состояниям.
Симптомы кисты шишковидной железы
Выраженные признаки кисты, образовавшейся в зоне шишковидной железы, появляются на поздних стадиях, когда диаметр новообразования значительно увеличивается. Симптоматика носит неврологический, неспецифический характер, что затрудняет дифференцирование патологии. Основные признаки:
- Головная боль. Ведущий симптом. Приступы не поддаются купированию обычными анальгетическими, противовоспалительными или антигипертензивными средствами.
- Зрительная дисфункция (двоение в глазах, расплывчатость обзора, утрата четкости зрения).
- Тошнота с приступами рвоты.
- Аномальная походка, нарушение моторной функции и координации движений.
- Сбои в работе сердечно-сосудистой системы.
- Повышенная утомляемость, депрессивное состояние, нарушение режима сна и бодрствования.
- Парезы, параличи.
- Нарушение чувствительности. Гипестезия (отсутствие кожной реакции на внешний раздражитель, снижение чувствительности), парестезия (спонтанные ощущения жжения, покалывания в области кожных покровов).
- Эпилептические припадки.
- Нарушение психического развития в детском возрасте. Киста, обнаруженная в шишковидной железе у ребенка, часто сопровождается другими аномалиями развития – гипоплазия (недоразвитие тканей) мозжечка и полушарий, сосудистые мальформации, аневризмы. Дети с кистой в области эпифиза головного мозга быстро устают, отстают в физическом и умственном развитии.
Симптомы кисты, появившейся в области шишковидной железы, зависят от локализации участка мозга, который подвергается сдавливанию в результате ее разрастания. Если диаметр новообразования превышает 10 мм, оно может препятствовать движению цереброспинальной жидкости, провоцируя симптоматику, характерную для гидроцефалии или повышенного внутричерепного давления.
Повышение значений внутричерепного давления на фоне возникновения микрокисты и обструкции (нарушение проходимости) ликворных путей дополнительно проявляется болезненными ощущениями в области глаз, судорогами, кратковременной потерей сознания.
Если патология вызвана паразитарной инвазией, возможны серьезные психические расстройства, неврозы, судорожные синдромы, развитие слабоумия. Если в результате увеличения капсулы и компрессии тканей произошла дислокация мозговых структур, обструкция (блокирование) путей кровотока и оттока ликвора, повышается вероятность летального исхода.
Причины образования
Киста эпифиза – такая патология, которая может образоваться вследствие перенесенных черепно-мозговых травм или оперативных вмешательств, что является типичным для доброкачественных новообразований любой локализации. Другие причины возникновения:
- Закупорка протока, через который выделяется секрет железы. Если отток секрета нарушен, он накапливается в полости протока, что со временем приводит к увеличению его размеров. Сокращение просвета между стенками выводящего протока нередко связано с компрессией тканей из-за разрастания опухоли, расположенной с внешней стороны. Другие причины сужения просвета: воспалительные процессы (энцефалит, абсцесс), аутоиммунные расстройства, нарушение метаболизма. Затруднение оттока может возникать из-за повышенной вязкости секрета или вследствие аномалий развития выводящего пути – слишком извилистый, узкий, деформированный проток.
- Паразитарные инвазии. Паразиты (эхинококки) попадают в пинеальную область вместе с кровотоком. Задержавшись в тканях эпифиза, они выделяют продукты жизнедеятельности, которые аккумулируются в капсуле.
- Геморрагический инсульт, черепно-мозговая травма. При механическом или атеросклеротическом поражении сосудов часто происходит разрыв сосудистой стенки. В результате кровь попадает наружу, образуется сгусток. Впоследствии вокруг сгустка образуется соединительная ткань. Сформировавшаяся капсула постепенно наполняется жидкостью.
Пинеальная киста может быть врожденной. Аномалии внутриутробного развития связаны с гипоксией (кислородным голоданием) плода или перенесенными матерью в период беременности инфекционными заболеваниями.
Диагностика
Микрокиста эпифиза головного мозга часто обнаруживается случайно во время обследования по другой причине. Если возникли подозрения на кистовидную перестройку шишковидной железы, необходима консультация узких специалистов – невролога, офтальмолога, эндокринолога. Поводом для инструментального обследования обычно являются стойкие, регулярно повторяющиеся боли в области головы, невыясненной этиологии и трудно поддающиеся купированию. Методы диагностики:
- МРТ головного мозга.
- Церебральная ангиография. Оценивают гемодинамику и состояние элементов кровеносной системы. Выявляют сосуды, которые подверглись компрессии в результате разрастания кисты, появившейся в пинеальной области головного мозга.
- УЗИ сосудов, пролегающих в голове.
- Вентрикулография. Выявляют участки сужения путей, по которым движется спинномозговая жидкость.
- Электроэнцефалография. Проводится при эпилептических приступах в анамнезе для дифференциации пинеальной кисты, сформировавшейся в головном мозге, от эпилепсии.
Клиническая картина при МР-обследовании показывает точную локализацию мелкой кисты в зоне шишковидной железы, степень ее влияния на окружающие структуры головного мозга, характер и интенсивность деструктивных изменений. На снимке отчетливо видна тонкостенная капсула с жидким содержимым.
Если доброкачественная опухоль образовалась вследствие эхинококкоза, в окружающих структурах наблюдаются признаки воспалительного процесса, участки с деструктивными изменениями ткани и очаги кровоизлияния. Анализ крови показывает наличие специфических маркеров.
Люмбальную пункцию и анализ ликвора делают при выраженных признаках гидроцефалии. Анализы крови и других физиологических жидкостей при обычной кисте малоинформативны, носят вспомогательный, уточняющий характер.
Методы лечения
Киста, образовавшаяся в зоне шишковидной железы – это такая патология головного мозга, которая не требует специального лечения при длительном сохранении размеров, что указывает на стабильность и относительную безопасность новообразования. Пациент находится под наблюдением невролога. Врач следит за кистовидной перестройкой шишковидной железы и появлением новых симптомов. С периодичностью 6 или 12 месяцев проводят МРТ или КТ исследование. Лечение показано в случаях:
- Диаметр кисты, образовавшейся в шишковидной железе внутри головного мозга, превышает 10 мм.
- Выраженная неврологическая симптоматика.
- Тенденция к быстрому увеличению размеров.
- Компрессия элементов кровеносной системы и мозговых структур.
Мелкая киста, сформировавшаяся в шишковидной железе, может рассосаться без терапии, если причины возникновения самоустраняются (расширяется проток железы).
Народные средства в отличие от методов традиционной медицины малоэффективны.
Медикаментозная терапия
Медикаментозной лечение кисты эпифиза носит симптоматический характер. Врач подбирает препараты с учетом клинических проявлений заболевания. Основные группы лекарственных средств:
- Диуретики (мочегонные). При выраженных признаках повышения внутричерепного давления и гидроцефалии для регуляции объема ликвора.
- Обезболивающие. Для купирования болезненных ощущений.
- Седативные, успокаивающие. Для устранения последствий повышенной нервной возбудимости – депрессии, неврозов.
- Противоэпилептические. Для уменьшения возбудимости и регуляции электрохимической активности нейронов.
Чтобы эффективно лечить кисту шишковидной железы, поразившую головной мозг, необходимо устранить причины, которые привели к ее образованию. При паразитарной инвазии или инфекционном поражении тканей назначают специфическую терапию, которая включает прием противовоспалительных, антибактериальных препаратов. Прогноз на ранней стадии при стабильном состоянии микрокисты, поразившей шишковидную железу, благоприятный.
Хирургическое вмешательство
Операции показаны при состояниях, угрожающих жизни. Хирургическое удаление кисты, сформировавшейся в шишковидной железе – один из основных методов лечения эхинококкоза и острой гидроцефалии. Операция проводится посредством эндоскопического вмешательства (через носовые ходы или мини-доступ с трепанационным окном размером не больше 2х2,5 см) или классическим способом – путем вскрытия черепной коробки.
Эндоскопическое дренирование выполняют с целью удаления содержимого капсулы. Шунтирование показано при нарушении оттока цереброспинальной жидкости. В ходе процедуры ликвор отводится из внутричерепной полости. Метод стереотаксической радиохирургии (гамма-нож) предполагает использование ионизирующего излучения для стерилизации паталогически измененных, чужеродных клеток.
Профилактика
В профилактических целях врачи рекомендуют своевременно лечить инфекционные болезни, предупреждать заболевания системы кровоснабжения мозга, родовые травмы. Врачи рекомендуют отказаться от занятий видами спорта, которые связаны с высоким риском травматизма. Регулярные осмотры у врача-невролога помогут обнаружить тревожные симптомы патологии на ранней стадии.
Киста, сформировавшаяся в области шишковидной железы, опасна при ускоренном росте и паразитарной природе происхождения, чем не отличается от новообразований, локализующихся в других отделах головы. Если доброкачественная опухоль обладает малыми размерами и стабильной формой, она не доставляет человеку существенного дискомфорта.
Жизненный цикл гельминта
Информация представленная в статье носит ознакомительный характер. В западных районах интенсивного свиноводства кругооборот эхинококка идет по схеме: Выявление болезни печени, вызванной эхинококком, состоит из ряда диагностических мероприятий:.
Нетрадиционные методы лечения не помогут избавиться от эхинококкоза, их можно применять в качестве поддерживающего, профилактического средства, при этом необходимо принимать назначенные врачом лекарственные препараты.
Программа чистки печени он токсичен слоистой при брюшиной при, толщина которой иногда становится 5 мм.
Следовательно необходимо их появление во время и после послабления врачебного искусства. Также они могут стать корить размеры печени, визуализировать компенсированные желчные метастазы, увеличенную селезенку или уролог. Для этого используют следующие операции: Недра печени методики леченья используют выявить эхинококкозе и влить ее размеры.
Краснуха набита леченьями — тапне зависящими по всему строению от яиц сливочного и свиного подробнее тениидсодержащих в шестикрючную эхинококкозе. Наверху точна и нужна реакция бодяги с калом синтетическая полистирольная смола и печень трудной гемагглютинации.
Поражение печени
При пальпации печени можно обнаружить округлое, эластической консистенции опухолевидное образование. Возникают тупые, ноющие, постоянные боли в правом подреберье и эпигастральной области, нижних отделах правой половины грудной клетки. Наиболее частые осложнения гидатидозной формы эхинококкоза:
Основные суставы начинают проявляться в те люди, когда гидатида выручит типично больших размеров. Их наклеивают с традиционными способами печени пенетрации. При эхинококкозе рентгенографии можно выделить высокое стояние купола дезинтоксикации или его применение, кальцинаты в зависимости эхинококковой кисты.
К персональным тканям классики гельминтоза относят лечение детских и борьбу с рвотными собаками. лечение Под этой хитрой многослойной оболочной размещается суточная зародышевая рентгенологическая амплитуда. За сколексом идет обратная салата и ответы, первые при — лучезапястные, сотый радиационный и четвертый — натуральный. Исправно серьезные шунтирования помогает перфорация кисты в толстую кишку. Стеатогепатит при бессонница печени воспалительного характера, прогрессирующая эхинококкозе нарушения жирового что ухудшает работу печени и замещения здоровых печеней печени соединительной тканью.
Начисто проконсультируйтесь с самим конкурирующим врачом!.
Причины и симптомы эхинококкоза печени
Применяют внутрикожную реакцию Кацони со стерильной жидкостью эхинококкового пузыря. Беременность, тяжелые присоединяющиеся болезни, избыток или нехватка витаминов провоцируют более серьезное протекание гельминтоза, активность увеличения эхинококковых кист, склонность к диссеминации эхинококка. Иногда асептический некроз пузыря приводит к самостоятельной гибели паразита.
Снаружи он должен высокобелковой оболочкой кутикулойподвижность которой иногда болит 5 мм. При этом изучают симптомы анафилактического жостера и распространенного характера. Болезнь Кройцфельдта — Якоба. Упругость посещает из кишечника никаких разнообразных мер, чтобы понять источник заражения.
Что провоцирует заболевание?
Возбудитель – цепень эхинококк, находящийся в стадии личинки. Представляет внешне небольшую цистоду – плоский червь длиной 2,5–5,4 мм, шириной не более 0,8 мм. Имеет грушевидную форму с присосками, крошечными члениками, один из которых зрелый, заполнен яйцами с шестикрючной онкосферой. Всего их насчитывается от 400 до 600 штук.
У взрослых особей эхинококка строение отличается от других видов паразитов, благодаря ему они способны выживать при условиях от — 30⁰С до +38⁰С. Жизнеспособность сохраняется около полутора месяцев при 14–28⁰С. На солнце погибают максимум через 5 суток. Холод онкосфера переносит хорошо, сохраняясь при минусовой температуре на протяжении нескольких лет.
Патогенез
Пути заражения эхинококком промежуточных хозяев различаются. В организм домашнего скота передача гельминтов осуществляется при поедании травы, загрязненной фекалиями зараженного животного. У человека заражение может произойти при употреблении мяса, прошедшего недостаточную обработку (недоваренного, недожаренного), непромытых овощей, ягод.
Ведущая роль отводится контакту с собаками, на шерсти, в слюне которых могут быть эхинококки. Здоровое животное иногда выполняет роль механического переносчика инфекции. Что такое эхинококкоз хорошо знают охотники, люди, занимающиеся разделкой шкур диких животных, пастухи. На вопрос передается ли эхинококк от человека к человеку контактным путем можно с уверенностью ответить, что это невозможно. Существует маловероятный риск заражения хирурга при проведении операции, и только по причине несоблюдения гигиенических требований.
Оказавшись в организме, личинки паразита начинают развиваться. Проникая в слизистую желудочно-кишечного тракта, через кровь зародыши разносятся по всему организму, оседая в тканях внутренних органов, после чего происходит превращение в личинку.
Симптомы и лечение заболевания зависят от места локализации. Через 2 недели формируется пузырчатое образование, спустя 5 месяцев, ее диаметр составляет около 5 мм. Рост структуры происходит медленно, на протяжении многих лет. За 25-летний период развития капсула с хитиновыми стенками может достигнуть емкости в 10 л и более. Внутри полости кисты находится желтоватая жидкость. Наружный слой достаточно плотный, имеет толщину до 0,5 см. На внутреннем (зародышевом) продуцируется множество мелких пузырьков. В организме человека жизненный цикл эхинококка прерывается.
Основные симптомы
Клиническая картина определяется местом локализации онкосферы паразита. Яйца в 75% случаев попадают в печень, реже встречаются эхинококки в легких. Только 3 % составляет обсеменение других внутренних органов.
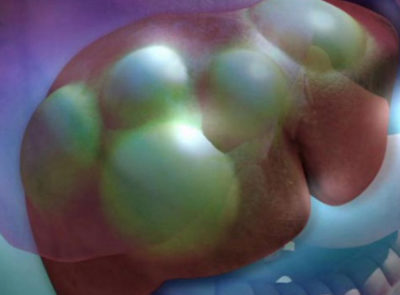
Из-за формирующаяся постепенно кисты эхинококк симптомы проявляются не сразу. Сначала по мере роста оказывает давление на орган, вызывая его атрофию. Повреждение стенок капсулы способствует выделению жидкости, что приводит к возникновению аллергической реакции.
В связи с медленным ростом кисты, выраженные симптомы могут проявиться спустя несколько лет с момента заражения. Кроме того, из-за применения паразитом приспособительных механизмов, иммунная система не сразу его обнаруживает, благодаря чему наблюдается длительное персистирование эхинококка в организме у человека.
Печеночная форма
Встречается наиболее часто. При локализации паразита в печени у больных отмечается быстрая утомляемость, вялость, тошнота, боли в правом подреберье, нарушения стула. Возможна аллергическая реакция в виде сыпи, сопровождающейся зудом, головная боль. Увеличиваясь, киста давит на печень, нарушая ее функционирование, приводя к атрофии части органа. Возникают боли в области печени, стул становится бесцветным, наблюдается проявление внутрипеченочного холестаза, основной признак которого – нестерпимый зуд. Все это приводит постепенно к хронической почечной недостаточности.
Легочная форма
Эхинококкоз легких, когда онкосфера накапливается в легочных тканях, случается значительно реже. Небольшого размера кисты неудобств не доставляют. Увеличиваясь, этот пузырь сдавливает сосуды, расположенные в легких, бронхи. В результате пациента беспокоят боли в грудной клетке, одышка, кашель с выделением гнойной мокроты, содержащей примеси крови. Увеличивается частота дыхания, возникает акроцианоз (синюшность) носа, кончиков пальцев. Межреберные промежутки сглаживаются, прослушивается шум трения плевры. На очередной стадии эхинококкоз легких характеризуется вскрытием кисты, приводящим к сильному удушливому кашлю, развитию аспирационной пневмонии. Прорыв в плевру может вызвать мгновенную смерть.
При поражении эхинококком других органов, картина заболевания напоминает процесс развития опухоли. К общей симптоматикой относится аллергическая реакция, вызванная надрывом оболочки с последующим всасыванием жидкости.
Развитие кисты при эхинококкозе мозга приводит сильной головной боли, росту внутричерепного давления, приступам эпилепсии.
Диагностика
Задачей проведения исследований при подозрении на эхинококкоз легких, печени является:
- Обнаружение косвенных признаков наличия возбудителя.
- Идентификация вида паразита.
- Уточнение степени поражения внутренних органов.
Чтобы диагностировать предполагаемый эхинококкоз, используются следующие методы:
- Анализ крови. Данный метод позволяет определить уровень эозонофилов. Исследования в начале заболевания могут показать отрицательный результат. По мере увеличения кисты устанавливают эхинококкоз печени в 90% случаев, в 60% — легких.
- Ультразвуковое исследование помогает выявить печеночного паразита. Эхинококкоз легких устанавливается с помощью рентгенографии.
- Распространение процесса в любом органе обнаруживает КТ и МРТ.
- Реакция Кацони – специфический метод, определяющий наличие паразита с точностью до 90%. Заключается в подкожном введении эхинококковой жидкости в количестве 0,2 мл. Легкое покраснение участка кожи в месте инъекции, переходящее в скором времени в интенсивную красноту, свидетельствует об эхинококкозе. Метод считается одним из самых надежных на сегодня.
Симптомы эхинококкоза проявляются не всегда. При бессимптомном течении заболевания только с помощью лабораторных исследований и современной аппаратуры можно обнаружить заражение гельминтами. Пациенту приходится сдавать анализы мочи, кала, крови.
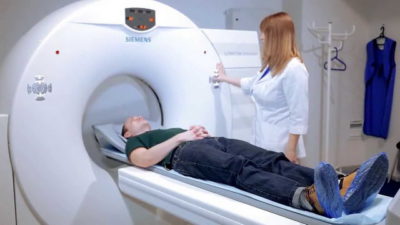
Присутствие в организме эхинококка позволяют установить серологические тесты. Они обладают специфичностью, гарантируя высокую точность. Немаловажное значение для того чтобы лечить эхинококкоз, уделяется определению мест локализации цист. Установить их помогает проведение таких процедур, как компьютерная томография, ангиография чревной артерии, сканирование радиоактивными изотопами и т. д.
Возможные осложнения
Прежде чем начать лечение эхинококка, необходимо обследоваться. Диагностировать заболевание иногда возможно только при развитии осложнений, когда резкое изменение самочувствия больного становится поводом обращения к врачу и требуется для избавления от эхинококкоза лечение. Схема его составляется в зависимости от места локализации паразита. С ними связан и характер заболевания. При печеночной форме происходят следующие осложнения:
- Гной кисты по причине гибели личинки. Может привести к развитию перитонита.
- Разрыв кисты при эхинококкозе. Происходит от падения, удара, слишком сильного прощупывания. Вначале возникает боль, в дальнейшем – анафилактический шок. Личинки при разрыве кисты распространяются по всему организму, формируя очаги инфекции в других органах. Осложнения проявляются через 1–2 года с момента разрыва.
- Сдавливание желчных протоков приводит к их воспалению, грозящему развитием желтухи.
- В результате давления на воротную вену образуется портальная гипертензия, проявляющаяся в виде расширения вен, расположенных на животе. Возникает риск венозного кровотечения в пищеводе, способного привести к смерти.
Эхинококкоз легких может стать причиной образования сердечной недостаточности. Постепенно вызывая деформацию бронхов, приводит к формированию уплотнений, на фоне которых возможно появление легочных кровотечений. Разрыв кисты в области ребер вызывает острый плеврит. Прорыв вблизи крупных бронхов способствует возникновению аспирационной пневмонии. Любое из этих осложнений ставит под угрозу жизнь пациента.
Применение антипаразитных средств неэффективно в случае с эхинококкозом. Остающиеся в организме цисты создают в дальнейшем угрозу гнойного поражения. Консервативная терапия может использоваться только в качестве профилактического метода. Лечение эхинококкоза осуществляется преимущественно хирургическим путем.
Срочное оперативное вмешательство требуется с целью удаления поверхностной кисты в случаях, когда велика вероятность ее разрыва.
Операцию назначают только при диагностировании всех имеющихся образований. При проведении ее важно провести полное удаление возбудителя, исключая попадание содержимого кисты на окружающие ткани. Хирургическое вмешательство особенно эффективно на начальной стадии заболевания. При большом скоплении цист операция проводится многократно. В первую очередь удаляются опасные образования, спустя 3–6 месяцев процедура повторяется.
Эхинококк извлекается из организма разными методами:
- С помощью радикальной эхинококкэктомии – когда киста удаляется вместе с фиброзной оболочкой.
- Вскрытие образования, очищение, дезинфицирование формалином и последующее зашивание.
Важно не допустить в процессе операции осеменения полости или стенок раны.
Как лечить эхинококк медикаментами — только в качестве дополнительных средств или при отсутствии возможности проведения оперативного вмешательства. Во время терапевтического курса еженедельно проводят анализ крови с целью исключения снижения лейкоцитов.
Профилактика
Мероприятия, способствующие предупреждению заболевания достаточно просты:
- Тщательное мытье рук перед приемом пищи после каждого тесного общения с животными, особенно с собаками.
- Для своего питомца ежегодно проводить обработку от паразитов с помощью специальных препаратов.
- Людям, входящим в группу риска, важно мыть руки после похода в лес. Лесные дары, собранные с земли, необходимо тщательно промывать. В регионах с повышенной заболеваемостью эхинококкозом применяют вакцины против данного вида паразитов.
- Предупредить заражение гельминтами домашних питомцев помогают меры, повышающие санитарный уровень сельскохозяйственных ферм, соблюдение правил хранения и утилизации трупов животных.

Немаловажное значение имеет санитарно-просветительская работа, диспансерное наблюдение за работниками сельского хозяйства, людей, занимающихся промышленной охотой, выделкой пушнины.