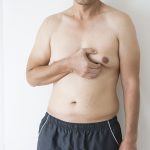
Гинекомастия (в переводе с греческого языка – женская грудь) – это доброкачественное увеличение молочных (грудных) желез у мужчин. Размеры образований в груди могут быть в пределах 1-10см, но, как правило, не превышают 4см в диаметре.
Виды
Различают физиологическую и патологическую гинекомастию.
- Первый пик физиологической гинекомастии встречается в период новорожденности (60-80%) через несколько дней после рождения. Связана данная гинекомастия с циркулированием в крови эстрогенов матери, и проходит самостоятельно, в течение 2-4 недель.
- Второй пик заболевания происходит в подростковом периоде (12-14 лет) и обусловлен гормональной перестройкой организма. Подростковая гинекомастия исчезает через 6-24 месяца без лечения.
- И третий пик случается в пожилом возрасте (у мужчин 50-80 лет), он связан со снижением уровня тестостерона и относительной гиперэстрогенемией (повышение содержания женских половых гормонов).
Также различают ложную и истинную гинекомастию.
- Ложная форма заболевания развивается вследствие разрастания жировой ткани (например, при ожирении или чрезмерном увлечении пивом).
- Истинная гинекомастия – это разрастание железистой и стромальной тканей. Поражаться может как одна молочная железа – одностороння гинекомастия, так и обе – двухстороння гинекомастия. У подростков чаще наблюдается двухстороння форма.
Причины
Причины гинекомастии весьма многочисленны. В первую очередь истинная гинекомастия связана с нарушением гормонального баланса (преобладание эстрогенов и/или недостаток андрогенов):
- врожденный гипогонадизм (недоразвитие яичек);
- токсическое, лучевое или инфекционное поражение яичек;
- опухоль яичек, которая продуцирует эстрогены;
- опухоль надпочечников (повышенный синтез эстрогенов);
- нарушение функции гипоталамуса (отдела головного мозга, отвечающего за образование гормонов);
- генетические заболевания (синдром Клайнфельтера);
- гиперфункция щитовидной железы (тиреотоксикоз);
- заболевания печени (цирроз) при которых не разрушаются эстрогены;
- хориокарцинома (злокачественная опухоль, синтезирующая гормон беременности – ХГЧ);
- у мужчин-спортсменов при резком прекращении физических нагрузок;
- гиперпролактинемия;
- недоедание или голод;
- почечная недостаточность;
- ВИЧ-нфекция (является причиной гиперпролактинемии).
Кроме того, гинекомастия может быть побочным эффектом при приеме следующих лекарственных препаратов:
- спиронолактон;
- блокаторы кальциевых каналов (коринфар, верапамил);
- гипотензивные препараты (капотен, энап);
- антибиотики и противогрибковые средства (метронидазол, кетоконазол);
- гормональные препараты при лечении рака простаты;
- наркотики и алкоголь;
- цитостатики (метотрексат);
- антидепрессанты и транквилизаторы (реланиум).
Симптомы гинекомастии
Для гинекомастии характерна следующая клиническая картина:
- молочная железа или железы увеличиваются в размере, при пальпации определяются подвижные эластичные образования и болезненность грудных желез,
- нередко пациенты жалуются на чувство распирания или тяжести в груди, увеличение сосков (припухлость) и на их повышенную чувствительность,
- из сосков возможны прозрачные или мутные выделения.
В течении гинекомастии различают 3 стадии:
1. Развивающаяся (пролиферирующая) стадия – длится примерно 4 месяца. При назначении лечения молочные железы возвращаются к исходным размерам.
2. Промежуточная стадия – длится от 4 до 12 месяцев. В это время происходит созревание тканей молочной железы, и грудные железы практически не возвращаются к прежним размерам.
3. Фиброзная стадия – характеризуется возникновением в молочной железе зрелой соединительной ткани, и образованием жировых отложений вокруг железистой ткани. Фиброзная стадия необратима.
Диагностика
В диагностике гинекомастии используют УЗИ молочных желез, подмышечных лимфатических узлов, а также маммографиюи пункционную биопсию.
Кроме того, проводится лабораторная диагностика, определяется уровень гормонов (тестостерона, эстрадиола, тиреотропного гормона ТТГ, пролактина, ХГЧ, лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормона).
При подозрении опухоли яичек делают УЗИ яичек, а при подозрении опухоли надпочечников – компьютерную томографию.
Нередко больные нуждаются в консультации хирурга, уролога, эндокринолога и терапевта.
Лечение гинекомастии
Лечением гинекомастии занимаются онкологи-маммологи и эндокринологи.
В первую очередь необходимо установить и устранить причину, приведшую к заболеванию. В зависимости от этиологии гинекомастии разнятся и сроки лечения (иногда они достигают нескольких месяцев). При приеме лекарственных препаратов, побочным эффектом которых явилась гинекомастия, достаточно их отменить или снизить дозу.
В течение первых полугода за развитием заболевания предпочитают наблюдать. Если самостоятельный регресс гинекомастии не случился, назначают консервативную гормональную терапию:
- тестостерон (терапия больных с низким уровнем данного гормона, пожилым людям);
- кломифен – антиэстроген, применяемый для стимуляции овуляции при женском бесплодии;
- тамоксифен – блокатор эстрогеновых рецепторов (при тяжелом течении заболевания и выраженной болезненности);
- даназол – синтетический аналог тестостерона.
Хирургическое лечение проводится у больных с подозрением на злокачественный процесс и при выраженном косметическом эффекте.
Маммопластика подразумевает удаление тканей молочной железы с формированием ложа под соском во избежание его западения.
Осложнения
Самым грозным осложнением гинекомастии является озлокачествление (перерождении в рак) опухоли. Кроме того, не исключаются эмоциональные расстройства и рубцевание длительно существующей опухоли.
Профилактика и прогноз
Прогноз при гинекомастии у новорожденных и у подростков благоприятный (заболевание регрессирует самостоятельно). В других случаях прогноз при заболевании зависит от причин, его вызвавших и также остается благоприятным при оперативном лечении.
Профилактика гинекомастии заключается в ведении здорового образа жизни, тщательном подборе лекарственных препаратов, которые привели к развитию заболевания, а также в профилактике причин, способных вызвать гинекомастию.
Классификация и причины гинекомастии
Повышенный уровень эстрогенов может вызываться физиологическими и патологическими причинами, в зависимости от этого гинекомастия классифицируется на физиологическую или патологическую.
Физиологические гинекомастии характеризуются возрастными категориями:
- гинекомастия новорожденных: вызывается присутствием в организме мальчика эстрогенов из крови матери, которые во внутриутробном периоде были занесены в его кровь, такая патология исчезает самостоятельно через 2 недели (иногда через месяц), наблюдается у 70% мальчиков в первые дни жизни;
- пубертатная гинекомастия: вызывается гормональной перестройкой организма и исчезает самостоятельно через 1-2 года (на протяжении 2 лет эта патология наблюдается редко и называется стойкой пубертатной гинекомастией), наблюдается у 35-55% подростков 12-14 лет;
- гинекомастия у пожилых мужчин: вызывается возрастными изменениями, которые приводят к снижению уровня тестостерона или повышению уровня эстрогенов, наблюдается у мужчин 55-80 лет.
В отличие от физиологической формы этой патологии, патологическая гинекомастия является симптомом серьезного заболевания, которое провоцирует снижение уровня тестостерона или повышение уровня эстрогенов. Причин ее возникновения множество:
- болезни яичек: анорхия (врожденное отсутствие двух или одного яичка), дефекты в синтезе тестостерона, синдром Клайнфельтера;
- злокачественные и доброкачественные опухоли предстательной железы;
- онкологические заболевания: карцинома или аденома надпочечников, опухоли яичка, легких, поджелудочной железы и желудка, хорионкарцинома;
- гермафродитизм;
- инфекционные заболевания: эпидемический паротит,
герпетические поражения груди, орхит,
ВИЧ
, туберкулез легких;
- нарушения кровотока в области яичек;
- травмы яичек;
- цирроз печени;
- ожирение;
- сахарный диабет;
- гипертрофия щитовидной железы;
- опухоли гипофиза с гиперпролактинемией;
- почечная недостаточность;
- сердечно-сосудистая недостаточность.
Патологическая гинекомастия может вызываться длительным приемом некоторых фармакологических препаратов:
- мочегонные средств, таких, как Верошпирон;
- гормональных средств для терапии раковых опухолей предстательной железы;
- средств для лечения ИБС и гипертонической болезни: Верампил, Нифедипин, Амлодипин, Энап, Каптоприл, Диротон, Капотен, Допегит;
- сердечных гликозидов, например, Дигоксин;
- антибактериальных, противомикробных и противомикотических средств: Изониазид, Трихопол, Кетоконазол;
- противовирусных средств для лечения ВИЧ-инфицированных;
- противоязвенных средств: Омез, Ранитидин;
- транквилизаторов: Диазепам, Седуксен, Реланиум;
- наркотических средств: героин, марихуана, алкоголь.
Чем опасна гинекомастия?
Физиологическая гинекомастия не опасна и самостоятельно регрессирует. Мальчик или мужчина может стесняться такого внешнего вида груди и испытывать некоторые комплексы, но понимание причины такого состояния или работа с психологом способны сгладить эти неприятные переживания.
Длительно протекающая патологическая гинекомастия, помимо того, что она сопровождает прогрессирующее основное заболевание, может становиться причиной развития рака молочной железы. Данное онкологическое заболевание достаточно редко встречается у мужчин, но сопровождается такими же тяжелыми последствиями, как и злокачественные опухоли груди у женщин. Появление выделений из соска кровянистого характера, плотных образований, изъязвлений, изменение внешнего вида кожных покровов над уплотнениями и увеличение близлежащих лимфоузлов – такие признаки должны насторожить мужчину и стать поводом для незамедлительного обращения к хирургу или онкологу.
Симптомы
Основными характерными симптомами гинекомастии являются увеличение молочной железы в размерах и рост груди. Следуют отметить, что увеличение груди у мужчины из-за разрастания жировой ткани не указывает на эту патологию и называется псевдо-гинекомастией.
Увеличение в размерах и нагрубание молочных желез у новорожденных мальчиков незначительны и не доставляют ребенку серьезных неудобств. При других видах гинекомастии грудь может увеличиваться до 15 см в диаметре и весить около 160 г. Чаще увеличиваются молочные железы с двух сторон. Иногда одна железа увеличена больше, чем другая. При односторонней гинекомастии, которая наблюдается реже, симптомы такие же, но это состояние существенно увеличивает риск развития рака груди.
Пациенты с такой патологией редко жалуются на болезненные ощущения, но отмечают чувство давления, дискомфорта и повышенной чувствительности сосков (особенно при ношении одежды). В ряде случаев гинекомастия сопровождается выделениями молочного цвета из сосков. Их ареолы могут гиперпигментироваться и расширяться в размерах до 3 см.
Гинекомастия, которая была вызвана гиперпролактинемией, сопровождается признаками поражения центральной нервной системы, олигоспермией и импотенцией. Нарушения потенции при других видах этой патологии наблюдаются только в случае значительного повышения уровня эстрогенов и существенного снижения количества тестостерона. В некоторых тяжелых случаях, либидо может полностью отсутствовать.
На повышение уровня эстрогена у мужчин могут указывать следующие признаки: изменение тембра голоса (он становится более высоким), чрезмерная раздражительность и плаксивость, утрата волос на лице и теле. При патологической гинекомастии могут обнаруживаться изменения формы, отечность и припухлость яичек. Все вышеописанные признаки должны стать поводом для немедленного медицинского обследования.
В течении патологической гинекомастии можно выделить три стадии:
- пролиферирующую (первые 4 месяца): сопровождается начальными симптомами, которые могут регрессировать при адекватной терапии;
- промежуточную (около 4-12 месяцев): сопровождается созреванием и ростом тканей молочной железы;
- фиброзную: сопровождается появлением в молочной железы соединительной и жировой ткани, грудь с плотными уплотнениями, регресс патологического процесса на этой стадии практически невозможен.
Диагностика
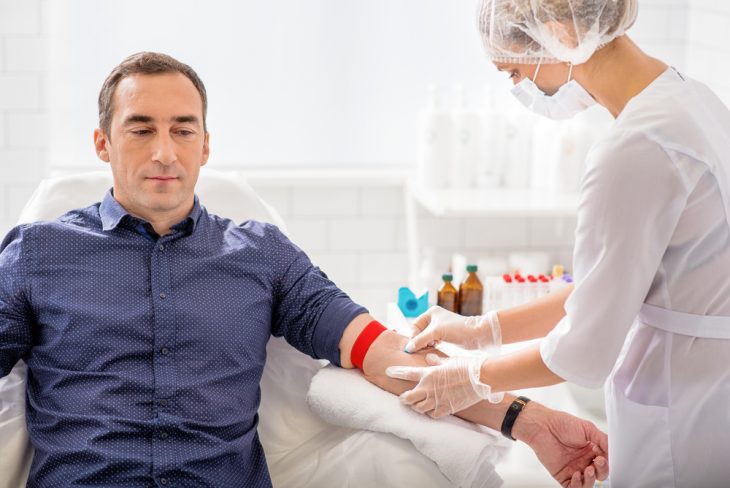
Предположительный диагноз устанавливается эндокринологом на основании жалоб, опроса и пальпации груди и подмышечных лимфоузлов пациента. Для подтверждения гинекомастии проводится УЗИ молочных желез и лимфоузлов.
Для выявления нарушений в гормональном балансе назначаются анализы крови для определения концентрации:
- тестостерона;
- эстрадиола;
- ХГЧ;
- ТТГ;
- пролактина;
- ЛГ.
При повышении показателей хорионического гормона или этсрадиола пациенту незамедлительно назначаются исследования для исключения раковой опухоли. Может понадобиться проведение маммографии, биопсии и последующего гистологического анализа тканей молочной железы. В некоторых случаях для исключения онкологического процесса могут назначаться:
- УЗИ органов мошонки;
- компьютерная томография надпочечников.
При необходимости могут понадобиться дополнительные консультации врачей других специальностей: терапевта, невролога, уролога или онколога.
Физиологическая гинекомастия новорожденных проходит самостоятельно. При пубертатной форме этой патологии медикаментозное лечение, как правило, не назначается. Подросток наблюдается у врача, а при отсутствии положительной динамики на протяжении полугода и значительном повышении уровня эстрогенов ему может назначаться гормональная коррекция. Для этого применяются такие препараты, как Даназол, Кломифен, Тестолактон, Дигидротестостерон, Тамоксифен. Также проводится психологическая работа с подростком, которая направлена на устранение комплексов и неврозов.
 Лечение патологической гинекомастии может назначаться только врачом после установления причины ее появления. Вначале больному назначаться консервативная терапия, направленная на лечение основного заболевания, вызвавшего гормональный дисбаланс.
Лечение патологической гинекомастии может назначаться только врачом после установления причины ее появления. Вначале больному назначаться консервативная терапия, направленная на лечение основного заболевания, вызвавшего гормональный дисбаланс.
При пониженном уровне тестостерона пациенты принимают препараты на основе этого гормона. Такая терапия бывает эффективной в течение первых 4-х месяцев. Прием тестостерона не оказывает эффекта у пожилых мужчин и пациентов с нормальным уровнем андрогенов, и им назначается коррекция других гормонов. При повышенном уровне эстрадиола больному рекомендуется прием антиэстрогенов (Кломифен, Нолвадекс, Тамоксифен и др.).
Гинекомастия, которая вызывается приемом лекарственных препаратов, лечится путем замены фармакологического средства или снижением его дозировки.
При отсутствии положительной динамики от консервативной терапии, длительно протекающей гинекомастии с фиброзными изменениями или выявлении злокачественного процесса в тканях молочной железы больному назначается хирургическое лечение.
В зависимости от распространенности и вида патологического процесса, могут проводиться такие операции:
- эндоскопическая мастэктомия: может проводиться при минимальном увеличении молочной железы, это малоинвазивная операция, выполняется при помощи эндоскопа;
- мастэктомия с сохранением ареолы: выполняется путем параареолярного доступа;
- мастэктомия с липосакцией: выполняется путем параареолярного доступа, дополнительно удаляется излишняя жировая ткань.
Эндоскопическая и подкожная мастэктомия хорошо приносятся больными. Пациент быстро восстанавливается после операции и уже через 2 дня его могут выписывать из стационара.
В послеоперационном периоде он должен соблюдать ряд рекомендаций: ограничивать физические нагрузки и на протяжении 2-3 недель носить специальное белье для коррекции мышечного контура и правильного сокращения кожи.
Через неделю пациент может приступать к нетяжелой работе, а через месяц разрешаются более интенсивные физические нагрузки или спортивные тренировки.
Прогнозы
Физиологическая гинекомастия в большинстве случаев характеризуется благоприятными прогнозами и исчезает самостоятельно. У 75% подростков гормональный фон восстанавливается в течение двух лет.
Более благоприятное течение характерно для гинекомастии, вызванной приемом лекарственных препаратов, и менее благоприятное – для гинекомастий, вызванных заболеваниями.
Прогноз эффективности лечения данной патологии зависит от тяжести основного заболевания, которое привело к гормональному дисбалансу. Хирургические методики, применяемые при сложных формах гинекомастии, в большинстве случаев приводят полному восстановлению нормального размера и формы груди.
Итак, эта неприятная мужская патология может вызываться как безобидными физиологическими, так и патологическими причинами. Помимо неприятных физиологических ощущений, подростки и мужчины могут испытывать и существенные моральные страдания. Из данной статьи вы узнали о видах гинекомастий, их симптомах, видах диагностики и лечения. Эта информация даст вам возможность избежать лишних волнений при физиологической форме такой патологии и обратит ваше внимание на необходимость обязательного лечения у врача при патологической форме гинекомастии.
К какому врачу обратиться
При увеличении молочных желез можно сначала обратиться к терапевту или педиатру, в зависимости от возраста пациента. Врач сможет отличить физиологическую гинекомастию, псевдогинекомастию, назначить первоначальное исследование. В зависимости от его результатов пациент обычно направляется к эндокринологу. Реже требуется лечение у невролога или нейрохирурга. Может быть показана консультация уролога, генетика, онколога, инфекциониста, офтальмолога (изменение полей зрения), нефролога, кардиолога, хирурга.
Рейтинг:





(голосов — 1, среднее: 5,00 из 5)
![]()
Загрузка…
Причины гинекомастии
Основной причиной гинекомастии является постепенное изменение гормонального фона. В раннем возрасте в организме присутствуют и женские, и мужские гормоны, и их соотношение постоянно меняется. Постепенно увеличивается уровень мужского гормона тестостерона, но и женские гормоны активны. Под действием этих женских гормонов и начинают увеличиваться грудные железы.
Гинекомастия может стать следствием резкого изменения уровня физической активности. Если раньше мальчик активно занимался спортом (а в этот момент вырабатывается тестостерон), а затем резко прекратил занятия, уровень тестостерона значительно сокращается, следовательно, доля женских гормонов увеличивается, и организм реагирует на это изменением размера грудных желёз.
Иногда гинекомастия появляется в результате заболеваний надпочечников, головного мозга, органов дыхания, печени. Возможны проявления гинекомастии и на фоне приёма некоторых медикаментов.
Диагностика гинекомастии
Для диагностики гинекомастии необходимо обратиться к нашим специалистам и пройти комплексное обследование. Основным врачом при этом заболевании становится эндокринолог. Он обследует тело, отслеживает возрастные изменения тела. В раннем возрасте уже должно наблюдаться частичное оволосение тела по мужскому типу (появление волос на лице, в основном, над верхней губой и на подбородке, на груди, в подмышечных впадинах, в паху). Тело должно постепенно приобретать пропорции мужского тела, которое часто сравнивают с треугольником – широкие плечи и узкий таз. По всем этим вторичным признакам эндокринолог определяет уровень развития тела и примерное соотношение гормонов.
Далее назначается комплексное лабораторное обследование. Мальчика направляют на анализ крови, в том числе и на гормоны, проводят ультразвуковое исследование грудных желёз. Полезна консультация других специалистов – хирурга, кардиолога, невролога. Они оценивают развитие ребёнка.
Комплексное обследование необходимо по двум причинам. Первая – чтобы убедиться, что общее развитие идёт в правильном направлении и оценить гормональный фон мальчика. Вторая – чтобы убедиться, что уплотнения являются именно гинекомастией, а не раковыми новообразованиями. Рак молочных желёз очень редко встречается среди мужчин, но и эту возможность следует проверить.
Лечение гинекомастии
Врач назначает лечение в зависимости от результатов анализов и исследований. Если каких-либо нарушений в работе организма нет, значит, гинекомастия носит временный характер. Врачи рекомендуют повысить уровень физической активности, этим стимулировать выработку тестостерона и увеличить долю мужских гормонов. Гинекомастия в большинстве случает проходит без дополнительного лечения.
Если появление уплотнений было вызвано каким-либо заболеванием, необходимо заняться его лечением у соответствующего специалиста.
Если гинекомастия становится следствием приёма медикаментов, их отменяют или заменяют аналогами, не имеющими подобных побочных эффектов.
В крайних случаях врачи могут рекомендовать хирургическое вмешательство и гормональную терапию.
В любом случае, родители должны оказывать максимальную поддержку мальчику-подростку, так как гинекомастия часто вызывает серьёзный психологический дискомфорт. Мальчик стесняется увеличенных желёз, особенно если сверстники замечают это и смеются над ним. Это может спровоцировать психологические расстройства и вызвать ещё больший дисбаланс гормонов.
Почему возникает гинекомастия?
Можно подсчитать около 30 причин образования патологической гинекомастии. Но при этом все причины можно разделить на 3 группы:
1. Повышение в мужском организме женских гормонов. 2. Понижение уровня мужских половых гормонов (тестостерона). 3. Применение некоторых лекарственных средств.
Гинекомастия практически во всех случаях прогрессирует спонтанно, поэтому не причиняет мужчине неудобства. Однако, при длительном существовании, гинекомастия повышает риск заболевания рака молочной железы. Данное заболевание редко встречается у мужчин. Но оно может привести к таким последствиям, как рак молочной железы, аналогичный раку груди у женщин. Это говорит о том, что лечение гинекомастии откладывать нельзя. Симптомы, характерные для рака молочной железы: возникновение уплотнения, кровянистые выделения из соска, появление изъязвления, изменение кожи в месте образования, увеличение подмышечных лимфатических узлов.
Диагностика гинекомастии
После приема у врача, пациенту будет необходимо сдать анализ крови на содержание эстрадиола, тестостерона, ЛГ, пролактина, ФСГ, тиреотропина, печеночных ферментов, хорионического гонадотропина, азота, креатинина, мочевины.
Обследование может дополняться и инструментальными методами, с целью выяснить причину возникновения гинекомастии. Например, при раке молочной железы, назначают такие дополнительные процедуры, как маммографию, биопсию, ультразвуковое исследование подмышечных лимфатических узлов и молочной железы.
Лечение гинекомастии
Гинекомастия сегодня встречается очень часто. Мужчины, маммология — это не только забота мадам и мадемуазель, но и вы должны беречь свою грудь. Заболевания молочных желез могут быть спровоцированы многими факторами. Причиной нездорового состояния оказывается, как правило, орган или органы, которые совершенно не беспокоили пациента все время до обращения к специалисту. Поэтому, мужчины, для того, чтобы ваше здоровье восстановилось нужно пройти комплексное обследование, которое выявит все факторы возможной угрозы, а также индивидуальный курс терапии или оперативного вмешательства и реабилитации. Это довольно длительное время, которое доставит немало нервов и забот о самом себе.
А ведь насколько это просто, диагностировать заболевания на ранней стадии. Насколько это просто и необходимо, быть внимательным к себе! Вы — наша опора и защита. Не оставляйте в стороне свою грудь, как бы это не казалось вам нелепым. Это действительно страшные заболевания, маммологические. Без грамотной их диагностики и своевременного лечения, состояние здоровья попадает под серьезную угрозу: ежегодно от патологий молочной железы уходят из жизни 2 из 9 пациента, причиной чего становится позднее обращение в маммологический центр. Половину из них можно спасти — и мы делаем это каждый день!
Мужчины, по части маммологии серьезнейшее заболевание — это гинекомастия. Это доброкачественное увеличение молочных желез, которое может провоцироваться несколькими факторами:
- Заболевание печени, особенно цирроз. Необходимо принимать препараты, которые будут сдерживать развитие цирроза, и улучшать функционирование печени.
- Гормональный сбой. Разросшаяся железистая ткань удаляется, и деятельность желёз корректируется, также корректируется деятельность щитовидной железы.
- Длительное применение гормональных препаратов. Нужно снизить количество применяемых аппаратов и включить приём гомеопатических средств.
Диагностика гинекомастии — это тщательное обследование органов, представляющих потенциальную угрозу здоровью мужчины. Наблюдение специалиста-эндокринолога и маммолога-онколога является основной частью вашего выздоровления.
Как же вылечить гинекомастию? Существует два, кардинально различных метода лечения: консервативный и оперативный. Консервативное лечение проводят амбулаторно под наблюдением эндокринолога. Оно зависит от формы заболевания. Необходимость лечения юношеской гинекомастии, выбор метода и сроки проведения лечебных мероприятий диктуются психологическим состоянием больного. Можно придерживаться выжидательной тактики, поскольку чаще всего через 2—3 года при юношеской гинекомастии происходит самопроизвольная регрессия увеличенных молочных желез.
Если у пациента псевдогинекомастия (отложения жира в области грудных желе), то оптимальным методом лечение гинекомастии является безоперационная лазерная липосакция.
Оперативное лечение заключается в удаление ткани молочных желез через периареолярный разрез, либо удаление жира при помощи липосакции, сочетание методов лазерного липолиза.
Показания для хирургического лечения гинекомастии
- большой объем грудных желез
- неэффективность консервативной терапии
- явно выраженный косметический дефект.
Специалисты считают, что в 30 – 70% случаев рак молочной железы у мужчин появляется вследствие гинекомастии, в том числе по причине её узловатой формы. Именно поэтому полная диагностика гинекомастии с использованием как клинического, так и рентгеновского метода исследования, помогает выявить рак на ранней стадии, а это предопределяет успех лечения гинекомастии.
Симптомы
Основным проявлением гинекомастии является появление уплотнения в ткани грудной железы и ее увеличение. В отличие от жировой ткани, фиброадипозная ткань или ткань, образующаяся при гинекомастии, имеет более высокую плотность. Гинекомастия может сопровождаться болезненными ощущениями при дотрагивании. Боли обусловлены быстрым ростом железистой ткани. Впоследствии боли могут уменьшаться и исчезать.
При длительном существовании гинекомастия повышает риск развития рака молочной железы. Это заболевание встречается у мужчин относительно редко, но часто приводит к таким же серьезным последствиям, что и рак молочной железы у женщин. Подозрительными в отношении рака молочной железы являются такие симптомы как кровянистые выделения из соска, появления уплотнения, изменение кожи над образованием, появление изъязвления, увеличение подмышечных лимфатических узлов.
Причины
Истинная гинекомастия возникает в результате преобладания в организме мужчины женских половых гормонов (эстрогенов). В норме эти гормоны образуются в мужском организме, однако их концентрация не велика, и они быстро разрушаются в печени.
Значение в развитии гинекомастии имеет не только абсолютное увеличение концентрации эстрогенов, но и их преобладание над андрогенами. Так, гинекомастия может возникать как при гиперпродукции женских половых гормонов, так и при снижении уровня мужских половых гормонов, в частности тестостерона.
Эстрогены у мужчин синтезируются из андрогенов. Происходит это в жировой ткани и печени. Наиболее часто гинекомастия встречается в периоды «гормональных перестроек»:
- в периоде новорожденности
- при половом созревании (от 12 до 15 лет)
- в зрелом возрасте при снижении выработки андрогенов (старше 45 лет)
Лечение гинекомастии
Консервативное лечение гинекомастии направлено на нормализацию соотношения тестостерон/эстрогены. Для этого используются препараты повышающие уровень тестостерона и антиэстрогены. Однако риск применения таких лекарственных средств очень высок и данный вид лечения применяется крайне редко.
Кроме того, применение лекарственных средств эффективно лишь при начальных стадиях заболевания. Гинекомастия, существующая в течение нескольких лет, уже, как правило, не поддается консервативному лечению.
Цель хирургического лечения гинекомастии – удаление ткани молочной железы и восстановление нормального контура молочной железы у мужчины.
В настоящее время разработано несколько операций по устранению гинекомастии:
- удаление молочной железы (подкожная мастэктомия) из параареолярного разреза с сохранением ареолы
- удаление молочной железы из параареолярного разреза с дополнительной липосакцией для восстановления контура
- эндоскопическая мастэктомия (при небольших размерах молочной железы)
Операция достаточно легко переносится и не требует длительного реабилитационного периода. Госпитализация, как правило, составляет 1 сутки (при гинекомастии небольших размеров — домой можно уйти через несколько часов после операции).
В течение первых 2-3 недель после операции необходимо носить утягивающее белье (специальная эластическая футболка) для адекватного сокращения кожи и формирования нормального контура грудных мышц.
К трудовой деятельности можно приступать через 5-7 дней после операции (иногда — раньше), к занятиям спортом — через 3-4 недели.
Обследование мужчины
Исходя из того, что мужская репродуктивная функция нарушена примерно в 50% случаев бесплодного брака, становится очевидной необходимость обследования мужчин в каждом подобном случае, причём незамедлительно, учитывая также его простоту и доступность.
Анамнез
Тщательный сбор анамнеза, причем у обоих супругов, играет важную роль при выявлении причины бесплодия.
Важно установить продолжительность вынужденного бесплодия, что имеет также и прогностическое значение.
При анализе копулятивной функции следует учитывать, что её нарушения составляют около 2% от всех причин бесплодия. Средняя частота менее двух интравагинальных сношений в месяц может быть расценена как этиологический фактор инфертильности. Очевидно, что различные формы анэякуляции и экстравагинальных семяизвержений приводят к бесплодию.
Важно учитывать возможное наличие ряда системных заболеваний, влияющих на фертильность: сахарный диабет, туберкулез, органические расстройства нервной системы, хронические поражения двигательной системы, почечная и (или) печеночная недостаточность.
Обращается внимание на заболевания, сопровождающиеся гипертермией, поскольку повышение температуры тела выше 38?С может угнетать сперматогенез в течение до полугода.
Из оперативных вмешательств следует отметить пособия при заболеваниях уретры, предстательной железы, шейки мочевого пузыря, паховой грыже, а также ретроперитонеальные вмешательства, в том числе, сопровождающиеся лимфаденэктомией.
Особое внимание уделяется перенесенным операциям по поводу варикоцеле, гидроцеле, перекрута семенного канатика, крипторхизма и срокам опущения яичек в мошонку.Вазорезекция – наиболее частая причина хирургической обструкции семявыносящего протока, которая приводит также к образованию антиспермальных антител.
Важно установить наличие в прошлом воспалительных поражений уретры, предстательной железы, семенных пузырьков и, особенно, придатка яичка (эпидидимит). Крайне отрицательное прогностическое значение имеет перенесенный одно- или двусторонний орхит, возникающий обычно на фоне инфекционного паротита, а также травма яичек.
Целенаправленно уточняется воздействие всевозможных отрицательно действующих на репродуктивную систему мужчин факторов: поступление в организм ядов и токсических веществ, алкоголизм, длительный приём лекарственных препаратов (цитостатики, гормоны, циметидин, нитрофураны и т.д.), высокая температура внешней среды, ионизирующее излучение, электромагнитные поля сверхвысокой частоты, недостаточное питание и др.
Наиболее частыми причинами мужского бесплодия являются варикоцеле, обнаруживаемое примерно в 40% случаев мужской инфертильности, аномалии развития яичек (аплазия, гипоплазия, крипторхизм) и инфекционно-воспалительные поражения придаточных половых желез (предстательной железы, семенных пузырьков, придатков яичек).
Физикальное обследование
Обращается внимание на состояние вторичных половых признаков, формирование которых происходит под контролем андрогенов. Их недостаточное развитие и выраженность свидетельствуют об андрогенной недостаточности в периоде полового созревания.
Характеризуя телосложение пациентов, исследуется соотношение роста с длиной нижних конечностей (трохантерный индекс в норме равняется 1,96). Настораживающим моментом являются излишне длинные конечности (трохантерный индекс меньше 1,96; длина размаха рук превышает рост).
Определяется степень выраженности и топография подкожно-жировой клетчатки. Её избыточное развитие и отложение в области таза, бедер, лобка также является косвенным признаком гипогонадизма. Об этом свидетельствует и недостаточный темп оволосения на теле и лице, горизонтальный уровень оволосения на лобке. Недостаточное развитие мышечной системы, контролируемое тестостероном, также является симптоматичным. Гинекомастия характерна для синдрома Клайнфельтера (хромосомная аномалия, приводящая к бесплодию), реже она встречается при эстрогенсекретирующих опухолях надпочечников или яичек.
Далее приступают к исследованию половых органов.Наличие выделений воспалительного характера из уретры является основанием для углубленного обследования на ИППП. Гипоспадия и эписпадия могут быть причиной бесплодия в тех случаях, когда эякулят не попадает во влагалище или оказывается в его дистальном отделе.
Исследование яичек производится при положении больного стоя. В норме яички пальпируются в нижней половине мошонки. При различных патологических состояниях может иметь место их высокое расположение в мошонке, внутри пахового канала, эктопическое расположение (т.е. вне нормального пути опускания яичка), наконец, яички могут не пальпироваться в случаях их отсутствия (агенезия) или локализации в брюшной полости.
В норме яички располагаются в мошонке вертикально, а придатки находятся позади или медиальнее.Объём яичек мужчины составляет около 15 см3, для их измерения используются различные модели орхидометров. Определению объема яичек при диагностике бесплодия придается особое значение, учитывая, что около 97% объема занимают извитые семенные канальцы. Яички объемом менее15 см3 или 40 мм длиной считаются гипоплазированными или гипотрофированными. Существует четко выраженная корреляция между общим объемом яичек и числом сперматозоидов в эякуляте. В норме яички имеют эластическую консистенцию. Мягкая консистенция обычно сочетается со снижением сперматогенеза. При гипогонадотропном гипогонадизме яички обычно маленькие и мягкие. Маленькие и плотные яички свойственны синдрому Клайнфельтера. Твердая консистенция яичка, особенно в сочетании с его увеличением, требует исключения опухоли.
В норме придаток яичка имеет продолговатую форму, мягкую консистенцию. Тотальное или локальное увеличение и уплотнение придатка яичка в большинстве случаев является следствием воспалительного поражения. Нередко пальпируемые в области головки придатка кистозные образования имеют доброкачественную природу и не влияют на фертильность. Семявыносящие протоки пальпируются в норме вплоть до наружных колец паховых каналов в виде тонких, плотных трубчатых, гладких структур.
В настоящее время доказана способность варикоцеле вызывать пато-спермию и приводить к бесплодию, при этом корреляция между степенью выраженности расширения вен семенного канатика и патоспермии отсутствует. Различают субклиническую степень варикоцеле (изменения выявляются лишь путем допплерографии), 1-ую степень (расширение определяется пальпаторно при приеме Вальсальвы), 2-ую степень (расширенные вены легко пальпируются в виде «виноградной грозди» или «клубка червячков»), 3-ю степень (расширенные вены видны на глаз через кожу мошонки). Для исключения воспалительного поражения придаточных половых желез выполняется трансректальная пальпация предстательной железы и семенных пузырьков. Далее исследуются: моча, полученная тремя порциями, и секрет простаты, а также спермальная плазма на наличие признаков воспаления.
Лабораторные и специальные исследования
Анализ эякулята является кардинальным тестом, позволяющим сделать заключением о сохранности фертильности, наличии и степени её нарушения, и, наконец, бесплодии.Перед исследованием необходимо половое воздержание в течение 3-х суток. С целью выработки унифицированного подхода к ведению данной категории больных приводим нормативы при исследовании эякулята, предложенные ВОЗ.
В норме после разжижения эякулята при комнатной температуре в течение 20-30 минут показатели следующие:
- Объем эякулята более 2,0 мл;
- рН от 7,2 до 7,8;
- Концентрация сперматозоидов более 20 млн/мл, но не более 200 млн/мл;
- Сперматозоидов с прогрессивным движением вперед (категория “а” + “в”) более 50%, из них половина с быстрой линейной прогрессией (категория “а”);
- Морфологически нормальных сперматозоидов более 50% или более 30% с нормальной морфологией головки;
- Содержание лейкоцитов менее 1 млн/мл;
- Отсутствие антиспермальных антител (MAR < 10%);
- Агглютинация сперматозоидов не выявляется.
Приведенные показатели соответствуют понятию «нормозооспермия».
Если первый анализ эякулята нормальный, то нет необходимости в повторном исследовании. В случаях выявления патоспермии анализ следует повторить. Если результаты второго анализа значительно отличаются от первого, необходимо повторить исследование через несколько недель – прежде, чем принимать любые решения относительно лечения.
Различные нарушения эякулята в отечественной литературе классифицируются следующим образом:
- Асперматизм (разновидность анэякуляторного сношения) – полное отсутствие эякулята.
- Аспермия – полное отсутствие как сперматозоидов, так и клеток сперматогенеза в эякуляте.
- Азооспермия – отсутствие в эякуляте сперматозоидов при наличии клеток сперматогенеза.
- Олигозооспермия – концентрация сперматозоидов менее 20 млн/мл.
- Астенозооспермия – менее 50% сперматозоидов с движением категории “а”+ “в” или менее 25% категории “а”.
- Тератозооспермия – менее 50% морфологически нормальных сперматозоидов или менее 30% с нормальной морфологией головки.
- Некрозооспермия – преобладание в эякуляте мёртвых сперматозоидов, встречается реже.
- Олигоастенотератозооспермия – нарушение всех трёх показателей.
Очевидно, что абсолютное бесплодие может быть обусловлено лишь крайней степенью патоспермии (аспермия, азооспермия, некрозооспермия, тяжелые формы олигоастенотератозооспермии). В остальных случаях для характеристики ситуации рекомендуем, исходя из клинических и морально-психологических соображений, пользоваться термином «снижение фертильности».
В случаях уменьшения размеров яичек и (или) концентрации сперматозоидов менее 5 млн/мл следует определить уровень фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов, а также тестостерона (Тест), что позволит установить характер гипогонадизма. Очевидно, что первичный гипогонадизм сопровождается повышением уровня гонадотропных гормонов, а вторичный – их понижением. Следует учитывать, что нормальные значения концентрации гормонов в периферической крови отличаются при использовании диагностических наборов различных фирм-произво-дителей.
Показаниями для тестикулярной биопсии (открытой или пункционной) является азооспермия в сочетании с нормальным объемом яичек и нормальным уровнем ФСГ. При этом только анализ гистологической картины способен ответить на вопрос: имеет ли место обтурационный (сперматогенез значительно угнетён, но в целом сохранён) или секреторный (блок созревания сперматозоидов, синдром одних клеток Сертоли) генез патоспермии.
Рентгенологическое исследование гипоталамо-гипофизарной области показано пациентам с резко выраженной гиперпролактинемией. При подозрении на хромосомную аномалию выполняется исследование кариотипа.На основании сопоставления данных анамнеза, объективного исследования, анализа эякулята и дополнительных тестов выносится суждение о наличии абсолютного бесплодия или снижения фертильности на почве выявленного основного заболевания. Если основное заболевание или причинный фактор не обнаружены, то делается заключение об идиопатическом характере имеющейся патоспермии.
Общеизвестно, что мужское бесплодие крайне трудно поддаётся лечению или временной коррекции. Учитывая многообразие причинных факторов, становится очевидной бессмысленность попытки оперировать в данном вопросе какими-либо усредненными статистическими данными. Возможности лечения бесплодия, возникшего, скажем, на почве простатита, отличаются от таковых в случае варикоцеле и, тем более, хромосомной аномалии.
Принципы лечения бесплодия у мужчин
В настоящее время при лечении мужского бесплодия наиболее признанными являются следующие положения:
- Все диагностические и лечебные действия в отношении обоих супругов должны быть координированы;
- Попытки лечения должны быть ограничены определенными временными параметрами;
- Исключаются всевозможные неблагоприятно действующие факторы, рекомендуется адекватный ритм половой жизни, улучшаются условия труда, рекомендуется полноценное питание. Отменяются медикаментозные средства, не относящиеся к крайне необходимым;
- Если основное заболевание (причинный фактор) установлено, то лечение носит патогенетический характер. В случаях идиопатической патоспермии применяются общеукрепляющие и витаминные препараты, включая токоферол: средства, улучшающие микроциркуляцию, биогенные стимуляторы метаболических процессов;
- При воспалительных поражениях уретры и придаточных половых желез производится их санация;
- Коррекция крипторхизма осуществляется в возрасте до 3 лет;
- Выявленное варикоцеле, независимо от степени выраженности, подлежит оперативному устранению;
- При проведении гормональной терапии длительность непрерывного курса должна соответствовать 2,5 месяца, учитывая продолжительность цикла сперматогенеза 72-76 дней;
- Целью терапии андрогенами первичного (гипергонадотропного) гипогонадизма является поддержание нормального мужского фенотипа и активизация копулятивной функции. Шансы на коррекцию бесплодия в данной ситуации минимальные;
- Для лечения бесплодия на почве вторичного (гипогонадотропного) гипогонадизма относительно успешно используются антиэстрогенные препараты, аналоги ФСГ, ЛГ и, в последнее время, ГТ-РГ. Избыточное влияние пролактина блокируется бромкриптином;
- Выявление аутоиммунного бесплодия требует специальных методов лечения;
- При экскреторной азооспермии попытки оперативного восстановления проходимости семявыносящих путей целесообразно ограничить неосложнёнными ситуациями, позволяющими рассчитывать на относительно стабильный результат. В остальных случаях, с учетом современных возможностей вспомогательных репродуктивных технологий, можно сразу приступать к попыткам получения сперматозоидов из придатка яичка (МЕЗА, ПЕЗА) или самого яичка (ТЕЗЕ) с последующим ЭКО-ИКСИ (экстракорпоральное оплодотворение путем инъекции единичного сперматозоида в цитоплазму яйцеклетки).
Симптомы
Увеличение груди по женскому типу – очевидный симптом, который беспокоит мужчин в первую очередь. Но есть и другие признаки заболевания:
- отсутствие или снижение полового влечения;
- увеличение регионарных лимфатических узлов (подмышечных);
- неприятные ощущения в груди (зуд,тяжесть, сдавление);
- плохая эрекция;
- отек молочных желез;
- потемнение и увеличение размеров ареол вокруг сосков;
- появление жидкости из сосков при их сдавливании;
- изменение тембра голоса;
- эмоциональная лабильность (раздражительность);
- уменьшение оволосения на теле.
Диагностика гинекомастии
 Для исключения гормонального сбоя необходимо сдать кровь из вены, чтобы проверить уровень гормонов. Кроме того, могут потребоваться дополнительные методы исследования, такие как:
Для исключения гормонального сбоя необходимо сдать кровь из вены, чтобы проверить уровень гормонов. Кроме того, могут потребоваться дополнительные методы исследования, такие как:
- УЗИ молочных желез, надпочечников, органов брюшной полости и мошонки;
- КТ или МРТ головного мозга.
Консервативное (медикаментозное) лечение
Если причина гинекомастии кроется в гормональных нарушениях, лечение начинается с назначения соответствующих препаратов (гормонов). При выборе лекарства врач основывается на уточненной причине болезни. Для лечения заболевания применяется целый ряд лекарственных препаратов:
- гормональные (тестостерон, андрокур депо);
- анастрозол – снижает уровень женских гормонов (эстрогенов);
- тамоксифен – блокирует рецепторы к эстрогену;
- кломифен – блокирует избыточный эстроген, повышает выработку тестостерона;
- даназол – блокирует рецепторы эстрогена и тормозит его выработку;
- прожестожель (мазь) – блокирует местные рецепторы к эстрогену;
- бромокриптин – снижает выработку гипофизом гормона пролактина.
Если болезнь появилась на фоне приема каких-либо препаратов, следует немедленно отменить их.
Хирургическое лечение
К операции прибегают лишь в случае неэффективности медикаментозного лечения. При истинной и смешанной форме производят удаление патологически разросшихся желез (мастэктомия). В лечении ложной гинекомастии прибегают к липосакции (выкачиванию жира).
Профилактика
Мужчины редко относятся к своему здоровью ответственно, но это единственный способ профилактики. Только вовремя посещая врача с профилактической целью можно предотвратить выявление запущенных болезней. Чтобы избежать проблем с гормональным профилем, необходимо соблюдать режим питания, следить за собственным весом, вести правильный образ жизни.
Классификация: виды кариотипов при синдроме Клайнфельтера
По количеству дополнительных Х-хромосом различают следующие варианты синдрома Клайнфельтера:
- 47,ХХY — наиболее часто встречающийся
- 48,ХХХY
- 49,ХХХХY
Кроме того, к синдрому Клайнфельтера также относят мужские кариотипы, включающие, помимо дополнительных Х-хромосом, дополнительную Y-хромосому — 48,ХХYY. И, наконец, среди пациентов с этим синдромом встречаются лица с мозаичным кариотипом 46,ХY/47,ХХY (то есть часть клеток имеет нормальный хромосомный набор).