Гипоплазия эмали
Одна из стоматологических проблем, связанная с зубной эмалью коренных либо молочных зубов – ее недоразвитие, которое носит медицинское название гипоплазия. Наиболее сложна форма заболевания – полное отсутствие на зубах этого поверхностного слоя.
Гипоплазия является врожденным пороком и проявляется как изменение во внешнем виде, структуре, форме зубов, кроме того, на них образуются белесые или лишенные пигмента области, ямочки, бороздки. Аплазия (абсолютное отсутствие эмали) сопровождается болезненной реакцией на различные рода раздражители. Возможные осложнения – формирование дефектов прикуса, пульпит и кариес.
Главная проблема, стоящая у истоков возникновения гипоплазии эмали, — серьезные нарушения в метаболизме организма плода. Обычно это может быть связано с патологиями зародышевых клеток или с определенными факторами, оказывающими пагубное воздействие на внутриутробное развитие ребенка.
Однако не только сбои в обмене минеральных веществ, и деминерализация зубных зачатков играют свою роль.
Находит подтверждение версия, что инфекционные процессы и токсикоз также вызывают аномалии развития.
Перенесенный беременной женщиной токсоплазмоз, краснуха или ОРВИ могут повлиять на аномалии, связанные с зубами в общем и эмалью в частности.
Кроме того, причинами гипоплазии эмали может стать:
-
получение родовой травмы недоношенным ребенком;
-
нарушение обмена кальция;
-
атопический дерматит;
- энцефалопатия.
Гипоплазия эмали отличает системностью, что выражается в поражении сразу нескольких зубных единиц.
У каждого второго клинически здорового ребенка диагностируется данное заболевание. Оно может затрагивать постоянные и молочные зубы, причем первые подвержены патологии чаще.
Симптомы
Клиническая картина заболевания зависит от его формы:
-
Пятнистая. Пятна образуются на эмали симметрично, их цвет варьируется от молочного до бледно-желтого, а структура бывает шероховатой. Толщина эмалевого слоя не изменяется, отсутствуют болевые и иные неприятные ощущения.
-
Чашеобразная. Симметричные чашеобразные ямки истончают эмаль местами. Поверхность – гладкая, цвет – желтый.
-
Бороздчатая. Режущую кромку обрамляют бороздки, глубина которых всегда различна, толщина эмали также будет разной.
-
Апластическая. Сложная форма, при которой защитное покрытие на отдельных участках полностью отсутствует.
-
Линейная (второе название – волнистая). Эмаль имеет волнистую структуру из-за большого числа борозд, расположенных горизонтально.
-
Смешанная. Объединяет в себе клиническую картину чашеобразной гипоплазии и пятнистой.
-
Тетрациклиновая. Характеризуется коричневым или темно-желтым цветом эмалевого покрытия.
-
Зубы Гетчинсона. Резцы на обеих челюстях становятся похожи на бочонки с краями в виде полумесяца.
-
Зубы Пфлюгера. Патология сходна с предыдущей, но отсутствует отличительный признак краев зубной коронки.
-
Зубы Фурнье. Конусообразные постоянные моляры покрываются буграми. Патология проявляется у ребенка из-за заражения сифилисом от матери.
Диагностика и лечение
Дополнительные способы исследования для определения гипоплазии эмали не нужны, ведь клиническая картина просматривается визуально. Единственная сложность – распознать патологию эмали на фоне кариозной инфекции, поскольку данные состояния нередко случаются одновременно. В этом случае принято использовать 2%-ый раствор метилена. Кариозные пятна под его воздействием обретают синий оттенок, в то время как дефекты эмали цвет не меняют.
Легкая степень гипоплазии в лечебных мероприятиях не нуждается. А вот в остальных случаях оставленная без должного внимания специалиста патология может привести к плачевным последствиям, среди которых:
- разрушение зуба;
- быстрая стираемость;
- формирование дефектов прикуса.
Лечение может включать следующие этапы:
- Отбеливание. Может проводиться как самостоятельно дома, так и профессионально у стоматолога. Используется при пятнистой гипоплазии – самой легкой форме. В домашних условиях обычно пользуются специальными стоматологическими каппами, которые изготавливаются в клинике по индивидуальным слепкам. Такая процедура обычно длится 3-10 часов. Альтернатива – кабинетное фото- и лазерное отбеливание.
- Пломбирование. Если наблюдаются единичные разрозненные углубления, бороздки и полоски, применяется данный метод. Лечебная процедура выглядит следующим образом:
- врач очищает зубной ряд;
- выравнивает бором поверхность;
- протравливает эмаль зуба;
- наносит клеящий состав;
- проводит восстановление зубной единицы методом пломбирования.
- Виниры. Специальные пластинкообразные накладки фиксируются по особой технологии на внешней стороне зубов. Благодаря этому способу удается восстановить эстетичность внешнего вида зубного ряда спереди, а вот со стороны неба зубы остаются с признаками гипоплазии.
- Ортопедические коронки. Зубы, деформированные значительно, нуждаются в более серьезных методах лечения. В этом случае установка коронок помогает скрыть изменения формы, структуры и оттенка эмали, если она есть, а также ее отсутствие. Такая процедура требует проведения препарирования твердых слоев зуба, осуществляется это посредством бормашины. Специалисты советуют использовать по максимуму возможность восстановления функциональности зубного ряда другими, более щадящими методами, прибегая к помощи ортопедов в крайнем случае.
Профилактика гипоплазии заключается в гармоничном развитии малыша, предупреждающем возникновение серьезных заболеваний в тот период, когда будет формироваться иммунная система.
Специалисты стоматологической клиники «Диамантдент» помогут решить проблемы, связанные с патологиями зубной эмали быстро и недорого. Поэтому, если вы обнаружили симптомы гипоплазии у себя или своего ребенка, не затягивайте с лечением – запишитесь на консультацию дантиста прямо сейчас. Верните улыбке красоту и здоровье!
Что такое гипоплазия мозжечка
Гипоплазия мозжечка (иначе – микроцефалия), представляет собой уменьшение объёма всего рассматриваемого образования мозга или одного из его отделов, ведущее к необратимым последствиям для организма в целом, то есть нарушающее его нормальное развитие.
Данная патология формируется во время внутриутробного развития ребёнка. Причинами этого процесса в половине случаев является генетическая предрасположенность, обусловленная комбинативной изменчивостью.
Другая половина случаев развития патологии мозжечка обуславливается тератогенными факторами, влияющими на мать в процессе беременности. Так к ним относятся алкоголь, наркотики, радиация, инфекционные заболевания. Особенно сильно на здоровье плода эти факторы влияют в первый триместр его развития, когда происходит закладка основных систем организма (нервной системы).
Гипоплазия червя мозжечка всегда затрагивает его промежуточную часть – червь, вызывая его агенезию (отсутствие развития). В зависимости от тяжести заболевания этот процесс может быть повсеместным или частичным. Поражаются оба полушария мозжечка, либо только одно из двух. Главный метод диагностики – проведение ультразвукового исследования.
Причины гипоплазии мозжечка
Тератогенные факторы, которые, воздействуя на мать, могут привести к гипоплазии мозжечка у плода:
- Алкоголь
Главную опасность для ребёнка несёт этанол, который попадает в организм матери при употреблении ею алкогольных напитков. Это химическое вещество без проблем проникает через плацентарный барьер и накапливается у плода в центральной нервной системе.
Разлагаясь, этанол распадается на ацетальдегид, канцерогенность которого научно доказана. Он с лёгкостью проникает через гематоэнцефалический барьер и оказывает пагубное воздействие на все структуры ЦНС малыша.
- Курение
Если мать курит, то токсичные вещества, выделяемые при горении сигареты, помимо воздействия на неё саму, причиняют серьёзный вред здоровью её ребёнка. Смола, никотин, токсичные газы (цианистый водород, азот, окись углерода) влияют на закладку нервной трубки, из которой формируется вся ЦНС (головной и спинной мозг). Поэтому гипоплазия червя мозжечка может оказаться далеко не единственной аномалией, возникшей под влиянием токсичных веществ сигарет.
- Наркомания
Сложно переоценить вред наркомании, оказываемый как матери, так и ребёнку. Поэтому с уверенностью можно говорить о том, что употребление токсических веществ в чистом виде, либо в составе лекарственных препаратов, приводит к нарушениям развития ЦНС малыша. Употребление лекарств, в составе которых есть наркотические вещества, допускается только в том случае, если предполагаемая польза для матери во много раз превышает возможный вред плоду.
- Радиоактивные вещества
Радиоактивные изотопы, концентрируясь в плаценте и околоплодной жидкости, разрушают иммунитет ребёнка, репродуктивную функцию плода и нарушают работу желез гормональной секреции. На ребёнка оказывают влияние изотопы, действующие на организм матери не только в период беременности, но и до неё, так как они накапливаются в тканях.
- Инфекционные заболевания
Классический пример инфекции, оказывающей фатальное влияние на ребёнка, это краснуха. В первый триместр беременности вирус краснухи может вызвать острую гипоплазию мозжечка, затрагивающую обе его дольки. К инфекциям, затрагивающим плод, также относятся грипп, ОРВИ. Крайне опасен токсоплазмоз. Это паразит (токсоплазма), передающийся при бытовом контакте кошки и человека. У взрослого клинические проявления отсутствуют, носительство бессимптомное. Ребёнку же может быть нанесён серьезный вред вследствие того, что Toxoplasma Gondi способна проникать через траснплацентарный барьер.
Так же к факторам, которые приводят к патологиям развития нервной системы ребёнка относится недостаточное питание матери (гипо- и авитоминозы, дефицит различных макро- и микронутриентов).
Симптомы гипоплазии мозжечка
Клиническая картина зависит от тяжести поражения. Наиболее общие симптомы гипоплазии мозжечка:
- трудности в выполнении целенаправленных движений;
- рассогласованность движений;
- нарушения моторики;
- тремор конечностей;
- тремор головы;
- нистагм — движения глазных яблок, происходящие непроизвольно;
- мышечная слабость;
- задержка умственного развития;
- дефекты речи (скандированная речь – ударения в словах по ритму, а не по смыслу);
- другие речевые дефекты, не соответствующие возрасту ребёнка;
- нарушения зрения и слуха;
- нарушение работы сердца и некоторых других систем организма;
- сложности с адаптацией в коллективе.
Единичные симптомы начинают проявляться, как правило, в раннем возрасте и достигают максимума к 10-летнему возрасту. По его достижении болезнь прогрессирует медленно, не влияя на жизненно важные органы (не беря в расчёт случаи, когда ребёнок был рождён с патологиями систем дыхания или кровообращения).
В случаях, если гипоплазия мозжечка имеет легкую форму, многие симптомы никак не проявляют себя, и у ребёнка наблюдаются лишь небольшие расстройства координации движений или мелкой моторики.
Известно много случаев, когда гипоплазия червя мозжечка обнаруживается случайно уже в зрелом возрасте. Это означает, что поражение настолько незначительно, что не проявляет себя клинически.
Но, к сожалению, в ряде случаев картина заболевания неблагоприятна. Гипоплазия червя мозжечка в таком случае обширная, затрагивающая важные участки. Стоит знать, что современная медицина обладает средствами, направленными на облегчение жизни ребёнка с таким диагнозом, но лечения, направленного на полное избавление от его проявлений нет. Одну из ведущих ролей в реабилитации малыша играет родительская забота и любовь.
Диагностика гипоплазии мозжечка
Диагностика патологии, как и ряда других заболеваний, состоит из двух основополагающих этапов. На первом врач предполагает диагноз гипоплазии мозжечка на основании сбора и анализа жалоб маленького пациента, расспроса его жизненного анамнеза и анамнеза заболевания.
После этого специалистом назначаются дополнительные исследования. Начинается второй этап, инструментальной диагностики, на котором может быть поставлен объективно подтверждённый диагноз. Как правило, основным инструментальным методом в случае гипоплазии является ультразвуковая диагностика. Также неоценимую помощь в дифференциации заболевания предоставляют возможности компьютерной томографии и магнито-резонансной томографии.
Лечение гипоплазии мозжечка
К сожалению, на данный момент терапии, гарантирующей полное излечение ребёнка – нет. Лечение направлено на поддержание уровня здоровья и сдерживания прогрессирования заболевания. К таким методам относятся:
- занятия с психологом и логопедом;
- физиотерапия;
- массажи;
- приём витаминов;
- трудотерапия;
- лечебная физкультура, направленная на развитие навыков координации.
Хорошим методом могут стать интеллект тренировки на онлайн тренажерах для мозга «Викиум».
Всего 15-20 минут в день необходимо для тренировки памяти, логики, мышления.
Особое внимание необходимо уделить технике массажа. Гипоплазия червя мозжечка не позволяёт ребёнку осуществлять контроль над тонусом мышц. Поэтому целесообразно применение лечебного массажа, который может это компенсировать. Выполнять его могут как специалисты, так и, после специального обучения, родители.
Для улучшения координации так же применяются упражнения на развитие балансировки.
Улучшить мелкую моторику помогают занятия рукоделием (собирание конструкторов, лепка из глины или пластилина, оригами).
Занятия с логопедом лучше всего начинать с раннего возраста и не прекращать вплоть до пубертатного возраста. При таком раскладе можно полностью избежать дефектов речи.
Решение логических задач, соответствующих возрасту ребёнка, поможет развитию навыков мышления.
Ну и конечно, ещё раз стоит повторить о важности родительской любви и опеки. Будет потрачено много душевных и физических сил, но они обязательно окупятся радостью от успехов и достижений малыша.
Профилактика гипоплазии мозжечка
Лучшая профилактика любых патологий развития у ребёнка – это здоровый образ жизни матери не только в период вынашивания плода и планирования беременности, но и на протяжении всей её жизни.
Во время беременности стоит остерегаться любых тератогенных факторов, быть особенно внимательной к своему здоровью. Стоит учитывать то, что даже, так называемое, пассивное курение может привести к аномалиям в развитии систем органов малыша.
Употребляйте лекарственные средства только после консультации с врачом. Избегайте стрессовых воздействий, следите за качеством питания, прислушивайтесь к своему организму и периодически посещайте специалиста. Соблюдение этих несложных рекомендаций сведёт к минимуму возможные риски и осложнения.
Классификация
Гипоплазия легких может быть одно- и двухсторонней. В зависимости от причин развития недоразвитие легкого бывает:
- идиопатическим (или первичным) – вызывается невыясненными причинами;
- вторичным – вызывается пороками развития мочевыделительной (агенезией почек, постоянной утечкой амниотической жидкости, дисплазией мочевого пузыря, олигогидрамнионом), нервно-мышечной или костной системы.
В зависимости от характера структурных изменений гипоплазию легких разделяют:
- на простую форму – характеризуется равномерным уменьшением объема органа и редукцией системы бронхиального дерева до бронхов 10-14 порядка (при норме присутствует 18-24 порядка);
- кистозную форму (или кистозное легкое) – характеризуется наличием кистозных полостей в паренхиме органа и бронхах суб- и сегментарного уровня.
Кистозная гипоплазия легких может проявляться в трех морфологических вариантах:
- I – в видоизмененных тканях присутствуют солитарные или множественные кистозные полости с диаметром более 2 см;
- II – обнаруживается значительное количество небольших кист;
- III – выявляются бронхиолоподобные образования и выстланные кубовидным эпителием ткани, присутствуют признаки смещения средостения.
Симптомы
Характер клинической картины определяется объемом гипоплазии легких (поражение одного или сразу двух органов, количество и размеры измененных участков) и присоединением инфекционных процессов. Симптомы простой и кистозной формы гипоплазии почти одинаковы.
При поражении одного или двух сегментов гипоплазия может ничем не проявляться и обнаруживаться случайно во время профосмотров или обследования по поводу других заболеваний. Если изменению подвергается более двух сегментов, то выраженность симптомов зависит от объема патологических очагов.
Гипоплазия легких начинает проявляться в детском возрасте. Ребенок с этой патологией отстает в физическом развитии от сверстников и у него часто обнаруживаются искривления позвоночного столба (в сторону пораженного легкого) и деформации грудной клетки (особенно хорошо они визуализируются со стороны спины). У больных могут периодически появляться боли в груди и кровохарканье.
При гипоплазии легкие не справляются со своими задачами, и у пациентов прогрессирует дыхательная недостаточность. Эти проявления выражаются в возникающей на фоне физической активности одышке и акроцианозе. Во время инфекционно-воспалительных заболеваний в пораженном легком развивается хроническая пневмония, которая сопровождается очень частыми рецидивами (субфебрильная лихорадка, влажный кашель со слизисто-гнойной мокротой, общая слабость). При длительном течении гипоплазия легкого приводит к деформации фаланг пальцев и они приобретают вид барабанных палочек.
Дети с гипоплазией обоих легких обычно оказываются нежизнеспособными.
Диагностика
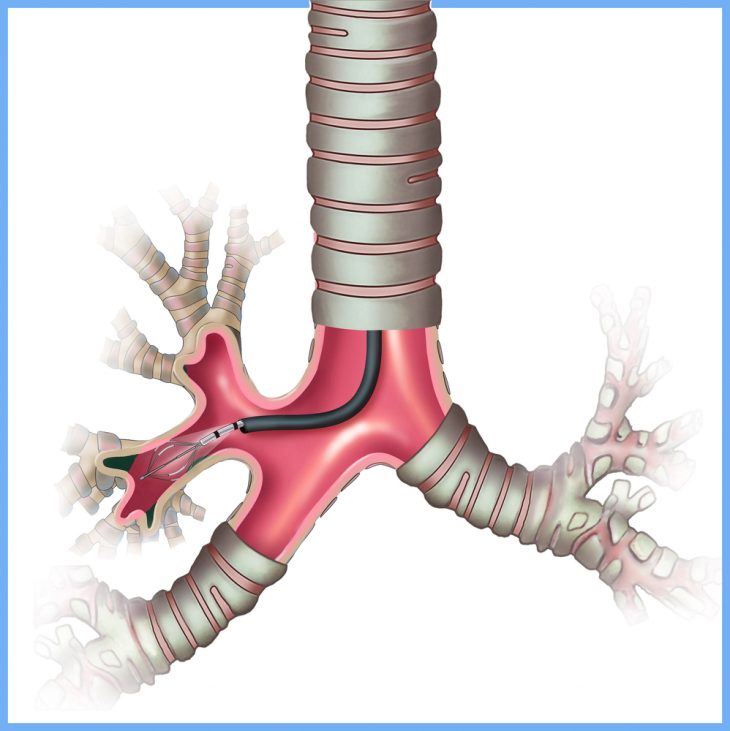
Для выявления гипоплазии легких в план обследования пациента включаются следующие исследования:
- осмотр больного – отмечается уплощенность реберного каркаса, изменение формы грудной клетки, сужение промежутков между ребрами, у некоторых больных присутствует килевидное выпячивание грудины;
- аускультация – в зоне гипоплазии прослушиваются различные хрипы и выявляется ослабленное дыхание;
- рентгенография легких – на снимках визуализируется уменьшение объема грудной клетки, смещение средостения в сторону пораженного легкого, высокое расположение купола диафрагмы, гомогенное затемнение поля легкого;
- бронхография – отмечается сокращение количества ответвлений бронхов, истонченность и деформированность бронхиальных ветвей, у некоторых больных присутствуют бронхоэктазы цилиндрической формы;
- бронхоскопия – обнаруживает аномальную локализацию устьев сегментарных бронхов, признаки воспаления слизистой и гнойного эндобронхита;
- ангиопульмография – выявляет неполноценность легочных сосудов в очаге гипоплазии, нарушение кровообращения в зоне кистозных полостей;
- сцинтиграфия легких – четко визуализирует границы гипоплазии.
В большинстве случаев для устранения последствий гипоплазии легких проводятся хирургические операции, так как консервативная терапия облегчает состояние больного только временно. Вмешательства обычно проводятся во время ремиссий, а отказ от хирургического лечения может обосновываться:
- случаями скудных проявлений патологии;
- легочной гипертензией;
- пожилым возрастом пациента;
- некомпенсируемой сердечной недостаточностью;
- обширным двухсторонним поражением легочной паренхимы;
- выявлением онкологии;
- присутствием сочетания гипоплазии с диффузным хроническим бронхитом.
Во время обострений заболевания назначается антибиотикотерапия, физиотерапия, ингаляции и выполнение бронхоскопии для санации бронхов.
Для устранения проявлений гипоплазии легких могут проводиться следующие виды операций:
- лобэктомия или билобэктомия – удаление измененного участка органа;
- пневмонэктомия – удаление всего легкого при его мозаичных или тотальных изменениях.
При выраженных проявлениях гипоплазии консервативные методики лечения только временно улучшают общее состояние пациента. После проведения операции исход заболевания в большинстве случаев благоприятный, показатели летальности таких больных не превышают 1-4 %. После лечения пациент с гипоплазией легких должен постоянно наблюдаться у пульмонолога.
К какому врачу обратиться?
При деформации грудной клетки, появлении одышки, болей в груди или кровохарканья следует обратиться к пульмонологу. После проведения ряда подтверждающих диагноз обследований (рентгенографии, бронхографии, ангиопульмонографии, бронхоскопии и др.) врач составит план дальнейшего лечения. При необходимости проведения операции больному понадобится консультация торакального хирурга.
Гипоплазия легких проявляется в недоразвитии структур легкого (легочной паренхимы, сосудов и бронхов) и нарушении функциональности органов. Выраженность симптомов этой патологии зависит от масштаба измененных тканей. Гипоплазия легких при невыраженном поражении органов может протекать бессимптомно. При значительном изменении в строении структур легких у больного деформируется грудная клетка, возникает одышка, боли в груди, кровохарканье и частые обострения заболеваний бронхолегочной системы. При таком течении недуга пациенту рекомендуется хирургическое лечение, которое проводится во время ремиссии заболевания и заключается в удалении части или всего легкого.
Рейтинг:





(голосов — 1, среднее: 5,00 из 5)
![]()
Загрузка…
Причины появления болезни
Врачам удалось выявить причины, вызывающие истончение эндометрия, которое приводит к нарушению детородной функции. Основными провокаторами заболевания являются:
- хронический эндометрит, который не лечат;
- длительные воспалительные процессы в органах малого таза;
- нарушение кровообращения в матке и малом тазу, из-за чего эндометрий не получает достаточного питания, и поэтому полноценное деление его клеток оказывается невозможно;
- хирургические манипуляции, приводящие к повреждению слизистой матки, после которых на восстановление может уходить значительное время, если не проводится дополнительная восстановительная терапия;
- серьёзные нарушения в работе эндокринной системы, которые приводят к тяжёлым гормональным изменениям в половой системе;
- поражения инфекциями, передающимися половым путём при незащищённом сексе.
Также врачи отмечают такой момент, как наследственный фактор, который имеет большое значение при болезнях репродуктивной системы. Наследование патологии от матери к дочери очень часто и потому девушкам, матери которых лечились от заболевания, необходимо при планировании беременности пройти обследование для определения толщины эндометрия.
Проявления патологии
Симптоматика заболевания косвенная. О том, что имеет место недостаточное образование эндометрия, врач узнает, обращая внимание на ряд жалоб своих пациенток, а также некоторые внешние проявления. К признакам патологии относятся:
- длительные нерезультативные попытки зачатия;
- выкидыши на ранних стадиях беременности, которая наступила только после многочисленных попыток;
- раннее отслоение плаценты в середине беременности, приводящее к рождению мёртвого плода;
- недостаточность выделений в период менструации;
- первые менструальные выделения в возрасте старше 16 лет;
- невозможность достижения оргазма;
- слабое оволосение половых органов или его почти полное отсутствие.
Кроме симптоматики, для выявления заболевания проводится и обследование больной. Лучше всего определяет толщину слоя эндометрия УЗИ, в клинике на Комендантском проспекте используется аппарат Siemens acuson X 300 PE. Также в редких случаях проводится биопсия матки, которая даёт самый точный результат, но такая процедура травматична. Она относится к диагностической хирургии.
Метод лечения выбирается в зависимости от того, насколько сильно истончён эндометрий. Часто показано гормональное лечение, при котором прописываются препараты, содержащие высокие дозировки эстрогенов. В малом количестве полезен и аспирин, который, разжижая кровь, улучшает питание слизистой полости матки. Показана также физиотерапия, позволяющая улучшить кровообращение в матке.
Терапия патологии длительная и требует строгого соблюдения всех врачебных рекомендаций. Их нарушение приводит к полной бесполезности лечения.
Избавиться от гипоплазии эндометрия достаточно сложно, но реально при грамотном подходе к проблеме.
Прием врача проходит в клинике на Комендантском проспекте. Позвоните и запишитесь на консультацию и последующее лечение. Мы работаем без обеда и выходных.
Виды заболевания
Гипоплазия яичников различается по времени возникновения — врождённая (появляется совместно с нарушением в работе почечной системы и многими другими заболеваниями) или приобретённая в периоде жизни. Врождённое заболевание яичников может также сочетаться с гипоплазией матки. По виду поражения болезнь бывает: центральным (нарушается связь гипоталамуса с гипофизом), периферическим (поражением яичников) и идиопатическим. Со временем болезнь развивается, яичники уменьшаются в размере, сокращается число фолликул и нарушается возможность репродукции.

Возможные причины возникновения болезни
Врождённая форма — нарушение функциональности гипофиза и гипоталамуса. Возникновение заболевания зависит от воздействия негативных факторов на женский организм в утробе. Поэтому когда при беременности у мамы произошли серьёзные изменения, вероятность появления врождённой формы заболевания у плода повышается. Врождённые причины возникновения гипоплазии:
- нарушение развития фолликулов;
- аномалии хромосом;
- генетическая предрасположенность (например, дисгенезия гонад — заболевание, которое обусловлено патологией хромосом).
Приобретённые причины:
- инфекционные заболевания половых органов;
- хирургические операции, аборты;
- пищевые расстройства (интоксикации), вызывающие анорексию;
- наличие высокого уровня радиации в месте проживания;
- наличие высокого уровня радиации в месте проживания;
- возникновение инфекций у детей;
- нарушение работы эндокринной системы;
- наследственность;
- опухоли;
- воспаление яичников или матки.
Симптомы болезни
Патологию очень легко заметить, потому что болезнь протекает без симптомов непродолжительное время. К сожалению, до начала полового созревания обнаружить наличие болезни невозможно. Патология яичников сопровождается симптомами:
- позднее начало менструальных выделений;
- невозможность забеременеть;
- слабо выражены вторичные половые признаки.
Эта симптоматика больше всего характеризует заболевание до наступления полового созревания (врождённая форма). При проведении УЗИ у девочки будут видны удлинённые маточные трубы и нарушение маточного развития.
При приобретённой форме женской гипоплазии происходит прекращение менструации. При осмотре на гинекологическом кресле можно обнаружить сухость влагалища, что не является нормой.
Дополнительные признаки, которые говорят о наличии гипоплазии левого или правого яичника могут проявляться в виде:
- узости влагалища;
- повышенной тонкости половых губ;
- нарушения пластичности гениталий.
Диагностирование
Диагностические мероприятия проводят с использованием гинекологического кресла. Врач уделяет внимание:
- осмотру половых органов;
- пальпации. У девочек этот метод проводится через прямую кишку;
- обследованию на присутствие слизи.
В случае подозрения на болезнь, врач направляет женщину на обследование. Оно заключается в:
- УЗИ органов репродуктивной системы.
- Исследование крови на гормоны. Если гипоплазию яичников обнаружили у девочки, возможно это врождённая форма.
- Рентгене.
При наличии тяжёлой формы может понадобиться биопсия яичников или диагностика лапароскопическим методом.
Лечение болезни
Лечение заключается в цикловом приёме гормонов. Гормональные препараты восстанавливают репродукцию женщины. Если лечение подобрано правильно и соблюдены все рекомендации, половые органы будут развиваться. Длительная гормонотерапия формирует оптимальный уровень эстрогенов для организма.

Можно говорить о начале действия терапии, если у женщины появились менструальные выделения. Это кровотечение, а не менструация. Если при любом другом заболевании кровотечение не является нормальным, то при гипоплазии всё выглядит иначе. Наступление менструальноподобных выделений считают за 1 день цикла. Если терапия не подействовала, следует сделать перерыв в приёме препаратов (10 дней) и повторить всё заново. С целью поддержания организма при патологии яичников проводят следующие процедуры:
- магнитотерапия — действие магнитного поля на организм;
- лазеротерапия — применяют излучение оптического диапазона, источником которого является лазер;
- магнитолазеротерапия — сочетание воздействия магнитного и лазерного излучения;
- ультрафонофорез — воздействие на кожу звуковых волн;
- бальнеопроцедуры — применение минеральных вод;
- гинекологический массаж — воздействие на поражённый орган.
Для лечения болезни рекомендуется принимать витамины в достаточном количестве. Это касается как натуральных, так и витаминно-минеральных комплексов.
Профилактические меры и прогноз
Сразу же следует устранить факторы, которые могут негативно повлиять на развитие беременности. С целью профилактики следует обеспечить ребёнка рациональным питанием, вовремя прививать от различных инфекций. Не допускать переохлаждений.

Прогноз после перенесения гипоплазии яичников
Многих женщин интересует вероятность зачатия после перенесённого заболевания. Статистика говорит о том, что шансы забеременеть и родить ребёнка находятся в диапазоне от 30 до 60%. Планировать зачатие нужно под наблюдением врачей (обычно это гинеколог и эндокринолог). Причём женщина или девушка должна заранее подготовиться к возможному прерыванию беременности. Также есть вероятность возникновения многоплодной беременности.
Гипоплазия яичника, появившаяся у женщины, не приносит дискомфорт до тех пор, пока она не задумывается о зачатии и рождении ребёнка. Наличие заболевания не приговор невозможной беременности. Хорошо подобранное лечение восстанавливает работу половых органов и позволяет добиться наступления беременности.
Обследование мужчины
Исходя из того, что мужская репродуктивная функция нарушена примерно в 50% случаев бесплодного брака, становится очевидной необходимость обследования мужчин в каждом подобном случае, причём незамедлительно, учитывая также его простоту и доступность.
Анамнез
Тщательный сбор анамнеза, причем у обоих супругов, играет важную роль при выявлении причины бесплодия.
Важно установить продолжительность вынужденного бесплодия, что имеет также и прогностическое значение.
При анализе копулятивной функции следует учитывать, что её нарушения составляют около 2% от всех причин бесплодия. Средняя частота менее двух интравагинальных сношений в месяц может быть расценена как этиологический фактор инфертильности. Очевидно, что различные формы анэякуляции и экстравагинальных семяизвержений приводят к бесплодию.
Важно учитывать возможное наличие ряда системных заболеваний, влияющих на фертильность: сахарный диабет, туберкулез, органические расстройства нервной системы, хронические поражения двигательной системы, почечная и (или) печеночная недостаточность.
Обращается внимание на заболевания, сопровождающиеся гипертермией, поскольку повышение температуры тела выше 38?С может угнетать сперматогенез в течение до полугода.
Из оперативных вмешательств следует отметить пособия при заболеваниях уретры, предстательной железы, шейки мочевого пузыря, паховой грыже, а также ретроперитонеальные вмешательства, в том числе, сопровождающиеся лимфаденэктомией.
Особое внимание уделяется перенесенным операциям по поводу варикоцеле, гидроцеле, перекрута семенного канатика, крипторхизма и срокам опущения яичек в мошонку.Вазорезекция – наиболее частая причина хирургической обструкции семявыносящего протока, которая приводит также к образованию антиспермальных антител.
Важно установить наличие в прошлом воспалительных поражений уретры, предстательной железы, семенных пузырьков и, особенно, придатка яичка (эпидидимит). Крайне отрицательное прогностическое значение имеет перенесенный одно- или двусторонний орхит, возникающий обычно на фоне инфекционного паротита, а также травма яичек.
Целенаправленно уточняется воздействие всевозможных отрицательно действующих на репродуктивную систему мужчин факторов: поступление в организм ядов и токсических веществ, алкоголизм, длительный приём лекарственных препаратов (цитостатики, гормоны, циметидин, нитрофураны и т.д.), высокая температура внешней среды, ионизирующее излучение, электромагнитные поля сверхвысокой частоты, недостаточное питание и др.
Наиболее частыми причинами мужского бесплодия являются варикоцеле, обнаруживаемое примерно в 40% случаев мужской инфертильности, аномалии развития яичек (аплазия, гипоплазия, крипторхизм) и инфекционно-воспалительные поражения придаточных половых желез (предстательной железы, семенных пузырьков, придатков яичек).
Физикальное обследование
Обращается внимание на состояние вторичных половых признаков, формирование которых происходит под контролем андрогенов. Их недостаточное развитие и выраженность свидетельствуют об андрогенной недостаточности в периоде полового созревания.
Характеризуя телосложение пациентов, исследуется соотношение роста с длиной нижних конечностей (трохантерный индекс в норме равняется 1,96). Настораживающим моментом являются излишне длинные конечности (трохантерный индекс меньше 1,96; длина размаха рук превышает рост).
Определяется степень выраженности и топография подкожно-жировой клетчатки. Её избыточное развитие и отложение в области таза, бедер, лобка также является косвенным признаком гипогонадизма. Об этом свидетельствует и недостаточный темп оволосения на теле и лице, горизонтальный уровень оволосения на лобке. Недостаточное развитие мышечной системы, контролируемое тестостероном, также является симптоматичным. Гинекомастия характерна для синдрома Клайнфельтера (хромосомная аномалия, приводящая к бесплодию), реже она встречается при эстрогенсекретирующих опухолях надпочечников или яичек.
Далее приступают к исследованию половых органов.Наличие выделений воспалительного характера из уретры является основанием для углубленного обследования на ИППП. Гипоспадия и эписпадия могут быть причиной бесплодия в тех случаях, когда эякулят не попадает во влагалище или оказывается в его дистальном отделе.
Исследование яичек производится при положении больного стоя. В норме яички пальпируются в нижней половине мошонки. При различных патологических состояниях может иметь место их высокое расположение в мошонке, внутри пахового канала, эктопическое расположение (т.е. вне нормального пути опускания яичка), наконец, яички могут не пальпироваться в случаях их отсутствия (агенезия) или локализации в брюшной полости.
В норме яички располагаются в мошонке вертикально, а придатки находятся позади или медиальнее.Объём яичек мужчины составляет около 15 см3, для их измерения используются различные модели орхидометров. Определению объема яичек при диагностике бесплодия придается особое значение, учитывая, что около 97% объема занимают извитые семенные канальцы. Яички объемом менее15 см3 или 40 мм длиной считаются гипоплазированными или гипотрофированными. Существует четко выраженная корреляция между общим объемом яичек и числом сперматозоидов в эякуляте. В норме яички имеют эластическую консистенцию. Мягкая консистенция обычно сочетается со снижением сперматогенеза. При гипогонадотропном гипогонадизме яички обычно маленькие и мягкие. Маленькие и плотные яички свойственны синдрому Клайнфельтера. Твердая консистенция яичка, особенно в сочетании с его увеличением, требует исключения опухоли.
В норме придаток яичка имеет продолговатую форму, мягкую консистенцию. Тотальное или локальное увеличение и уплотнение придатка яичка в большинстве случаев является следствием воспалительного поражения. Нередко пальпируемые в области головки придатка кистозные образования имеют доброкачественную природу и не влияют на фертильность. Семявыносящие протоки пальпируются в норме вплоть до наружных колец паховых каналов в виде тонких, плотных трубчатых, гладких структур.
В настоящее время доказана способность варикоцеле вызывать пато-спермию и приводить к бесплодию, при этом корреляция между степенью выраженности расширения вен семенного канатика и патоспермии отсутствует. Различают субклиническую степень варикоцеле (изменения выявляются лишь путем допплерографии), 1-ую степень (расширение определяется пальпаторно при приеме Вальсальвы), 2-ую степень (расширенные вены легко пальпируются в виде «виноградной грозди» или «клубка червячков»), 3-ю степень (расширенные вены видны на глаз через кожу мошонки). Для исключения воспалительного поражения придаточных половых желез выполняется трансректальная пальпация предстательной железы и семенных пузырьков. Далее исследуются: моча, полученная тремя порциями, и секрет простаты, а также спермальная плазма на наличие признаков воспаления.
Лабораторные и специальные исследования
Анализ эякулята является кардинальным тестом, позволяющим сделать заключением о сохранности фертильности, наличии и степени её нарушения, и, наконец, бесплодии.Перед исследованием необходимо половое воздержание в течение 3-х суток. С целью выработки унифицированного подхода к ведению данной категории больных приводим нормативы при исследовании эякулята, предложенные ВОЗ.
В норме после разжижения эякулята при комнатной температуре в течение 20-30 минут показатели следующие:
- Объем эякулята более 2,0 мл;
- рН от 7,2 до 7,8;
- Концентрация сперматозоидов более 20 млн/мл, но не более 200 млн/мл;
- Сперматозоидов с прогрессивным движением вперед (категория “а” + “в”) более 50%, из них половина с быстрой линейной прогрессией (категория “а”);
- Морфологически нормальных сперматозоидов более 50% или более 30% с нормальной морфологией головки;
- Содержание лейкоцитов менее 1 млн/мл;
- Отсутствие антиспермальных антител (MAR < 10%);
- Агглютинация сперматозоидов не выявляется.
Приведенные показатели соответствуют понятию «нормозооспермия».
Если первый анализ эякулята нормальный, то нет необходимости в повторном исследовании. В случаях выявления патоспермии анализ следует повторить. Если результаты второго анализа значительно отличаются от первого, необходимо повторить исследование через несколько недель – прежде, чем принимать любые решения относительно лечения.
Различные нарушения эякулята в отечественной литературе классифицируются следующим образом:
- Асперматизм (разновидность анэякуляторного сношения) – полное отсутствие эякулята.
- Аспермия – полное отсутствие как сперматозоидов, так и клеток сперматогенеза в эякуляте.
- Азооспермия – отсутствие в эякуляте сперматозоидов при наличии клеток сперматогенеза.
- Олигозооспермия – концентрация сперматозоидов менее 20 млн/мл.
- Астенозооспермия – менее 50% сперматозоидов с движением категории “а”+ “в” или менее 25% категории “а”.
- Тератозооспермия – менее 50% морфологически нормальных сперматозоидов или менее 30% с нормальной морфологией головки.
- Некрозооспермия – преобладание в эякуляте мёртвых сперматозоидов, встречается реже.
- Олигоастенотератозооспермия – нарушение всех трёх показателей.
Очевидно, что абсолютное бесплодие может быть обусловлено лишь крайней степенью патоспермии (аспермия, азооспермия, некрозооспермия, тяжелые формы олигоастенотератозооспермии). В остальных случаях для характеристики ситуации рекомендуем, исходя из клинических и морально-психологических соображений, пользоваться термином «снижение фертильности».
В случаях уменьшения размеров яичек и (или) концентрации сперматозоидов менее 5 млн/мл следует определить уровень фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов, а также тестостерона (Тест), что позволит установить характер гипогонадизма. Очевидно, что первичный гипогонадизм сопровождается повышением уровня гонадотропных гормонов, а вторичный – их понижением. Следует учитывать, что нормальные значения концентрации гормонов в периферической крови отличаются при использовании диагностических наборов различных фирм-произво-дителей.
Показаниями для тестикулярной биопсии (открытой или пункционной) является азооспермия в сочетании с нормальным объемом яичек и нормальным уровнем ФСГ. При этом только анализ гистологической картины способен ответить на вопрос: имеет ли место обтурационный (сперматогенез значительно угнетён, но в целом сохранён) или секреторный (блок созревания сперматозоидов, синдром одних клеток Сертоли) генез патоспермии.
Рентгенологическое исследование гипоталамо-гипофизарной области показано пациентам с резко выраженной гиперпролактинемией. При подозрении на хромосомную аномалию выполняется исследование кариотипа.На основании сопоставления данных анамнеза, объективного исследования, анализа эякулята и дополнительных тестов выносится суждение о наличии абсолютного бесплодия или снижения фертильности на почве выявленного основного заболевания. Если основное заболевание или причинный фактор не обнаружены, то делается заключение об идиопатическом характере имеющейся патоспермии.
Общеизвестно, что мужское бесплодие крайне трудно поддаётся лечению или временной коррекции. Учитывая многообразие причинных факторов, становится очевидной бессмысленность попытки оперировать в данном вопросе какими-либо усредненными статистическими данными. Возможности лечения бесплодия, возникшего, скажем, на почве простатита, отличаются от таковых в случае варикоцеле и, тем более, хромосомной аномалии.
Принципы лечения бесплодия у мужчин
В настоящее время при лечении мужского бесплодия наиболее признанными являются следующие положения:
- Все диагностические и лечебные действия в отношении обоих супругов должны быть координированы;
- Попытки лечения должны быть ограничены определенными временными параметрами;
- Исключаются всевозможные неблагоприятно действующие факторы, рекомендуется адекватный ритм половой жизни, улучшаются условия труда, рекомендуется полноценное питание. Отменяются медикаментозные средства, не относящиеся к крайне необходимым;
- Если основное заболевание (причинный фактор) установлено, то лечение носит патогенетический характер. В случаях идиопатической патоспермии применяются общеукрепляющие и витаминные препараты, включая токоферол: средства, улучшающие микроциркуляцию, биогенные стимуляторы метаболических процессов;
- При воспалительных поражениях уретры и придаточных половых желез производится их санация;
- Коррекция крипторхизма осуществляется в возрасте до 3 лет;
- Выявленное варикоцеле, независимо от степени выраженности, подлежит оперативному устранению;
- При проведении гормональной терапии длительность непрерывного курса должна соответствовать 2,5 месяца, учитывая продолжительность цикла сперматогенеза 72-76 дней;
- Целью терапии андрогенами первичного (гипергонадотропного) гипогонадизма является поддержание нормального мужского фенотипа и активизация копулятивной функции. Шансы на коррекцию бесплодия в данной ситуации минимальные;
- Для лечения бесплодия на почве вторичного (гипогонадотропного) гипогонадизма относительно успешно используются антиэстрогенные препараты, аналоги ФСГ, ЛГ и, в последнее время, ГТ-РГ. Избыточное влияние пролактина блокируется бромкриптином;
- Выявление аутоиммунного бесплодия требует специальных методов лечения;
- При экскреторной азооспермии попытки оперативного восстановления проходимости семявыносящих путей целесообразно ограничить неосложнёнными ситуациями, позволяющими рассчитывать на относительно стабильный результат. В остальных случаях, с учетом современных возможностей вспомогательных репродуктивных технологий, можно сразу приступать к попыткам получения сперматозоидов из придатка яичка (МЕЗА, ПЕЗА) или самого яичка (ТЕЗЕ) с последующим ЭКО-ИКСИ (экстракорпоральное оплодотворение путем инъекции единичного сперматозоида в цитоплазму яйцеклетки).
Лечение синдрома позвоночной артерии при шейном остеохондрозе и возможные осложнения
Часто гипоплазия проявляется головокружениями, ощущением дезориентации, искажением восприятия положения тела в пространстве. Такие эпизоды нередко бывают связаны с наклонами головы, резкими движениями.
Они могут приводить к пошатыванию или даже падению. Резкие приступы головокружения иногда сопровождаются потерей сознания, обмороками. Кроме болевого синдрома при патологии могут возникать следующие нарушения: Артериальная гипертензия, приступы стенокардии не всегда являются прямым следствием аномалии позвоночных сосудов.
Обычно сочетание кардиологической патологии с гипоплазией приводит к усугублению течения заболевания. При этом сниженный приток крови в вертебробазилярном бассейне провоцирует эпизоды ишемии миокарда и рост артериального давления.
Гипоплазия правой позвоночной артерии повышает риск развития мозгового инсульта из-за нарушения кровотока в вертебробазилярной системе и за счет поражения сосудистой стенки в случае развития атеросклероза. Методы лечения В случае с гипоплазией сосудов полное излечение заболевания невозможно. Даже после реконструктивной операции может быть достигнута только временная компенсация местного кровотока.
Причины, симптомы и лечение гипоплазии правой позвоночной артерии
Консервативная терапия Консервативное лечение включает прием лекарственных препаратов, физиотерапевтические методы, лечебную физкультуру, иглорефлексотерапию. Для улучшения кровоснабжения мозга используют несколько групп лекарственных средств: Сосудорасширяющие средства кавинтон, актовегин, цераксон. Нейропротекторы и ноотропы пирацетам, глицин, пикамилон, мексидол , улучшающие обменные процессы в мозговой ткани. Бетагистин, эффективный при наличии головокружений. Антигипертензивные средства необходимы в случае повышения артериального давления: Профилактику образования тромбов осуществляют с помощью антиагрегантов аспирин, пентоксифиллин, клопидогрель.
Из физиотерапевтических методов могут применяться: Хирургическое лечение Хирургическое вмешательство может осуществляться открытым способом или с помощью эндоваскулярного метода через небольшие отверстия, без крупных разрезов. Для восстановления кровотока применяют: Стентирование, при котором в место сужения сосуда вводят стент — каркас для расширения суженного участка.
Синдром позвоночной артерии при шейном остеохондрозе
Такие стенты могут быть пропитаны лекарственными средствами. Ангиопластику, при которой в зону сужения вводят баллончик, который накачивают воздухом для расширения сосуда. Ангиопластика и стентирование могут дополнять друг друга. В тяжелых ситуациях проводят более сложную реконструктивную операцию: Прогноз Прогноз при патологии гипоплазия правой позвоночной артерии зависит от степени недоразвития, компенсаторных механизмов организма, сопутствующих патологий.
При отсутствии симптомов ухудшения мозгового кровотока или минимальных проявлениях патологии прогноз можно считать условно благоприятным. Гипоплазию относят к предрасполагающим факторам развития инсульта.






