Вн у – признаки, симптомы, как и чем лечить
alexxlab
| 24.07.2018
Содержание
- признаки, симптомы, как и чем лечить
- Внутренний геморрой симптомы у женщин как лечить самостоятельно
- Симптомы
- Домашние средства
- Клизмы
- Ванночки
- Настои и отвары
- Лечебная гимнастика
- Общие правила
- Заключение
- симптомы и как лечить, подробная информация
- Что такое внутренний геморрой
- Причины
- Симптомы
- Диагностика
- Другие методы диагностики
- Лечение
- Народные методы лечения
- Профилактика
- Видео — Геморрой во время беременности
- Видео — Геморрой у женщин: симптомы, причины и лечение
- ИС и ВН: у кого сколько? — 2
- Вн у трішня змішана економічна система
- Внутренний геморрой у женщин: как лечить заболевание
- Что такое внутренний геморрой у женщин
- Причины
- Первые признаки
- Признаки
- Как болит геморрой
- Стадии заболевания
- Осложнения
- Диагностика
- Лечение внутреннего геморроя у женщин
- Лечение в домашних условиях
- Медикаментозная терапия
- Малоинвазивные способы лечения
- Хирургические методы
- Народные средства
- Профилактика
- Видео
- Внутренний геморрой у женщин: причины, симптомы и как лечить
- Внутренний геморрой у женщин
- Причины
- Виды и стадии внутреннего геморроя у женщин
- Симптомы внутреннего геморроя у женщин
- Диагностика
- Методы лечения
- Консервативное лечение
- Малоинвазивные методы лечения геморроя
- Хирургические операции
- Профилактика
- Вам может быть интересно:
ИС и ВН: у кого сколько? — 2
Методы измерения вирусной нагрузки.Раскрыть Закрыть
Существует три коммерческих метода измерения вирусной нагрузки. В Германии чаще всего применяется ОТ-ПЦР (полимеразная цепная реакция с обратной транскриптазой). Реже применяются методы b-ДНК (метод разветвленной ДНК) или NASBA (метод программногоанализа нуклеиновых кислот). Методы различаются как в отношении порога количественного определения, так и в отношении диапазона, в пределах которого измерения являются надежными и воспроизводимыми. Суть методов ОТ-ПЦР и NASBA заключается в ферментативномпревращении и амплификации небольшого фрагмента вирусной РНК. После связывания маркированных фрагментов ДНК (зондов) выполняется детектирование. При использовании метода b-ДНК ферментативное расщепление не требуется – детектирование происходит напрямую, путем связывания ДНК-зондов с вирусной РНК (см. Таблицу). Сегодня рынок тест-систем развивается очень динамично. Появляются новые типы тест-систем, а старые подвергаются дальнейшей доработке. Так компания Siemens выпустила тест-систему ОТ-ПЦР, в дополнение к используемой технологии b-ДНК. Компания Roche делает ставку на ОТ-ПЦР, однако планирует повысить надежность данного метода путем использования техники «детектирования двух мишеней». Это означает, что происходит амплификация не фрагмента вирусной РНК, как раньше, а одновременно двух фрагментов. Если амплификация одного из фрагментов не происходит вследствие высокой вариабельности генома ВИЧ (в данном случае результат был бы ложноотрицательным), происходит амплификация второго фрагмента. Наряду с уже заслуженнымипроизводителями, свою долю на рынке пытаются занять и другие фирмы, такие как Qiagen. Тем не менее, только время покажет надежность их тестовых систем.На современном этапе тест-системы подвергаются доработке, включающей, в том числе, снижение порога количественного определения, для наиболее чувствительных тестов он составляет 20 копий/мл. Тем не менее, клиническая значимость показателя вирусной нагрузки менее 50 копий/мл является сомнительной при отсутствии утвержденных данных. Также следует учитывать, что более высокая чувствительность может привести к повышению беспокойства пациента и врача и частоты контрольных обследований. Внутренняя вариабельность анализа тест-систем соответствует имеющимся требованиям, однако всегда следует учитывать колебания, обусловленные погрешностью измерений. Так изменение вирусной нагрузки менее чем на 0,5 Log не считается значительным. Это значит, что, к примеру, снижение с 4,3 log/мл до 3,9 log/мл (соответствует приблизительно вирусной нагрузке, равной 20 000 и 8000 копий/мл) также не является значимым. То же относится и кповышению вирусной нагрузки. Таким образом, изменение почти в три раза можно, по сути, не учитывать! На это обстоятельство следует указывать тем пациентам, которые часто слишком беспокоятся из-за «голых» цифр или, наоборот, впадают в состояние эйфории. Результаты, полученные различными методами анализа, могут в значительной мере отличаться (Coste 1996). Поэтому замена метода часто может привести к неблагоприятным последствиям. Значения, полученные методом b-ДНК, часто на 2 порядка ниже, чем значения, полученные методом ПЦР. Кроме того, эти методы характеризуются различной способностью к выявлению различных типов вирусов (Parekh 1999). Прежде всего, следует быть бдительными при работе с пациентами из Азии и Африки, у которых часто встречается ВИЧ не-В-подтипа, при этом, к примеру, может наблюдаться необычно низкая вирусная нагрузка при первичном обследовании. В таких случаях, в виде исключения, замена методаявляется целесообразной. Новые версии тест-систем с усовершенствованными праймерами характеризуются высокой чувствительностью к редким подтипам ВИЧ. Также следует обратить внимание на то, что у каждого метода измерения есть диапазон, за пределами которого невозможно точное определение количественного значения. Отсюда правило: один метод, одна лаборатория! Кроме того, лаборатория должна иметь определенный опыт и выполнять достаточно большое количество подобных исследований. Отделение плазмы от цельной крови, полученной с целью определения вирусной нагрузки, должно проводиться в течение одного дня после забора крови. Поставка проб в лабораторию должна быть непрерывной. В качестве альтернативы может применяться метод центрифугирования цельной крови на месте с последующим замораживанием и транспортированием в условиях охлаждения. В противном случае могут быть получены слишком высокие значения показателей (Portman 2012). Анализ на определение вирусной нагрузки чувствителен к контаминации: Если в лаборатории одновременно проводятся другие исследования, такие как определение уровня клеток CD4, для анализа вирусной нагрузки рекомендуется использовать отдельную пробирку с ЭДТА. При наличии сомнений необходимо связаться с контрактной лабораторией.
hivlife.info
Когда возникает изжога?
Появление дискомфорта отмечается в первые 20 недель беременности либо же во второй ее половине, часто с 30 недели. Зачастую изжога начинает ощущаться после принятия пищи. Она также может возникать в лежачем положении или после физической активности, несущей нагрузку на живот, включающей в себя наклоны туловища.
Она может сопровождаться чувством тошноты или отрыжкой. Иногда изжога на поздних сроках беременности характеризуется появлением неприятных ощущений, которые не зависят от употребления пищи или напитков.
Причины возникновения дискомфорта
Виновником досаждающего жжения в нижней части пищевода является гормональная перестройка организма, происходящая во время беременности. Рост в крови концентрации гормонов, необходимых для благополучного вынашивания ребенка, влияет на все чувствительные к ним органы, и пищеварительная система не исключение.
 Прогестерон, расслабляющий гладкие мышцы и обеспечивающий нормальный тонус матки и безопасность плода, оказывает воздействие также и на нижний сфинктер пищевода, расслабляя и его. В норме сжатый сфинктер перекрывает, подобно клапану, доступ пище и желудочному соку из желудка обратно в пищевод.
Прогестерон, расслабляющий гладкие мышцы и обеспечивающий нормальный тонус матки и безопасность плода, оказывает воздействие также и на нижний сфинктер пищевода, расслабляя и его. В норме сжатый сфинктер перекрывает, подобно клапану, доступ пище и желудочному соку из желудка обратно в пищевод.
Когда он расслаблен, часть содержимого желудка может подниматься вверх, раздражая слизистую. Именно этим обусловлена изжога на ранних сроках беременности. Во второй половине добавляется еще один фактор – механический. Растущий плод и матка, объем которой очень существенно увеличен, оказывает давление на все органы внутри живота. В состоянии, нормальном для человеческого организма, давление в желудке выше, чем внутри грудной полости. Поэтому, когда во время движения или при смене положения тела на желудок оказывается дополнительное воздействие со стороны других органов, его содержимое забрасывается в пищевод через расслабленный под воздействием гормонов сфинктер.
Сама изжога при беременности, причины которой кроются в результатах раздражения слизистой пищевода желудочным содержимым, является лишь симптомом. Заболевание, сопровождающееся этим симптомом, носит название рефлюкс-эзофагит. Оно заключается в раздражении слизистой оболочки участка пищевода, приходящегося на его нижнюю треть. Нормальный уровень кислотности среды (рН) для пищевода равен 6,0. Попадание в нижний его отдел кислого желудочного сока раздражает слизистую и провоцирует воспалительный процесс.
Опасна ли изжога?
 Наличие изжоги при беременности никак не влияет на ее исход. Обычно неприятные ощущения проходят сами собой после родов, когда гормональная регуляция организма будет настроена на лактацию, а не на сохранение ребенка внутри материнского организма.
Наличие изжоги при беременности никак не влияет на ее исход. Обычно неприятные ощущения проходят сами собой после родов, когда гормональная регуляция организма будет настроена на лактацию, а не на сохранение ребенка внутри материнского организма.
В этот период количество прогестерона резко снизится, что необходимо для образования молока. Как следствие – сфинктер пищевода придет в норму, прекратится раздражение и вызываемый им дискомфорт.
Если же имеет место постоянная изжога, причины которой могут быть не только в гормональных изменениях, стоит уведомить об этом своего лечащего врача. Во время беременности возможно обострение вялотекущих и потому не замеченных ранее заболеваний органов пищеварительной системы, при которых изжога — один из симптомов. Для выбора верной методики устранения дискомфорта важен правильный диагноз, поэтому в сложившейся ситуации могут быть назначены обследования, необходимые для его уточнения.
Например, может быть проведена эзофагогастродуоденоскопия для изучения состояния пищевода и желудка. При необходимости может быть обследована двенадцатиперстная кишка. Также врача следует уведомить, если ощущается сильная изжога при беременности. Она может потребовать медикаментозного лечения.
Воздействие прогестерона
 Прогестерон, получивший название гормона беременности, выполняет несколько важных функций во время ее течения.
Прогестерон, получивший название гормона беременности, выполняет несколько важных функций во время ее течения.
Тизерная сеть
В первую очередь он препятствует нежелательному выкидышу. Белки растущего в матке плода воспринимаются иммунной системой матери как чужеродные. В такой ситуации она будет инициировать попытки организма избавиться от постороннего объекта.
Эту реакцию необходимо нейтрализовать, но подавление иммунитета в период беременности крайне нежелательно – ведь он также обеспечивает защиту материнского организма от инфекций, а значит защищает и ребенка. В такой противоречивой ситуации «спасательным кругом» становится прогестерон, который снижает тонус матки, оберегая плод.
Второй функцией прогестерона является изменение обмена веществ в организме матери, позволяющее ему справиться с дополнительной нагрузкой. А на поздних этапах беременности этот гормон влияет на связки и сухожилия, защищая ребенка от родовых травм.
Все вышеперечисленное объясняет, почему изжога при беременности и создаваемые ею неудобства не столь значительны по сравнению с важностью прогестерона для благополучного вынашивания ребенка и родов.
Изжога при беременности: что принимать?
 При употреблении лекарственных средств в период беременности, необходимо учитывать их влияние как на материнский организм, так и на плод. Существуют препараты против изжоги, содержащие нитрат висмута. Например, применяемые при заболеваниях желудка викалин и викаир.
При употреблении лекарственных средств в период беременности, необходимо учитывать их влияние как на материнский организм, так и на плод. Существуют препараты против изжоги, содержащие нитрат висмута. Например, применяемые при заболеваниях желудка викалин и викаир.
Беременным это вещество противопоказано. Перед тем как принимать таблетки от изжоги при беременности, следует проконсультироваться с врачом.
Это же правило касается средств народной медицины. Помимо коррекции состояния путем принятия лекарств, эффективными в борьбе с изжогой могут оказаться изменения в питании и физической активности. Либо же эти меры могут оказаться полезным дополнением к медикаментозному лечению.
Тизерная сеть
Простые способы по борьбе с изжогой
 Рекомендована пища, снижающая кислотность и обладающая обволакивающим действием. Первый завтрак можно начинать с киселя или овсянки. Помочь в борьбе с изжогой также могут слизистые супы типа рисового, суфле из нежирного мяса и птицы, паровая рыба и суфле из нее.
Рекомендована пища, снижающая кислотность и обладающая обволакивающим действием. Первый завтрак можно начинать с киселя или овсянки. Помочь в борьбе с изжогой также могут слизистые супы типа рисового, суфле из нежирного мяса и птицы, паровая рыба и суфле из нее.
Что рекомендует народная медицина?
Поскольку проблема неприятного состояния в ожидании ребенка имеет естественные физиологические причины, она не нова. Для борьбы с таким явлением, как изжога при беременности, народные средства представлены широким спектром рецептов. Вот некоторые из них.
Ароматерапия эффективна при лечении изжоги у беременных. Используется эфирное масло цитрусовых (лимона или апельсина). Берется 4 капли аромамасла на основу из чайной ложки масла из виноградных косточек. Такая смесь применяется для массажа спины (в ее верхней части), как добавка в воду для ванной и вдыхания паров. Ароматерапию можно применять как независимое средство, а можно дополнять ею любые применяемые от изжоги при беременности лекарства.
Отвар ромашки, благодаря мягкому противовоспалительному действию, способен снять раздражение со слизистой, устраняя неприятные ощущения. Для его приготовления берут 3 столовых ложки сухой аптечной ромашки, заливают одним стаканом кипятка и дают настояться 10-20 минут. Получившийся отвар процеживают, остатки травы отжимают. Его следует пить мелкими глотками. Частота принятия — три раза в день.
10 гр. травы золототысячника обыкновенного запарить при помощи стакана кипятка и после настаивания, длящегося 2-3 часа, процедить и отжать. Отвар принимать до 4 раз в день, за полчаса до еды. Доза на один прием — столовая ложка.
В борьбе с изжогой может помочь чай с имбирем. Для его приготовления следует просто добавить в заварку для некрепкого чая щепотку имбиря и пить в любое время.
При длительной изжоге можно применять порошок корневищ аира. Принимать его рекомендуют 3-4 раза в день, на один прием — по трети чайной ложечки.
Корень моркови натереть на терке. Принимать внутрь без сахара, иначе действие может быть противоположным желаемому.
Выжать сок из одной картофелины любым доступным способом (при помощи терки и марли или соковыжималкой). Принимать 1 столовую ложку при первых признаках изжоги. Готовый сок хранить не более 20 минут, в идеале он должен быть свежим.
В стакан картофельного сока добавить столовую ложку меда. Принимать 2 раза в день по стакану — натощак и на ночь.
Отвар семени льна обладает обволакивающим и противовоспалительным действием. Для его приготовления семена льна заливают стаканом кипятка из расчета 1 столовая ложка на стакан воды, кипятят на слабом огне 5 минут, после чего настаивают полчаса, помешивая или встряхивая. Принимают до 5 раз в день, по столовой ложке.
Обращаясь к средствам народной медицины, следует помнить, что любые отвары, применяемые от изжоги при беременности – лекарства, а каждое из них имеет свой срок хранения. Приготовленный отвар следует хранить в холодильнике не более суток. По истечении этого срока следует приготовить новую порцию. Нарушение этого правила может принести вред вместо ожидаемой пользы.
Поможет ли сода?
Сода считается традиционным и простейшим средством от изжоги. Однако в таком случае, как изжога при беременности, причины которой кроются в изменениях в физиологии организма, она не только малоэффективна, а может привести к усилению неприятных ощущений после кратковременного облегчения. При ее приеме изменяется кислотно-щелочной баланс в желудке, а вслед за этим идет повторная выработка желудочного сока, и дискомфортное состояние возвращается с новой силой. Кроме того, натрий, содержащийся в соде, может вызвать появление отеков. Вместо соды лучше использовать негазированную щелочную минеральную воду, действие которой мягче и не приводит к резким скачкам кислотности.
Лекарственные средства
 Медикаметозное лечение изжоги должен назначать врач, учитывая индивидуальные показания и противопоказания каждой пациентки. При жалобах на изжогу он может поинтересоваться режимом питания на текущий момент, а также тем, случалось ли подобное состояние до наступления беременности.
Медикаметозное лечение изжоги должен назначать врач, учитывая индивидуальные показания и противопоказания каждой пациентки. При жалобах на изжогу он может поинтересоваться режимом питания на текущий момент, а также тем, случалось ли подобное состояние до наступления беременности.
Как правило, лекарства назначают тогда, когда ощущается сильный дискомфорт или изменения образа жизни, и немедикаментозные методы не принесли результата. Если у пациентки наблюдается постоянная изжога, причины которой неясны, прежде чем назначить то или иное лекарство, врач проведет необходимое обследование.Среди средств, которые назначают беременным при изжоге, могут быть:
Изжога и стресс
Почему изжога во время беременности бывает часто после стресса или эмоционального напряжения? Воздействие на органы пищеварения, приводящее к возникновению изжоги, может иметь не только механическую или гормональную природу, но и нервную. С одной стороны, при нервных перегрузках могут возникать спазмы, затрудняющие продвижение пищи. С другой – стрессовое состояние нервной системы повышает чувствительность пищевода. В результате этого неприятные ощущения вызывают даже небольшие количества химического раздражителя.
Психика беременной в первый триместр на фоне гормональных изменений заметно меняется. Отмечается нервозность и резкие перепады настроения, возрастает чувствительность к нервным нагрузкам. При этих условиях возможна изжога при беременности, причины которой складываются из нескольких факторов, в качестве одного из которых выступает стресс.
Тизерная сеть
Принимая во внимание вышесказанное, следует избегать стрессовых ситуаций. Мужу и другим членам семьи стоит обеспечить будущей матери спокойную дружелюбную обстановку и моральную поддержку, что позитивно скажется не только на ее самочувствии, но и на здоровье будущего ребенка.
Тизерная сеть
Болит бок живота при беременности на раннем сроке
Оглавление:
- При беременности болит левый бок внизу
- Болит левый бок внизу живота при беременности: что это значит?
- Боль в боку при беременности Для всех
- Причины болей в левом боку
- Болит левый бок при беременности
- Болит левый бок при беременности
- Болит левый бок при беременности
- Причины болей в левом боку при беременности
- Боль в правом боку на оч ранних сроках
Болит левый бок внизу живота при беременности: что это значит?
Из-за чего болит левый бок внизу живота при беременности
Боли в левом боку живота на разных сроках беременности бывают связаны не только непосредственно с самой беременностью, но и с заболеваниями внутренних органов, которые у женщины были до или появились во время вынашивания ребенка. Если колет в левом боку сверху, это может означать проблемы с такими органами, как поджелудочная, селезенка, левая почка (особенно если боль отдает в спину) или кишечник.
Если беременная ощутила боль слева внизу живота, это может говорить о проблемах с левым яичником, собственно маткой и также кишечником. На ранних сроках боли в левом боку при беременности могут быть обусловлены повышенной нагрузкой на внутренние органы женщины, на поздних — тем, что некоторым органам элементарно становится тесно в оккупированной плодом брюшной полости беременной.
Болит левый бок внизу живота при беременности на ранних сроках
Если вы только недавно узнали о своей беременности или даже еще сомневаетесь в наличии оной, боль слева внизу живота может означать внематочную беременность. Зачастую ко-лющая или режущая боль в левом боку внизу живота является симптомом надвигающегося выкидыша. Особенно, если боль по своему характеру похожа на схватки или начинает рас-пространяться на весь низ живота.
Что есть, если болит в боку?
При нормально протекающей здоровой беременности боль слева внизу живота может озна-чать лишь то, что матка увеличивается в размерах и начинает оказывать давление на сосед-ние органы, вызывая различный дискомфорт, в том числе и боли, иногда довольно сильные.
Низ живота слева у беременных также может заболеть слева и при разрывах кисты или опу-холях органов малого таза, и при разного рода осложнениях инфекций, передающих поло-вым путем. Единственное, что с большой долей вероятности можно исключить в данной си-туации, — это аппендицит.
Что делать, если болит левый бок внизу живота при беременности
Независимо от срока беременности, будь то 8 недель или 18 недель, при возникновении острой боли внизу живота слева следует немедленно обратиться к врачу. Не нужно терпеть или заниматься самолечением, так как последствия несвоевременного медицинского вмеша-тельства в данной ситуации могут быть очень плачевными вплоть до потери ребенка.
Смотрите также:
Боль в боку при беременности Для всех
Беременные часто жалуются на боль, возникающую в боку. Но поскольку это очень размытое определение, давайте попробуем разобраться, о чем может свидетельствовать боль в той или иной части живота.
Необходимо знать, что внезапно возникшая резкая боль в боку — тревожный звоночек, особенно, если она длиться более 30 минут. Не откладывайте визит к врачу или вызов “неотложки”, ведь, возможно, беременной требуется срочная медицинская помощь. При возникновении боли в боку, необходимо обратиться к одному из специалистов: акушеру-гинекологу, гастроэнтерологу, хирургу, инфекционисту.
Первое, что необходимо сообщить врачу еще по телефону — это симптомы, характер боли и место ее локализации. Для этого вы должны знать, что условно живот делится на четыре части: правый верхний сегмент (правый бок сверху), левый верхний сегмент (левый бок сверху), правый нижний и левый нижний сегменты (правый и левый бок снизу).
Боль в правом боку сверху при беременности
Здесь расположены: печень, желчный пузырь, часть кишечника, правая часть диафрагмы. Если болит в верхнем боку справа, то, вероятнее, произошла травма или началось (проявилось) заболевание именно этих органов. Это может быть воспаление печени (гепатит), проблемы с желчным пузырем либо поджелудочной железой. В последнем случае, при воспалении поджелудочной, приступ боли очень сильный, сопровождается тошнотой, рвотой, обильным потением. При этом боль отдает прямо в спину. Кроме того, инфекция, плохая функция печени или часто ответственны за боли в правом боку сверху. Иногда боли в правом боку сверху при беременности вызывает почечная патология.
Боль в левом боку сверху при беременности
В этой части находится желудок, поджелудочная железа, петли кишечника, селезенка и левая часть диафрагмы. Селезенка, основная работа которой заключается в удалении эритроцитов из крови, находится очень близко к поверхности тела. Существует несколько заболеваний, при которых селезенка увеличивается, что вызывает сильную боль. В некоторых случаях возможен разрыв этого органа. При таком диагнозе, кроме боли, отмечается синюшность кожи вокруг пупка.
Также боль в левом боку сверху может быть вызвана болезнями желудка, например,
Болит левый бок при беременности
Беременность — это период, который приносит много незабываемых моментов. Но есть и другая, менее приятная сторона, а именно боли во время беременности. Будущие мамы часто жалуются на возникающие боли различного характера и происхождения, которые могут быть симптомом всяческих болезней.
Для правильной диагностики нужно уточнить характер боли и место ее локализации. Ведь в животе есть множество различных органов, тканей, структур и так далее. И каждый орган, находящийся в нем, может заболеть. Условно живот делится на четыре части: правый бок сверху и снизу, левый бок сверху и снизу. Боль в боку при беременности может быть свидетельством многих заболеваний. Если резкая боль в боку возникла внезапно — это очень тревожный знак, особенно, если она продолжается более 30 минут. Необходимо безотлагательно вызвать доктора или же двигаться в клинику. Ведь, возможно, беременной нужно оказать срочную медицинскую помощь. Тем более, если ей болит левый бок.
В левой верхней части живота находятся желудок, поджелудочная железа, селезенка, петли кишечника и левая часть диафрагмы. Боль в этой части может быть связана с селезенкой, которая очень близко лежит к поверхности тела. Основная работа этого органа — удаление эритроцитов из крови. Селезенка захватывает их и разрушает. После этого их компоненты переходят в костный мозг. Там образуются новые кровяные тельца.
При ряде заболеваний селезенка увеличивается, что и стает причиной боли. Из-за близкого расположения к поверхности тела она подвержена разрыву. Причинами разрыва могут быть травмы и различные заболевания, такие, например, как инфекционный мононуклеоз. При этом заболевании селезенка становится большей в размерах и мягкой по консистенции, что увеличивает вероятность ее разрыва. Сигнальным признаком разрыва селезенки является также синюшность кожи вокруг пупка (из-за скопления крови).
В таком случае нужно не переусердствовать с физическими нагрузками, а также с тяжестями, которые поднимаете.
Боль в левом боку сверху при беременности могут вызвать и болезни желудка, например, гастрит (воспаление желудка) или функциональная диспепсия. Чаще всего это боль ноющего характера и нередко может сопровождаться тошнотой, рвотой. Помните, что причиной боли в желудке могут стать и более страшные заболевания — язвенная болезнь или рак. В большинстве случаев о наличии недугов женщина знает еще до беременности. Но очень часто в процессе вынашивания плода многие заболевания обостряются.
Что это такое?
Изжогой называется чувство дискомфорта, жара или жжения за грудиной, распространяющееся от подложечной области по ходу пищевода. Возникает данный симптом, в основном, через 1-2 часа после приема пищи, особенно если она была слишком острой или обильной. В отдельных случаях изжога может наблюдаться после физической активности, при наклонах туловища или длительном пребывании в горизонтальном положении.
Причины изжоги
Основной причиной изжоги является повышенная кислотность желудочного сока. Реже вызвать жжение в области пищевода может снижение кислотности, сопровождающееся повышенной чувствительность слизистой оболочки пищевода и желудка. Часто у пациентов с изжогой диагностируют различные заболевания ЖКТ, но в отдельных случаях этот симптом бывает обусловлен и нервно-психическими расстройствами, и проявляется через определенное время после приема пищи.
Еще одним частым провокатором изжоги является неправильный образ жизни, либо злоупотребление вредной пищей. К самым распространенным факторам, вызывающим данное недомогание, относят:
- злоупотребление спиртным или хронический алкоголизм;
- курение;
- чрезмерную увлеченность газированными напитками;
- злоупотребление кофе и крепким черным чаем;
- употребление острых приправ в больших количествах;
- переедание;
- прием аспирина, ибупрофена, ортофена – эти средства повышают кислотность желудочного сока и приводят к его забросу в пищевод;
- стрессы и нервные расстройства.
Вызвать появление изжоги может употребление большого количества цитрусовых фруктов, кислых овощей, помидор, бананов, яблок, свежевыпеченного хлеба, жареных и жирных блюд, солений. Сон после еды тоже может стать причиной жжения в пищеводе.
Другими провоцирующими факторами нередко становятся:
- пережатие живота тугим ремнем;
- подъем тяжестей;
- ожирение или избыточный вес, приводящий к повышению внутрибрюшного давления;
- период беременности.
Хорошо помогает купировать неприятный симптом обычная вода. Если же изжога не проходит, прибегают к применению антацидов – препаратов, снижающих воздействие кислоты на слизистую оболочку пищевода.
Заболевания, признаком которых может быть изжога
Если изжога после еды возникает регулярно, ее нельзя игнорировать. И уж тем более не стоит рассматривать ее как отдельную проблему. Зачастую она является одним из симптомов патологий ЖКТ:
- Хронического гастрита. При этом изжога может развиваться как на фоне повышенной, так и пониженной кислотности желудка. Сопутствующими признаками патологии также являются боль (ноющая, режущая, колющая) в области центральной части живота или желудка. В этом случае боль и изжога проявляется через 1-2 часа после приема пищи.
- Язвенной болезни желудка или ДПК. В этом случае выявляется повышение концентрации соляной кислоты в пищеварительном соке.
- Рефлюксной болезни (ГЭРБ), при которой нарушается моторика желудка и тонкого кишечника. Данная патология часто сопровождается воспалительными процессами в тканях пищевода. В 75% случаев при ГЭРБ наблюдается заброс содержимого желудка в пищевод.
- Эзофагита – воспаления слизистых пищевода. Эта патология нередко становится следствием ГЭРБ, или одним из ее осложнений. Чтобы избавиться от изжоги и других симптомов, сопутствующих ей, необходим комплексный терапевтический подход.
- Грыжи пищевого отверстия диафрагмы. Данное заболевание сопровождается смещением части желудка, а порой и петель кишечника в область грудной клетки. Если запирательные механизмы работают неправильно, либо недостаточно выполняют свои функции, изжога после еды будет постоянным спутником больного.
Помимо этих патологий, причинами возникновения жжения за грудиной могут послужить и другие патологии, не имеющие отношения к ЖКТ. Самым распространенным недугом является стенокардия, которая часто и успешно «маскируется» под изжогу. По этой причине не следует пренебрегать приступами изжоги. Если она часто тревожит пациента, обратиться к врачу и пройти диагностику нужно обязательно!
Во время беременности
Беременные женщины часто жалуются на приступы изжоги. Особенно ярко этот симптом проявляется на ранних сроках, но может продолжаться вплоть до родов. Иногда симптом проходит сам, но зачастую женщине приходится обращаться за помощью к врачу, который назначает эффективные препараты, безопасные в этот период жизни пациентки.
Такая изжога не опасна – она вызвана физиологическими изменениями, происходящими в организме будущей мамы. При беременности происходит повышение внутрибрюшного давления, что приводит к увеличению матки в размерах. Вследствие этого уровень прогестерона в крови будущей мамы значительно возрастает. Переедание и употребление жирного, соленого или острого во время беременности тоже может вызвать изжогу. Яблоки и бананы также способны привести к возникновению данного симптома.
Чтобы избавиться от изжоги при беременности, необходимо либо использовать народные средства (травы), либо обратиться за консультацией к врачу. Самостоятельно принимать препараты, снижающие кислотность желудка, нельзя – многие из них строго противопоказаны будущим мамам!
Какие симптомы?
При жжении за грудиной пациента могут тревожить следующие симптомы:
- возникновение жжения в верхнем сегменте живота, которое может отдавать в пищевод и горло;
- дискомфорт усиливается при наклоне или принятии лежачего положения;
- через час во рту возникает горечь, либо появляется неприятный, кисловатый привкус;
- отрыжка с неприятным запахом;
- приступ тошноты;
- ощущение тяжести в области желудка.
Если возникли вышеперечисленные симптомы, можно попытаться с ними справиться самостоятельно. Но в ситуации, когда они возникают часто, и беспокоят пациента все сильнее, необходимо обратиться к гастроэнтерологу.
Особого внимания заслуживает изжога, возникшая на фоне приема определенных медпрепаратов. В этом случае лечащий врач скорректирует схему терапии, либо пропишет больному другое средство.
Не стоит медлить с обращением к специалисту, если имеет место снижение или потеря аппетита, ощущение постоянной усталости, возникновение боли в груди или спине при приступе изжоги. Консультация врача обязательна и при частой тошноте и рвоте.
Диагностика
Для того чтобы понять, почему у пациента возникает изжога после еды, важно провести целый ряд диагностических процедур. Основными манипуляциями являются:
- ФЭГДС. Суть метода знакома многим пациентам. Она заключается во введении в пищевод или желудок тонкого зонда с небольшой камерой на конце. С ее помощью врач может визуально оценить состояние слизистых оболочек органов ЖКТ, а при необходимости, сможет провести забор биоптата для дальнейшего исследования под микроскопом. Это особенно важно, если имеет место подозрение на наличие рака.
- Рентгеноскопия с использованием бариевой взвеси. С ее помощью оцениваются двигательные функции пищевода, а также выявляются новообразования различного характера (если таковые есть).
- Измерение показателей рН желудочного и пищеводного сока.
- Ультразвуковая диагностика.
- Манометрия пищевода.
Практически все инструментальные методы диагностики требуют тщательной подготовки организма, поэтому пациент должен в точности соблюдать все рекомендации, данные врачом. Прежде всего, они касаются соблюдения диеты с исключением определенных продуктов питания и алкоголя. Если пренебречь этими правилами, данные исследований будут искажены.
Как избавиться от изжоги?
Как бороться с изжогой после еды? Это один из главных вопросов, тревожащих пациентов, у которых жжение за грудиной препятствует полноценной жизнедеятельности.
Среди современных фармакологических средств существует группа препаратов под названием «антациды», которые успешно применяются с целью купирования приступов изжоги. Их принцип воздействия заключается в нейтрализации воздействия кислоты, попавшей в пищевод, или находящейся в желудке. Антациды вступают в тесный контакт с хлороводородной и другими видами кислот, что способствует образованию защитной пленки на поверхности больного органа. Она защищает его ткани и клетки от повреждений.
Наиболее распространенные и эффективные препараты, которые обладают этим эффектом, перечислены ниже:
| Лекарственное средство | Формы выпуска | Средняя цена в аптеке руб |
| Гевискон | Таблетки, раствор | 200-400 руб. за 32 таблетки или 150 мл раствора |
| Маалокс | 300-500 руб. за 32 таблетки или 250 мл раствора | |
| Ренни | Жевательные таблетки | 150-200 руб. за 12 штук |
| Гастал | 200-250 руб. за 30 штук | |
| Рутацид | 130-160 руб. за 20 штук. | |
| Алмагель | Раствор | 150-180 руб. за 170 мл. |
Если же купировать изжогу нужно незамедлительно, но никаких препаратов из группы антацидов в домашней аптечке нет, можно воспользоваться обыкновенным активированным углем или смектой. Достаточно принять 3-4 таблетки угля, либо же развести 1 саше Смекты небольшим количеством кипяченой воды и выпить за 1 раз.
Они «притягивают» большую часть желудочной кислоты и желчи, после чего выводят их из организма. Эпителий органов ЖКТ во время этого процесса не страдает.
Чем лечить изжогу?
Как уже было отмечено, многие заболевания сопровождаются изжогой. Несмотря на различие в других симптомах и локализации очагов патологических процессов, протекающих в органах ЖКТ, принципы их лечения очень схожи между собой. И заключаются они в восстановлении нормальной кислотности желудка и нормализации функционирования кишечника.
С этой целью применяют 2 группы медпрепаратов: антисекреторные средства и прокинетики.
Антисекреторные лекарства
Данная группа препаратов влияет на стенки больного органа, тем самым снижают количество вырабатываемой кислоты. Побочные эффекты от применения таких препаратов практически исключены, поэтому их можно использовать на протяжении длительного времени. Чтобы предотвратить патологические процессы в органах ЖКТ, сопровождающиеся изжогой, следует принимать данные лекарства в осенне-весенний период.
Антисекреторные препараты представлены:
- Ингибиторами протонной помпы (относятся к лекарствам первой линии): Омепразол, Пантопразол и др.
- Блокаторами рецепторов Н2-рецепторов (применяются при неэффективности первой подгруппы): Фамотидин, Ранитидин, Роксатидин и др.
Прокинетики
Данная группа лекарств улучшают моторику органов пищеварительного тракта. Благодаря этому снижается риск заброса содержимого желудка в пищевод и повреждение его слизистых.
Самыми эффективными лекарствами данной группы являются Итомед, Итопра и Ганатон.
Народные средства от изжоги: список рецептов
Хорошие результаты в борьбе с изжогой дает и народная медицина. В ее арсенале имеется масса рецептов, которые нормализуют работу кишечника и купируют жжение за грудиной. Вот самые действенные из них.
- Питьевая сода. Стоит сразу отметить, что употреблять ее регулярно не следует – это может вызвать нарушение кислотно-щелочного баланса желудка. Чайную ложку соды добавляют в стакан воды, хорошо размешивают и выпивают за 1 раз.
- Свежее молоко тоже отлично справляется с изжогой. Чтобы снять неприятную симптоматику, достаточно употребить 1 стакан продукта. Однако следует учитывать, что после расщепления компонентов молока, может возникнуть новый приступ жжения за грудиной.
- Отвары лекарственных растений – ромашки, полыни горькой, мяты (в том числе и перечной), зверобоя. Можно приготовить фиточай из одного или сразу нескольких трав. Заваривают средство как обыкновенный чай и принимают при изжоге. Они нейтрализуют негативное воздействие кислоты, снимают тяжесть в желудке и тошноту.
Если ни одно из вышеперечисленных народных средств не помогает, не нужно ждать, что изжога пройдет сама по себе. Следует немедленно обратиться к врачу и выявить причину патологического состояния.
Что можно сделать в домашних условиях без лекарств?
Чтобы исправить сложившуюся ситуацию и предотвратить повторное возникновение изжоги, запомните несколько простых правил:
- Соблюдать режим приема пищи. Питание должно быть дробным, есть следует маленькими порциями. Самый оптимальный интервал между приемами пищи составляет 3-4 часа. Это особенно важно при беременности.
- Ужин должен быть легким. Последний прием пищи необходимо проводить за 3 часа до сна.
- Чтобы предотвратить повторные вспышки изжоги и облегчить состояние при патологиях ЖКТ, на протяжении 1-2 недель нужно соблюдать диету с исключением острых, жареных, соленых и жирных блюд. Нужно отказаться от кофе и алкоголя. По минимуму употреблять томаты, кислые ягоды и фрукты.
- Спать нужно с приподнятой головой (например, на 2 подушках).
- После приема пищи не следует сразу ложиться – необходимо прогуляться, хотя бы, полчаса.
- Необходимо предотвратить запоры. В этом помогут свежие яблоки, киви, персики, отварная свекла и другие продукты растительного происхождения.
- Не пренебрегать питьевым режимом. В общей сложности в сутки нужно употреблять не меньше 1,5 и не больше 2 литров жидкости.
Соблюдая такие простые правила, можно надолго забыть об изжоге. Конечно, при условии, что она не вызвана серьезными патологиями ЖКТ. Если же жжение за грудиной, приступы тошноты и боль в животе наблюдается постоянно или, что еще хуже, усиливается, необходимо обязательно обратиться за помощью к компетентному врачу-гастроэнтерологу и пройти комплексную диагностику.
Что происходит с малышом
На 10 неделе беременности происходит важное событие для будущего малыша — заканчивается эмбриональный этап его развития, теперь он считается плодом. В это время вес плода составляет около 6 грамм, рост приблизительно 4 см, голова всего 1,7 см в диаметре.
На этом этапе заканчивается формирование внутренних органов, теперь им предстоит развитие до конца беременности.
С момента зачатия плод прошел большой путь — у него уже сформированы кровеносная, дыхательная и нервная системы, мозг быстро развивается, уже можно разглядеть веки, на коже появляется пушок, скелет плода укрепляется.
Если до этой недели не были диагностированы генетические отклонения, то теперь они не страшны.
Изменения в организме женщин
Если до 10 недели беременности женщину тревожил токсикоз, то в этот период он может чаще о себе напоминать, к нему может присоединиться и изжога. На этом сроке матка увеличивается в размере, в области паха появляется тяжесть, что приводит к частым походам в туалет.
Из-за гормональной перестройки организма возможно появление пушковых волос на животе, груди и на лице. Не стоит беспокоиться по этому поводу, дефекты сами исчезнут в течение двух недель после родов.
 Также может тревожить появившаяся пигментация, старайтесь не находиться на открытом солнце без солнцезащитных средств. Будущая мама продолжает прибавлять в весе, возможно уже на этом сроке придется обновить гардероб.
Также может тревожить появившаяся пигментация, старайтесь не находиться на открытом солнце без солнцезащитных средств. Будущая мама продолжает прибавлять в весе, возможно уже на этом сроке придется обновить гардероб.
Исключите узкую одежду, чтобы живот не был сдавлен. Особое внимание в этот период уделите эмоциональному состоянию, если возникают частые перепады настроения, нервозность, депрессия и сами не справляетесь, обратитесь к специалисту, он посоветует безопасные препараты.
Выделения и боли на 10 акушерской неделе беременности
Бывает, что при мочеиспускании женщина испытывает дискомфорт, связанный с болями, резями и жжением, не стоит оставлять эти симптомы без внимания, так как это чревато инфекцией мочевыводящих путей.
Также на протяжении всей беременности наблюдаются умеренные выделения из влагалища, в норме они светлого цвета, однородной консистенции. Если же признаки выделений изменились, стали более обильными, изменили цвет, появился неприятный запах, необходимо срочно обратиться к гинекологу.
Очень частая причина таких выделений свидетельствует о наличии заболеваний, передающихся половым путем. Появление белей (выделений) может говорить о воспалении влагалища, спровоцированного различными микроорганизмами. К ним можно отнести:
- грибки Кандида;
- хламидии;
- трихомонады;
- гонококки.
Наличие таких возбудителей может привести к развитию внутриутробной инфекции, что плохо скажется на развитии плода, а в некоторых случаях может привести к летальному исходу. Если выделения кровянистые, необходима срочная медицинская помощь, только она поможет избежать угрозы выкидыша.
Появление необильных кровяных выделений иногда связано с половой жизнью беременной женщины и напрямую связано с половым актом или с посещением гинеколога.
В любом случае надо помнить, что несвоевременное обращение к специалисту может негативно отразиться на здоровье будущего малыша.
УЗИ, анализы и обследования на 9-11 неделях беременности
Одним из главных анализов на этом сроке беременности является биопсия ворсинок хориона. Анализ помогает выявить генетические заболевания плода (синдром Дауна, муковисцидоз) на ранней стадии развития, путем исследования небольшого участка плаценты.
Забор анализа может быть произведен двумя способами: через шейку матки или через маленький разрез брюшной полости. Согласно статистике, риск выкидыша после этой процедуры невелик и составляет около 2%. Есть определенная категория женщин, которым показан этот анализ:
- женщина старше 35 лет;
- на УЗИ толщина воротникового пространства (ТВП) больше нормы;
- рождение предыдущего ребенка с генетическими заболеваниями.
Идеальный срок для этой процедуры — 11 неделя от зачатия, но проводить ее можно, начиная с 9 недель и трех дней, и до 19 недели.
Еще одним важным обследованием считается фетоскопия плода. Метод фетоскопии заключается в осмотре плода при помощи тонкого эндоскопа, для получения анализа крови, кусочка кожи и амниотической жидкости.
Это обследование помогает выявить наследственные и врожденные уродства плода. Показанием к такой процедуре являются подозрения на уродства плода, выявленные при проведении УЗИ или рождение детей с подобным отклонением.
Существует возможность осложнений после фетоскопии, она связана с кровотечением, преждевременными родами, инфекциями, риск выкидыша составляет около 4%. Обследование должен проводить квалифицированный специалист.
На этом же сроке необходимо сделать УЗИ, исследование покажет анатомические и функциональные особенности плода, поможет оценить дыхательную, нервную и кровеносную системы. Перед любым способом диагностики на 10 неделе не запрещен прием пищи.
Но некоторые подготовительные действия требуется соблюдать. Необходимо исключить газообразующие продукты из питания за три дня до процедуры.
В некоторых случаях потребуется опорожнение кишечника и наполнение мочевого пузыря. В любом случае врач предупредит о необходимых процедурах. В первую очередь УЗИ направлено на диагностику следующих факторов:
- подтверждение беременности;
- расположение плода (на этом сроке особого значения не имеет);
- отсутствие или наличие дефектов развития или видимых пороков;
- ЧСС (частота сердечных сокращений), нормой является 150-170 ударов в минуту;
- состояние пуповины и кровеносных сосудов.
Также, при проведении УЗИ происходит изучение фетометрических показателей плода:
- расстояние между теменными костями, норма 18 мм;
- диаметр грудной клетки, норма 20 мм;
- копчико-теменной размер, норма 24-49 мм;
- ТВП, норма 0,8-2,2 мм;
- длина бедренной кости, норма 7 мм.
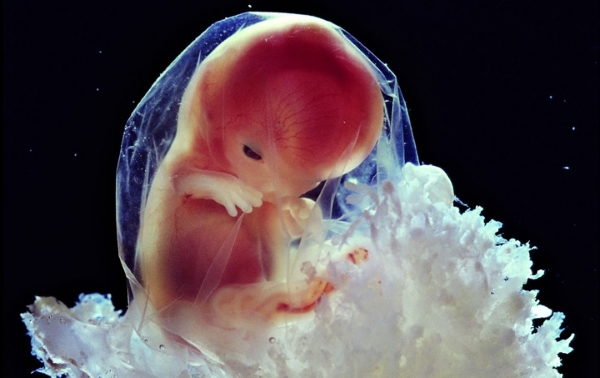
У женщины шейка матки должна быть без гипертонуса, шеечный канал закрыт, длина цервикального канала не менее 3 см, отличие от этой нормы может угрожать прерыванием беременности.
При помощи аппарата УЗИ можно увидеть, как на этом сроке малыш сгибает и разгибает конечности, засовывает палец в рот.
Как влияет курение на грудное вскармливание
, можно узнать из нашей статьи на сайте.
Что происходит на 6 неделе беременности — читайте в этой статье.
Отсюда вы узнаете, чем можно лечить геморрой при беременности.