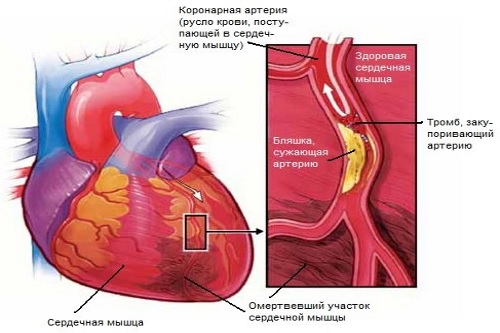
Нарушение кровотока по сосудам, питающим сердечную мышцу, ведет к кислородному голоданию клеток миокарда с последующим их разрушением. В зависимости от размера пораженной артерии участки повреждения сердца могут иметь разную глубину и способность к восстановлению. Небольшая зона ишемии сопровождается формированием мелкоочагового, или микроинфаркта. Заболевание чаще встречается у мужчин.
Классификация и определение
 Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com
, Вы можете купить средства самозащиты без лицензии.
В последней классификации болезней понятие «микроинфаркт» отсутствует. Обычно такую форму патологии относят к острому субэндокардиальному инфаркту. Это заболевание сопровождается некрозом не всей толщи сердечной мышцы, а лишь небольшого участка ее, расположенного под внутренней поверхностью.
В дальнейшем такое повреждение превращается в неглубокий очаг некроза. На ЭКГ при этом отсутствует характерный признак распада сердечной ткани на всю глубину – зубец Q. Поэтому такой инфаркт еще называют «не Q-образующий» или «без зубца Q».
При правильном лечении мелкоочаговый, или микроинфаркт окружается нормальной сердечной тканью. Поврежденные клетки либо восстанавливаются, либо просто снижают свою активность. На ЭКГ признаки перенесенного микроинфаркта часто отсутствуют.
Иногда пациентам говорят, что они перенесли микроинфаркт, когда на самом деле морфологическая основа заболевания, то есть разрушение и гибель клеток, так и не произошла. У больного при этом был острый коронарный синдром, который не привел к развитию инфаркта, а лишь спровоцировал нестабильную стенокардию. До проведения специальных исследований, прежде всего определения маркеров некроза, нельзя сказать, будет ли у пациента инфаркт, или все закончится благополучно, только затяжным приступом ишемических болей.
Микроинфаркт у мужчин – тяжелое состояние. Несмотря на малый размер очага поражения и потенциальную обратимость процесса, в начале своего развития он может затронуть важнейшие участки сердечной мышцы и вызвать осложнения. Прежде всего это нарушения ритма. Поэтому при появлении интенсивных и/или длительных болей в груди необходимо срочно вызывать «Скорую помощь».
Симптомы микроинфаркта

Проявления инфаркта у мужчин и женщин не зависят от размера поражения. Даже при микроинфаркте симптоматика может быть хорошо выраженной, а в дальнейшем заболевание способно вызвать серьезные осложнения.
Первые (ранние) признаки
Микроинфаркт может возникнуть внезапно или стать исходом нестабильной стенокардии. В первом случае его ранние признаки появляются на фоне хорошего самочувствия. При нестабильной форме ИБС некрозу сердечной мышцы предшествуют затяжные, более частые или более интенсивные, чем обычно, приступы стенокардии, плохо купирующиеся нитратами. Нестабильная стенокардия может продолжаться от нескольких часов до месяца, и в это время важна помощь в условиях стационара.
Если временное ухудшение кровоснабжения при нестабильной ИБС закончится тромбозом мелкой коронарной артерии, у больного разовьется микроинфаркт. Его ранние признаки у мужчин:
- чувство давления, тяжести, стеснения или жара в груди, не проходящее после приема нитроглицерина;
- боль в груди, продолжающаяся более нескольких минут, сохраняющаяся в покое и постоянно рецидивирующая;
- одышка, чувство нехватки воздуха, кашель;
- холодный пот;
- тревога, страх смерти;
- учащенное сердцебиение, головокружение.
У мужчин реже, чем у женщин, имеются такие ранние симптомы микроинфаркта, как тошнота, рвота, нарушение сознания, одышка, боль в нижней челюсти, спине, плече или лопатке. Однако такие проявления тоже могут указывать на инфаркт.
Дальнейшее развитие симптоматики
При отсутствии лечения проявления мелкоочагового инфаркта усиливаются. Возможно развитие трансмурального поражения, то есть проникающего на всю глубину миокарда. Но даже при ограничении очага некроза небольшим участком в дальнейшем у больного могут возникнуть:
- сильная одышка в покое, усиливающаяся в положении лежа, удушье, кашель с пенистой мокротой;
- тяжесть в правом подреберье, отеки на ногах;

- значительное снижение артериального давления, потеря сознания, нарушение работы всех жизненно важных органов, включая мозг;
- рецидивирующие приступы болей за грудиной, значительно ограничивающие активность пациента;
- приступы учащенного сердцебиения, сопровождающиеся потерей сознания и способные стать причиной смерти;
- значительное замедление сердечного ритма, сопровождающееся головокружениями, падениями, потерей сознания;
- образование тромба в полости сердца, угрожающее развитием мозгового инсульта.
Прогноз для жизни
Течение микроинфаркта у мужчин более легкое, чем трансмурального поражения, особенно при своевременно начатом лечении.
Возможные исходы микроинфаркта и их частота:
| Проявления | Частота, % |
|---|---|
| Смерть до госпитализации | Менее 10 |
| Смерть в стационаре при первом микроинфаркте | 3 — 5 |
| Смерть в стационаре при повторном инфаркте | 6 – 9 |
| Умеренная или тяжелая сердечная недостаточность | Менее 1 |
| Частота аритмий | Низкая |
| Частота развития постинфарктной стенокардии в течение года | Более 60% |
| Повторный инфаркт в течение 3 месяцев | 10 |
По сравнению с тяжелым трансмуральным инфарктом больные легче переносят острый период (первый месяц после приступа), но в дальнейшем у них чаще возникает повторное поражение сердца и развивается стенокардия.
Причины и факторы риска
Микроинфаркт у мужчин развивается в более молодом возрасте, чем у женщин. Это связано с большим количеством причин и факторов риска заболевания у лиц мужского пола. Своевременное выявление и коррекция этих условий снижает вероятность инфаркта.
Непосредственная причина микроинфаркта – закупорка артерии сердца тромбом. Такой сгусток крови формируется на месте поврежденной атеросклеротической бляшки. Ее основа – липопротеины низкой плотности (ЛПНП), или «плохой холестерин».

Условия для формирования атеросклеротической бляшки и ее повреждения:
- повышенное содержание ЛПНП и/или триглицеридов в крови;
- употребление насыщенных жиров, содержащихся в мясе, масле, сыре;
- употребление гидрогенизированных масел, входящих в состав некоторых пищевых продуктов, например, маргарина;
- высокое артериальное давление;
- сахарный диабет;
- избыточный вес;
- курение;
- возраст старше 45 лет (для мужчин);
- случаи заболеваний сердца у родственников мужского пола в возрасте до 55 лет или женщин в возрасте до 65 лет;
- острый стресс или постоянное нервное напряжение;
- отсутствие физической активности.
Воздействие на изменяемые (модифицируемые) факторы риска – основа профилактики микроинфаркта и других проявлений ИБС.
Первая помощь
При появлении признаков, напоминающих симптомы микроинфаркта у мужчин, необходимо выполнить такие действия:
- вызвать «Скорую помощь»;
- придать больному положение полусидя;
- развязать галстук, расстегнуть тесный воротник, пояс;
- открыть окно для доступа свежего воздуха;
- успокоить больного;
- дать разжевать половину таблетки аспирина, а также положить под язык с интервалом в 5 минут 3 таблетки нитроглицерина либо сделать 3 соответствующих ингаляции Нитроспрея.
Дальнейшая терапия
Лечение проводится в кардиологическом стационаре. При микроинфаркте у мужчин используются:
- немедленное выполнение малоинвазивной кардиохирургической процедуры – ангиопластики и стентирования;
- в более редких случаях — шунтирование коронарной артерии.
Медикаментозное лечение включает аспирин, клопидогрел, нитроглицерин, бета-блокаторы, ингибиторы АПФ. Для обезболивания назначаются наркотические анальгетики. При возможности еще в машине «Скорой помощи» начинается введение лекарств, растворяющих тромб.
Профилактика
- Для предупреждения микроинфаркта важно здоровое питание. Следует есть больше цельных зерен, овощей, фруктов и нежирного белка. Рекомендуется отказаться от сахара, насыщенных жиров и гидрогенизированных масел.
- Улучшить состояние сердца и сосудов помогают регулярные физические тренировки. Если у мужчины уже был микроинфаркт, интенсивность занятий ему поможет подобрать кардиолог.
- Необходимо отказаться от активного и пассивного курения.
- Следует контролировать уровень сахара в крови и артериального давления.
Выполнение этих рекомендаций намного снижает вероятность микроинфаркта у мужчин.

- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
Первые признаки геморроя у мужчин и дальнейшие действияПервые признаки микроинсульта у мужчин и дальнейшая симптоматикаПервые признаки и симптомы трихомониаза у мужчинПервые признаки и симптомы гонореи у мужчинПервые симптомы цирроза печени у мужчин и их развитие
Что такое стенокардия
Заболевание как одна из форм ишемии наблюдается практически у половины все пациентов. Это одно из самых часто встречающихся проявлений ИБС. У мужчин болезнь встречается чаще. У людей пожилого возраста частота случаев заболеваний резко увеличивается. Из-за того, что симптомы болезни весьма специфичны, она носит название «грудной жабы». Помимо этого, не всем известно про стенокардию, что это коронарная болезнь сердца.
Этому заболеванию способствует острая недостаточность кровотока коронарных сосудов. Она вызывает неуравновешенность между потребностью мышечных клеток сердца в кислороде и его поступлением. Нарушение пропускания жидкости миокардом вызывает ее ишемию, которая приводит к нарушению процессов окисления. Накапливается чересчур много недоокисленных метаболитов, в частности, молочной кислоты. Происходит нарушение ионного равновесия, снижается выработка АТФ.
Все это в результате приводит к диастолическому, после чего к систолическому нарушению деятельности сердечной мышцы. Наблюдаются электрофизиологические повреждения. Следствием этого становится формирование болевой реакции. Перемены, которые развиваются в сердечной мышце, называются «ишемическим каскадом». Его причиной является нарушение пропускания жидкости и изменение обмена веществ в миокарде. На последней стадии этого процесса развивается стенокардия.
Особенно сильно сердечная мышца чувствует недостаток кислорода во время стрессовой ситуации или физической активности. Вследствие этого приступ стенокардии с серьезными симптомами, требующими неотложной помощи, происходит именно при усиленном функционировании сердца в таких случаях. При инфаркте в сердечной мышце происходят необратимые перемены. Стенокардия отличается тем, что нарушения коронарного кровообращения имеют временный характер. Но если недостаток кислорода в сердечной мышце очень большой, заболевание может вызвать инфаркт миокарда.
Классификация заболевания
В 1979 году Всемирной организацией здравоохранения была принята классификация стенокардии, согласно которой патология делится на следующие виды:
1). Стенокардия напряжения. Характеризуется переходящими приступами болей за грудиной. Вызваны они могут быть повышенной физической активностью или стрессом. К этому состоянию может привести повышенное артериальное давление, тахикардия. Как правило, боль проходит, если больной остается в покое или принимает таблетку нитроглицерина. К этому виду относятся:
– Если признаки стенокардии у женщины или мужчин появились недавно — не более месяца с первого проявления. Течение болезни может быть разным, она может оставаться стабильной или прогрессировать.
– Стабильная. Длится более месяца. То тому, как больной может переносить физические нагрузки, стабильная стенокардия бывает нескольких классов.
- 1-й. Обычная физическая активность не приводит к осложнениям, они вызываются лишь очень сильными физическими нагрузками, которые долго продолжаются.
- 2-й. происходит ограничение привычной физической активности. Приступ заболевания может случиться в результате пешей прогулки по ровной местности на расстояние более полукилометра или подъемом на высоту более двух лестничных пролетов. Спровоцировать приступ может ветер, прохладная погода, стресс в первые часы после пробуждения.
- 3-й. Привычные физические нагрузки сильно ограничены. Приступ может возникнуть после неспешной пешей прогулки на расстояние 200 метров любо подъемом на один этаж.
- 4-й. Заболевание развивается даже при небольшой нагрузке. Это может произойти при ходьбе на сто метров и даже в покойном состоянии, во сне.
– Нестабильная стенокардия, симптомы и лечение которой имеют особенности. Она называется также прогрессирующей. Характеризуется тем, что даже при привычной для больного нагрузке приступы происходят все чаще и продолжительнее. Их тяжесть увеличивается.
2). Спонтанная. Случается вследствие того, что внезапно возникает спазм коронарных артерий. Осложнения происходят лишь в состоянии покоя, чаще всего ночью или ранним утром. Такой вид патологии, при котором происходит повышение сегмента ST, носит название вариантной.
Прогрессирующее заболевание, а, помимо этого, несколько других видов спонтанной и недавно возникшей проблемы носят общее название нестабильная стенокардия.
Признаки болезни
Основные, самые явные симптомы стенокардии у мужчин и женщин — болевые ощущения за грудиной, иногда левее. Боль может носить различный характер — сжимающая, давящая и т.д. Иногда она сравнительно небольшая, ее вполне можно терпеть, порой она бывает довольно сильной. В этом случае больной может даже закричать.
Болевые ощущения распространяются главным образом в левое плечо и руку. Боль может отдаваться под левую лопатку, челюсть. Иногда она ощущается в правой стороне туловища, нижней конечности. Все это объясняется тем, что боль при подобном заболевании распространяется от сердца к седьмому позвонку, а дальше по центробежным нервам к зонам иннервации.
Обычно признаки стенокардии в виде боли появляются при ходьбе, во время физических нагрузок, стрессовых ситуаций. Иногда они возникают ночью, во сне. Продолжительность приступа — от одной до 20 минут. Облегчить приступ можно, приняв нитроглицерин, сев или встав.
При обострении больной испытывает чувство, что ему не хватает воздуха. Он пытается замереть, прижимает к груди ладони. Лицо становится бледным, руки становятся холодными, онемевшими. Сначала происходит учащение пульса, потом он становится реже. Может развиться аритмия, повыситься артериальное давление.
Возможные осложнения
Чересчур затянувшийся приступ заболевания в результате может перейти в инфаркт миокарда. Помимо этого, не такими явным осложнением считается кардиосклероз. На ее фоне развивается хроническая сердечная недостаточность.
Как проводится диагностика
Для того чтобы определить, есть ли у человека стенокардия, его опрашивают, устанавливая таким образом характер болевых ощущений, их локализацию, продолжительность. Принимаются во внимание факторы, позволяющие купировать приступ.
Проводится и лабораторное исследование анализов крови. При этом определяется уровень холестерина, глюкозы, исследуется аспартатаминотрансфераза и аланинаминотрансфераза. Проверяются другие показатели. Особенно большое значение для постановки диагноза имеет оценка кардиальных тропонинов I, Т – маркеров. Они многое могут рассказать о повреждениях сердечной мышцы. Если встречаются миокардиальные белки, это является свидетельством того, что у пациента случился микроинфаркт либо инфаркт миокарда. Это дает возможность предотвратить формирование стенокардии.
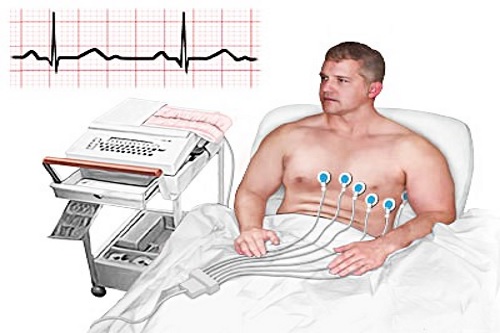
Электрокардиограмма, сделанная на пике приступа заболевания, позволяет определить уменьшение ST-интервала. К тому же это дает возможность установить, есть ли нарушения ритма и проводимости.
С помощью длительной регистрации ЭКГ можно выявить наличие ишемических перемен либо, напротив, их отсутствие при приступе болезни, аритмии, частоте сокращений сердца. Когда частота сердечных сокращений растет, можно заподозрить, что у пациента стенокардия напряжения. Если этот показатель в норме, скорее всего речь идет о спонтанном виде.
Эхокардиограмма позволяет установить наличие ишемических перемен, а также изменений сократимости сердечной мышцы.
Велгоэргометрия дает возможность определить величину наибольшей нагрузки, которую может вынести больной и при этом у него не появится ишемии. Для этой цели используется велотренажер, на котором нагрузка выставляется, пока не будет достигнута субмаксимальная частота сокращений. Одновременно фиксируется ЭКГ. Попытка считается отрицательной, если этот показатель достигается через десять минут при отсутствии признаков ишемии. Положительная — при нагрузке возникает приступ заболевания или смещается ST-сегмента. Размер смещения —миллиметр или более.
Определение стенокардия это или нет, помимо того, проводится с помощью индуцирования ишемии сердечной мышцы. Вся процедура находится под контролем. Это осуществляется функционального либо фармакологического нагрузочного тестирования.
Для того чтобы получить представление о состоянии перфузии миокарда, определить, не ли в ней очаговых изменений, осуществляется сцинтиграфия. Эта процедура, представляющая собой радионуклеидное сканирование, позволяет установить наличие очаговых зон поражения перфузии сердечной мышцы. Для этого производится введение радиоактивного галлия.
Для диагностики месторасположения, степени, распространенности нарушений сердечных артерий, осуществляется коронография. Это дает возможность выбрать оптимальный вариант лечения — терапевтический или хирургический.
Как лечится заболевание
Основные меры, принимаемые при лечении болезни, призваны предупредить или сократить и ослабить приступы. Когда начинается приступ, первая помощь при стенокардии — прием такого препарата, как нитроглицерин. Для этого таблетку средства кладут под язык. Можно использовать 1-процентный спиртовой раствор препарата, капнуть его на кусок сахара и положить в рот до полного рассасывания. Как правило, боль становится меньше через пару минут. Если облегчения не наступило, можно принять нитроглицерин еще раз, минуты через три. Но более трех раз этого делать не рекомендуется, из-за риска резкого падения давления.
Плановая терапия патологии включает в себя использование медикаментозных препаратов. Среди них антиангинальные средства, задача которых — сделать так, чтобы миокарду требовалось меньше кислорода. Врач, помимо этого, назначает прием нитратов пролонгированного действия, в частности, сустака, нитронга. Рекомендуется использование бета- адреноблокаторов, молсидомина, некоторых других препаратов
Если у человека диагностирована стенокардия, лечение предполагает прием антисклеротических средств, антиоксидантов. Необходимо использовать антиагреганты — аспирин. В зависимости от конкретных показаний осуществляется профилактика нарушений ритма. При заболевании высокого функционального класса проводится несколько процедур, среди которых хирургическая реваскуляризация сердечной мышцы, некоторые другие.
Варианты прогнозов
Стенокардия — весьма серьезная хроническая сердечная патология, приводящая к инвалидности. Если у пациента прогрессирующая стенокардия, существует большая вероятность возникновения инфаркта миокарда. Риск летального исхода довольно велик.
Если систематически проводить лечение и выполнять все профилактические мероприятия, течение болезни можно контролировать. Это позволяет сделать прогноз лучше и сохранить трудоспособность, при условии, что нагрузки, как физические, так и эмоциональные будут ограничены.
Профилактические меры
К основным профилактическим мерам этого заболевания относится устранение факторов риска. В их число входит борьба с лишним весом, постоянное наблюдение за артериальным давлением, правильное питание, здоровый образ жизни и т.п.
Если установлено наличие заболевания, профилактика стенокардии включает в себя исключение стрессовых ситуаций, серьезной физической активности. Рекомендуется перед тем, как приступить к нагрузкам, принять таблетку нитроглицерина. Желательно проводить профилактику атеросклероза, лечить сопутствующие недуги, в частности, болезни ЖКТ, сахарный диабет.
Если точно придерживаться всех советов врача, как лечить стенокардию, принимать пролонгированные нитраты, постоянно наблюдаться у специалиста, то ремиссия может быть достаточно долгой.
Чтобы ваше сердце было здоровым, обращайтесь в «Дорожную клиническую больницу» в городе Нижнем Новгороде. Наши врачи позаботятся обо всем.
Причины образования
Кардиосклероз встречается у всех возрастных категорий. Существует множество разнообразных причин появления рубца на сердце:
- ишемическая болезнь сердца (ИБС);
- инфаркт миокарда (ИМ);
- перенесенные операции на сердце;
- миокардиты;
- кардиомиопатия;
- кардиодистрофия;
- тяжелая форма артериальной гипертензии.
Диффузный кардиосклероз может появляться при:
- чрезмерных физических нагрузках и учащенном сердцебиении;
- эндокринных заболеваниях;
- нарушениях обмена и хроническом дефиците витаминов;
- анемиях тяжелой степени;
- интоксикации (алкоголем, токсическими ядами);
- амилоидозе;
- гемосидерозе (накопление железа в тканях).
Рассмотрим более детально причины возникновения фиброзного рубца на сердце в каждом отдельном случае патологического процесса.
- ИБС. Хроническая гипоксия, лежащая в основе этой патологии, является стимулятором пролиферации фибробластов, которые формируют соединительную ткань. Это приводит к тому, что нормальные клетки отмирают, а на их месте разрастается фиброзное пространство.
- Инфаркт миокарда. По своей сути этот процесс является некрозом сердечной мышцы. Пораженные участки отмирают и замещаются нетрудоспособными клетками. Рубец на сердце после инфаркта является самой частой причиной возникновения кардиосклероза.
- Перенесенные операции на сердце. Любые оперативные вмешательства на миокарде неизбежно сопровождаются очаговым кардиосклерозом.
- Миокардиты.
Что такое рубец на сердце после инфаркта
Обусловлены воспалительными изменениями в миокарде аллергической, инфекционной либо криптогенной этиологии. Данные патологии часто приводят к возникновению дилатаций, а те, в свою очередь, — к быстрому истощению сердечной мышцы.
Что представляет собой рубец сердца?
Примерно на 10-11 день после инфаркта миокарда по краю некротического очага формируются первичные грануляции. В последующем на их месте образуется соединительная ткань. Так как процесс замещения фиброзными элементами начинается с периферии, в центре очага некоторое время еще сохраняются некротизированные участки. В подобных локациях наиболее часто формируются аневризмы. Плотная фиброзная ткань появляется в местах дисфункции трофики примерно через 3-4 месяца.
Скорость рубцового процесса напрямую зависит от площади пораженного участка миокарда и интенсивности кровообращения сердца. Кроме того, значение имеет возраст пациента, уровень его систолического давления, наличие сопутствующих заболеваний в анамнезе.
Важно также помнить, что на процесс формирования рубца влияет уровень физической нагрузки. Она противопоказана в период интенсивного образования соединительнотканных тяжей из-за риска развития аневризм, хоть и через несколько недель ЛФК становится неотъемлемой частью реабилитации подобных больных.
Какую угрозу для пациента могут нести изменения?
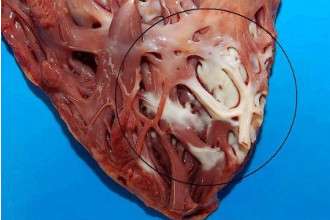 Наиболее частыми и угрожающими для жизни пациентов последствиями кардиосклероза являются:
Наиболее частыми и угрожающими для жизни пациентов последствиями кардиосклероза являются:
- хроническая СН;
- возникновение аневризм;
- блокады и пароксизмальная желудочковая тахикардия.
Фиброзные изменения, согласно статистике, в основном поражают левый желудочек. Этот таргет процесса признан самым опасным из-за чрезвычайно важной роли данного отдела сердечной мышцы в выполнении насосной функции миокарда:
- ЛЖ имеет наибольший объем среди всех камер, в результате чего подвергается огромной нагрузке давлением. Сердечная недостаточность в случае локализации склероза в этом отделе будет усугубляться более быстрыми темпами.
- из ЛЖ кровь попадает в большой круг кровообращения, а затем ко всем тканям организма. Поэтому крайне важен процесс сокращения его в полную силу с целью поддержания высокого давления в аорте во избежание возникновения гипоксии в жизненно важных органах.
Плановый скрининг (обследования) больного
 Собирание анамнестических данных — первый и один из самых важных этапов диагностики кардиосклероза. Полученная информация позволяет предположить причину изменений в сердце. На её генез также будут указывать симптомы, выявленные при физикальном осмотре. Но для окончательного подтверждения диагноза «кардиосклероз» необходимы следующие инструментальные методы диагностики:
Собирание анамнестических данных — первый и один из самых важных этапов диагностики кардиосклероза. Полученная информация позволяет предположить причину изменений в сердце. На её генез также будут указывать симптомы, выявленные при физикальном осмотре. Но для окончательного подтверждения диагноза «кардиосклероз» необходимы следующие инструментальные методы диагностики:
- электрокардиография (ЭКГ);
- УЗИ сердца (ЭХО-КГ).
ЭКГ отличается простотой и доступностью. Данный метод диагностики позволяет выявить наличие фиброзных изменений, а также диагностировать основные и сопутствующие кардиологические заболевания.
В случае течения диффузного варианта кардиосклероза, ЭКГ-признаки специфическими не будут. В таких случаях наблюдается:
- изменение формы желудочковых комплексов;
- отклонение электрической оси сердца (ЭОС) влево;
- снижение вольтажа комплексов QRS во всех отведениях.
Информативности ЭКГ-признаки приобретают при развитии очагового рубцового процесса. Их наличие позволяет диагностировать не только факт, но и локализацию рубца. К подобным критериям относят:
- депрессию сегмента ST;
- изменение направления зубца Т;
- патологический зубец Q (при Q-инфаркте);
ЭХО-КГ позволяет увидеть анатомическое строение сердца. С помощью данного метода можно не только подтвердить наличие кардиосклероза и его локализацию, но и оценить влияние патологического процесса на сократительную способность сердца и комплексные гемодинамические показатели.
Всем пациентам с сердечно-сосудистой патологией, а особенно с наличием склеротических изменений в сердце, нужно постоянно проходить плановые осмотры, а также самостоятельно контролировать состояние своего здоровья и принимать назначенное лечение.
Не стоит страдать самолечением, пить вещества с недоказанной эффективностью по советам непрофессионалов (мумие, настойки и т.д.). Лицам, у которых сердечная патология не выявлена, но установлено наличие близких родственников с отягощенным анамнезом, необходимо раз в год посещать кардиолога и делать ЭКГ.
Излечить рубцовые изменения на сердце невозможно, так как они являются необратимыми. При соблюдении всех рекомендаций врача можно уменьшить нагрузку на миокард и ликвидировать симптомы развивающейся сердечной недостаточности, предотвратив раннюю инвалидность. Важно также помнить, что основным способом профилактики развития кардиосклеротических изменений является здоровый образ жизни с молодого возраста. Сбалансированное питание, регулярные физические нагрузки и своевременное лечение воспалительных процессов помогут сердечной мышце оставаться здоровым на протяжении долгих лет.
Кардиосклероз – патологическое состояние, характеризующееся постепенным замещением нормальной мышечной ткани сердца соединительной тканью, которая в дальнейшем превращается в рубец.
Участки соединительной ткани не способны нести функциональную нагрузку, и ее принимают на себя не поврежденные участки сердца. Развивается их гипертрофия, мышцы утомляются и опять замещаются соединительной тканью. Нарушается кровообращение, развивается сердечная недостаточность.
Причины появления кардиосклероза
Кардиосклероз обычно является вторичным заболеванием, к его развитию приводят миокардиты, ишемическая болезнь сердца, атеросклероз коронарных артерий, кардиодистрофии.
При миокардитном кардиосклерозе рубец формируется на участке, пораженном миокардитом (зональное воспаление миокарда). Миокардит и миокардитный кардиосклероз чаще всего имеют инфекционный характер, но иногда вызываются ревмокардитом, аллергическими реакциями, возрастными изменениями. Миокардитный кардиосклероз проявляется болью в груди, одышкой, слабостью, аритмией и тахикардией.
Атеросклеротический кардиосклероз возникает при закупоривании коронарных сосудов, снабжающих питательными веществами и кислородом другие отделы сердца.
На сердце рубцы – не от несчастной любви
Развивается гипоксия и нарушение обмена веществ, что приводит, в том числе и к кардиосклерозу. Атеросклеротический кардиосклероз является хроническим заболеванием диффузного характера, проявляется стенокардией, аритмией, ишемической болезнью сердца.
Постинфарктный кардиосклероз – самая опасная разновидность заболевания, причиной которого является инфаркт. Из-за нарушенного кровообращения развивается некроз участка миокарда, а омертвевшие ткани замещаются рубцами, что утяжеляет течение заболевания. Постинфарктный кардиосклероз проявляется стенокардией, аритмией, одышкой, сердечной астмой, вследствие которой набухают вены на шее и отекают ноги.
На фоне дистрофических процессов кардиосклероз формируется при:
- высоких физических нагрузках у спортсменов;
- хроническом дефиците и нарушениях обмена витаминов;
- тяжелых и длительных анемиях;
- нарушении обмена железа и накоплении его в тканях;
- сахарном диабете, ожирении, заболеваниях щитовидной железы;
- алкоголизме, токсических поражениях; амилоидозе.
Лечение кардиосклероза
К сожалению, соединительную ткань нельзя трансформировать обратно в мышечную. Лечение направляют на поддержание оставшейся части миокарда в нормальном состоянии и предотвращение разрастания соединительной ткани.
Необходимо лечение первичных нарушений, которые привели к рубцеванию тканей сердца, а также нормализация сердечного ритма и улучшение процессов обмена в миокарде.
Важно соблюдать ограничения в диете: снизить потребление сахара, соли, холестерин содержащих продуктов. Диета должна быть низко углеводной.
При перенапряжении сердечной мышцы нужно снизить физические нагрузки.
При образовании аневризмы показано срочное оперативное вмешательство.
Кардиосклероз – тяжелое заболевание, но при адекватном лечении его прогноз, как правило, благоприятный.
Инфаркт миокарда (ИМ) – один из самых тяжелых вариантов течения ишемической болезни сердца (ИБС). Причина этого заболевания – накопление атеросклеротических бляшек в коронарных сосудах и, как следствие, закупорка артерий и резкое прекращение кровоснабжения миокарда. Приблизительно 7,5 миллиона человек в мире ежегодно умирают от ИБС, в том числе и от инфаркта.
Можно ли лечить инфаркт в домашних условиях?
Так уж сложилось, что пациенты часто не обращаются за помощью в больницу, а предпочитают домашнюю терапию. Но лечить инфаркт миокарда в таких условиях категорически запрещено. При появлении жгучей боли в груди, отдающей в лопатку, руку, нижнюю челюсть, нарастающей одышке и резкой слабости, необходимо немедленно обратиться к врачу, поскольку несвоевременное лечение приводит к летальному исходу.
В течении инфаркта выделяют несколько периодов, и каждый из них требует особых методов лечения:
- Острый период (до двух недель). В это время высокая вероятность появления осложнений (миокардит, сердечная недостаточность, разрыв сердца) и летального исхода, происходит замена некротических тканей на грануляционную. Потому весь этап пациент лежит в реанимации и только после стабилизации работы органа переводится в кардиологическое отделение.
- Подострый период (до месяца). Происходит постепенное замещение пораженной мышечной ткани на соединительную. К медикаментозной терапии добавляют лечебную физкультуру. По окончании этой стадии пациента выписывают, и он продолжает курс лечения после инфаркта в домашних условиях.
- Период рубцевания (до шести месяцев). Заживление очага воспаления.
Диагностика при инфаркте миокарда: клинические и ЭКГ признаки, фото с расшифровкой
Рекомендовано санаторно-курортное лечение для завершения полноценной реабилитации.
Длительность каждого этапа варьируется в зависимости от обширности процесса. Применение средств народной медицины во время вышеупомянутых периодов недопустимо, поскольку пациент требует неотложной тромболитической терапии, экстренного чрескожного вмешательства и медикаментозной поддержки. В ином случае больной рискует умереть!
Когда используют нетрадиционные методы?
В остром периоде о лечении инфаркта народными средствами не может быть и речи. Больному при отсутствии противопоказаний проводят тромболизис (растворение тромба) или коронарное вмешательство. В схему лечения также включают противоотечную терапию, нормализацию и поддержку уровней артериального давления и холестерина, показателей свертываемости крови.
Активно применяют народные методы лечения уже по окончании выписки из стационара. Они прекрасно дополнят медикаментозною терапию, ускорят восстановление организма, стабилизируют работу сердечно-сосудистой системы.
Лечение народными средствами после перенесенного инфаркта
Выписавшись из стационара, пациента ждет долгий период восстановления. Продолжают прием медикаментов, некоторые из них принимают годами. Постепенно увеличивают физическую активность за счет упражнений лечебной физкультуры, недлительных прогулок. После любых нагрузок больной контролирует частоту пульса и уровень артериального давления. Кроме этого, большое внимание уделяют диете: уменьшению калорийности еды, ограничению потребления соли до 5 г в день и воды до 1,5 л, отказу от жирных и мучных продуктов, полуфабрикатов.
У народной медицины в арсенале огромное количество рецептов из натуральных компонентов, которые дополняют терапию традиционными фармпрепаратами. Если работа сердца стабилизировалась и этап ранних осложнений миновал, пациент после инфаркта приступает к лечению в домашних условиях.
Для успешного улучшения коронарного кровотока применяют такие советы народной медицины:
- Чеснок. Понижает уровень холестерина, предотвращает образование атеросклеротических бляшек. Рецепт: растереть в пюре головку чеснока и залить 200 мл подсолнечного масла, через сутки добавить сок лимона, настаивать неделю, пить по ч. л. 3 р./день до еды. Длительность курса – 3 месяца.
- Для улучшения работы миокарда, профилактики аритмии, необходимо достаточное количество калия и магния. Сухофрукты богаты этими микроэлементами. Особенно полезна смесь кураги и грецких орехов, заправленная гречишным медом: дневную порцию в 200 г употребляют за 3 приема.
- Пустырник успокаивает нервную систему, понижает артериальное давление, улучшает работу сердца. Готовят настой: ч. л. сушенного сырья измельчают и заливают стаканом кипятка, настаивают 20 минут, принимают по полстакана 4 раза в день.
- Золототысячник с мочегонным, антиоксидантным и тонизирующим действием. Рецепт: ст. л. измельченной травы залить 0,5 л кипятка, настаивать час. Пить по 0,4 стакана 4 раза в сутки до еды.
- Пастернак устраняет спазм сосудов, снижает кровяное давление. Чайную ложку измельченных семян заливают стаканом кипятка, настаивают час, затем принимают по столовой ложке четыре раза в день.
- Пророщенные зерна пшеницы богаты витаминами группы В, калием, магнием, клетчаткой, укрепляют сердце, нормализуют работу всего организма. Употребляют сырыми, как добавку к салату, основным блюдам, или перемалывают, делая каши.
Инфаркт миокарда – серьезное, тяжелое заболевание, требующее длительной реабилитации, которая зачастую заставляет полностью изменить способ жизни и рацион питания. Врач-кардиолог контролирует лечение и назначает нужные препараты. Пациент добавляет к основной терапии народные средства, обязательно предварительно проконсультировавшись с доктором.
Инфаркт миокарда — это клиническая форма ишемической болезни сердца, возникающая при недостаточном кровоснабжении сердечной мышцы (миокарда) и протекающая с развитием гибели клеток миокарда и формирование участка некроза (омертвения) миокарда. Частота инфарктов растет с возрастом. У людей старше 50 лет инфаркт развивается в 5 раз чаще, чем в более молодом возрасте. Также наблюдается чаще у мужчин, чем у женщин. В основном встречается инфаркт левого желудочка, т.к. на него падает самая большая нагрузка, инфаркты правой половины сердца достаточно редки.
Выделяют несколько типов инфаркта миокарда:
1. Развившийся без видимых причин (спонтанно), в результате первичного нарушения коронарного кровотока, обусловленного образованием эрозии, разрыва, трещины атеросклеротической бляшки.
2. Развившийся вследствие нехватки притока кислорода к сердечной мышце.
Опасен ли рубец на сердце, что это такое, и как это лечить?
3. Внезапно возникшая смерть, включая остановку сердца, Такой тип ставится до появления возможности забора образцов крови или раньше, чем отмечается повышение уровня биохимических маркеров некроза в крови.
4а. Инфаркт миокарда, связанный с процедурой ЧКВ (чрескожное коронарное вмешательство).
4б. Связанный с тромбозом коронарного стента.
5. Инфаркт миокарда, связанный с операцией коронарного шунтирования (КШ).
К факторам риска возникновения инфаркта миокарда можно отнести: повышенная повышение уровня липопротеидов низкой плотности (ЛПНП), высокий уровень триглицеридов в крови, артериальная гипертензия, курение, малоподвижный образ жизни, ожирение, сахарный диабет, ранее перенесенный инфаркт миокарда.
Первые признаки, предшествующие инфаркту миокарда.
Более чем у половины людей с инфарктом миокарда за несколько дней или даже недель могут появиться первые его признаки. Однако, в большинстве случаев на них никто не обращает внимание. Больные редко обращаются за медицинской помощью. Примерно 30% больных все же приходят к врачу с жалобами, но и они во многих случаях интерпретируются неправильно.
Как правило, к первым признакам относится боль или дискомфорт в левой половине грудной клетки, боль отдает в левую половину шеи, нижнюю челюсть, левую руку. Возможна локализация болей или дискомфорта в верхней половине живота. Болевой синдром может быть связан с физической нагрузкой, приемом пищи, эмоциональным напряжением, но достаточно часто боли могут возникать спонтанно, без четкой связи с провоцирующим фактором. Продолжительность болевого синдрома от 5 до 20 минут и более. Боли купируются или снижается их интенсивность при приеме нитроглицерина.
В случае, если ранее были симптомы стенокардии напряжения, то есть, характерные боли появлялись при физической нагрузке, купировались приемом нитроглицерина, перед инфарктом миокарда заболевание меняет свое течение на более агрессивное. Боль носит более интенсивный характер, приступы становятся продолжительнее (более 10-15 минут), область иррадиации боли может расширяться, приступы могут возникать при гораздо меньшей физической нагрузке, чем раньше. К стенокардии напряжения может присоединяться стенокардия покоя, приступы боли, жжения в груди могут появляться в покое и в ночное время. Может появиться повышенная утомляемость, слабость, вялость, потливость, головокружение, возможно появление одышки. Это состояние называется нестабильной стенокардией. Нестабильная стенокардия требует экстренной госпитализации в кардиологическое отделение.
При своевременном обращении к врачу можно предупредить развитие инфаркта миокарда.
Можно ли предугадать наступление инфаркта миокарда
Наступление инфаркта можно предугадать, если причиной его является постепенное сужение просвета сосудов, питающих сердце, или появляется, так называемая «нестабильная бляшка», что характерно при атеросклеротических поражениях сосудов. Если же причиной становится полная окклюзия тромбом, то предугадать наступление инфаркта невозможно, т.к. кровь мгновенно перестает поступать к сердечной мышце и формируется некроз миокарда. Как отмечено выше, появляется или изменяется характер болей, они возникают при нагрузке или в покое, после приема пищи или при эмоциональном напряжении, сопровождаются общей слабостью, чувством «страха», головокружением, возможны нарушения ритма сердца. Возможно появление одышки, как эквивалента болевого синдрома. Достаточно часто инфаркт миокарда развивается без каких – либо предвестников, спонтанно.
Какие процессы происходят в организме при инфаркте
Инфаркт миокарда возникает при резком снижении кровотока к сердечной мышце. Как правило, это возникает вследствие полной или частичной окклюзии (закупорки) тромбом коронарной артерии. Тромб может возникать на месте разрыва так называемой нестабильной атеросклеротической бляшки, богатой воспалительными элементами. Обычно у больных их несколько. Также причиной тромба может быть дефект (эрозия) стенки коронарной артерии. В этих случаях нарушается правильный кровоток. В области дефекта или бляшки кровь застаивается, что приводит к формированию тромбов, которые со временем закрывают просвет сосуда или происходит отрыв тромба и полная окклюзия. В большинстве случаев окклюзия возникает в месте стеноза (сужение) коронарной артерии. В свою очередь сам тромб может быть источником более мелких тромбов (эмболов), которые попадают в дистальные отделы и обтурируют микрососуды миокарда, вызывая микроинфаркты (мелкие очаги некроза). Мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной артерии.
Коронарные артерии питают всю сердечную мышцу, и в результате закупорки доступ кислорода прекращается в ту область сердечной мышцы, за которую отвечает эта артерия. В результате формируется очаг некроза в данной области, что приводит к нарушению функции пораженного участка миокарда. При небольшой площади поражения нарушается правильный ход нервных импульсов в сердце, что приводит к появлению разнообразных нарушений ритма. При обширной зоне поражения нарушается сократительная способность, при которой сердце больше не может справляться с нагрузкой, что приводит к развитию острой сердечной недостаточности, жизнеугрожающим нарушениям ритма.
При некрозе миокарда содержимое погибшей клетки поступает в общий кро-воток и может быть определено в пробах крови. Появляются маркеры некроза миокарда, такие как тропонин I и T, креатинфосфокиназа МВ фракция, миоглобин.
Выделяют стадии инфаркта миокарда:
1. Предынфарктный период.
2. Острейшая стадия. Длится первые 5-6 часов от начала появления признаков инфаркта. На этой стадии происходит прекращение поступления кислорода к сердечной мышце.
3. Острая стадия. Характеризуется наличием участков некроза. Длится до 14 дней и в зависимости от площади поражения зависит появление осложнений.
4. Подострая стадия. Начинается с 14 дня и до 30 дней. В этот промежуток погибшие клетки миокарда замещаются на рубцовую ткань, остальные участки, которые пострадали меньше, восстанавливают свою работу.
5. Рубцовая стадия. Начинается с конца первого месяца, характеризуется формированием рубца. Эта часть сердца не участвует в работе и по ней не проводится нервный импульс. Вследствие часть нагрузки на себя берут другие отделы сердца, а нервный импульс меняет свой нормальный ход, поэтому частым осложнением являются аритмии.
6. Постинфарктный период. На месте рубца развивается плотная соединительная ткань.
Первые признаки непосредственно инфаркта миокарда
Различают типичную и атипичные формы инфаркта миокарда.
Обычный, классический вариант течения инфаркта миокарда характеризуется болевым приступом, который очень похож на приступ при стенокардии. Боли носят жгучий, сжимающий, давящий характер. Появляется дискомфорт, чувство сжатия или давления за грудиной. Боли могут иррадиировать в левую руку, левую лопатку, левое плече, челюсть. Появляется чувство страха смерти, беспокойство, повышенное потоотделение. Но характерным отличием от других болей в сердце является то, что боли носят интенсивный характер, более продолжительные по времени. Прием нитроглицерина не снижает болевые ощущения. В некоторых случаях даже прием наркотических анальгетиков также не помогает. Иногда пациенты жалуются только на ноющую или тянущую боль в левом плече или левой лопатке.
На ЭКГ характерно появление признаков ишемии миокарда различной локализации, возможна тахикардия, нарушения ритма.
Атипичные формы инфаркта миокарда:
• Астамитический вариант. Чаще развивается при повторном инфаркте миокарда, встречается у пожилых пациентов. Болевой приступ выражен слабо или может отсутствовать вовсе. Единственным признаком инфаркта может быть выраженная одышка, вплоть до удушья.
• Абдоминальный вариант. Характерны боли в верхней части живота, напряжение передней брюшной стенки, могут появится тошнота и рвота. Поэтому при подозрении на картину «острого живота» необходимо выполнить ЭКГ для исключения инфаркта миокарда.
• Аритмический вариант. Болевой приступ также может быть незначительный или даже отсутствовать. Инфаркт проявляется разнообразными нарушениями ритма.
• Цереброваскулярный вариант. Встречается в основном у пожилых и клинически проявляется в виде нарушения мозгового кровообращения. На первый план выходят головокружение, обморок, тошнота, рвота.
• Малосимптомная или безболевая форма. Наблюдается достаточно часто. Связано это с тем, что больные не обращают внимания на не сильно выраженные симптомы и не обращаются за помощью. Такой вариант начала инфаркта миокарда чаще наблюдается у больных сахарным диабетом, у женщин, у лиц пожилого возраста, после перенесенного нарушения мозгового кровообращения.
Первая помощь при признаках инфаркта
• Прекратить физическую нагрузку, попытаться успокоить больного;
• усадить или уложить больного;
• обеспечить доступ свежего воздуха, ослабить пуговицы, ремни, воротник;
• вызвать скорую медицинскую помощь;
• измерить артериальное давление. При систолическом давлении выше 100 мм.рт.ст дать 1 таблетку нитроглицерина под язык или сделать 1 ингаляцию под язык, в случае улучшения состояния больного повторить прием нитроглицерина через 10 минут, затем каждые 10 минут до приезда скорой помощи; при сильно пониженном давлении нитроглицерин принимать нельзя;
• быть готовым к началу реанимационных мероприятий до прибытия скорой медицинской помощи: непрямой массаж сердца, искусственная вентиляция легких.
Можно ли остановить развитие инфаркта
Если Вы отметили появление характерных симптомов и сразу же обратились за медицинской помощью, можно предотвратить развитие некроза миокарда, следовательно возможных тяжелейших осложнений и летального исхода.
В случае своевременной ранней диагностики инфаркта миокарда выполняется тромболитическая терапия или ЧКВ, что определяется клинической ситуацией, характером изменений на ЭКГ.
Летальный исход при инфаркте миокарда примерно 25-35%, чаще на догоспитальном этапе или в первые часы в стационаре.
Прогноз у людей после инфаркта миокарда во многом зависит от времени восстановления кровотока в артерии. Восстановление перфузии в течение первых 1-2 часов — наиболее благоприятный прогностический признак. Если устранить причину впервые 4-6 часов, то зона поражения миокарда будет небольшой и вероятность осложнений будет также невелика. Более длительные сроки восстановления кровотока могут впоследствии к таким осложнениям как нарушение ритма и проводимости, развитию сердечной недостаточности, недостаточности митрального клапана, тромбоэмболических осложнений, дисфункции папиллярных мышц, разрывов сердца, формирования аневризмы, развитие перикардита.
Врач Чугунцева М.А.