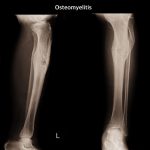
Остеомиелит представляет собой гнойно-воспалительный процесс, затрагивающий надкостницу, компактное и губчатое вещество, костный мозг – т. е. все элементы кости. Возникновение данного заболевания связано с проникновением в костную ткань инфекции, которая попадает туда с током крови (гематогенно) или извне вследствие разного рода травм. Заболеваемость значительно повышается в военные годы, когда нередки случаи огнестрельных ранений, однако и в мирное время доктора сталкиваются с ним неоднократно.
Причины и эпидемиология
Остеомиелит всегда обусловлен попаданием в рану инфекции. 80 % случаев заболевания вызваны стафилококком, реже его причиной становятся стрепто- и гонококки, а также кишечная палочка. Как уже было сказано, инфекционный агент попадает в рану гематогенным путем (с током крови распространяется из очагов инфекции иной локализации в кость) или же извне вследствие травмы. Если говорить более конкретно, то причинами остеомиелита могут быть:
- острые заболевания, вызванные стафилло-, стрепто- или гонококком (например, пневмония);
- очаги хронической инфекции (синуситы, тонзиллиты, кариес, фурункулез, трофические язвы и др.);
- снижение иммунного статуса организма;
- гиповитаминозы;
- резкие перепады температуры воздуха;
- работа в экстремально теплых или холодных условиях, запыленных и загазованных помещениях;
- оперативные вмешательства на костях при их переломах.
Механизм развития заболевания
- Инфекционный агент попадает в организм извне (при острых заболеваниях) или находится в нем, не вызывая яркой симптоматики (при хронических инфекциях).
- На фоне снижения иммунитета бактерия попадает в кровь (это явление носит название бактериемия) и мигрирует по организму с кровотоком.
- На каком-то этапе бактерии оседают на кости, обычно в области так называемой шейки кости, или метафиза. Что интересно, оседание микроорганизма в области кости совсем не гарантирует развитие заболевания: оно может не развиться совсем или проявиться через несколько дней или месяцев.
- В месте внедрения возбудителя образуется гнойничок, который постепенно распространяется в среднюю часть кости – диафиз.
- Вследствие воспаления в костных сосудах образуются тромбы и, как результат, происходит некроз костного мозга.
- По Гаверсовым каналам гной распространяется наружу – под надкостницу, которая постепенно отслаивается, – образуется поднадкостничный гнойник.
- Кость некротизируется, токсические продукты обмена попадают в кровь, вызывая интоксикацию.
- Гной внутри костномозгового канала вызывает повышение в нем давления, что проявляется выраженным болевым синдромом в месте воспаления.
- При отсутствии адекватного лечения гной постепенно накапливается и, расплавляя периост (надкостницу), прорывается в мягкие ткани – формируется межмышечная флегмона. В этот момент боли становятся менее интенсивными.
- В последующем гной, расплавляя мышцы, затем кожу, выходит наружу, и болезнь приобретает характер вторично-хронической. В среднем, период от начала заболевания до момента хронизации процесса составляет 3–12 недель.
Классификация
По способу проникновения возбудителя в кость различают:
- гематогенный остеомиелит – с током крови;
- посттравматический остеомиелит:
- послеоперационный;
- огнестрельный;
- собственно посттравматический (вследствие переломов).
По характеру течения остеомиелит также различается.
- Острый:
- токсическая форма;
- септикопиемическая форма;
- местная форма.
- Хронический:
- как исход острого, т. е. вторично-хронический;
- первично-хронический (имеет 3 формы: абсцесс Броди, альбуминозный остеомиелит Оллье, склерозирующий остеомиелит Гарре).
Клиническая картина остеомиелита
Общими симптомами всех форм остеомиелита являются:
- выраженная общая слабость;
- потливость;
- лихорадка;
- распирающая боль в области очага инфекции;
- местные изменения на коже (она горячая на ощупь, гиперемирована, имеется легкая припухлость, которая постепенно увеличивается; в случае формирования абсцесса – область его резко болезненна при пальпации; на последних стадиях болезни формируется свищ с гнойным отделяемым);
- мышечная контрактура в близлежащих суставах.
Помимо общих черт заболевания каждая клиническая форма остеомиелита имеет свои особенности течения, которые представлены ниже.
Острый гематогенный остеомиелит
Наиболее частая форма заболевания в мирное время. Подавляющее число заболевших составляют дети. Поражаются преимущественно длинные трубчатые кости – до 85 %: бедренная (до 40 % случаев), большеберцовая (до 32 %) и плечевая (до 10 %).
Острый огнестрельный остеомиелит
Особенностью данной формы болезни является то, что изолированный первичный очаг в костном мозге не образуется, а воспаление сразу распространяется на всю толщу кости. Глубокая открытая инфицированная рана способствует попаданию гноеродной флоры в костные отломки.
Хронический вторичный остеомиелит
Развивается при отсутствии адекватного лечения острого процесса (как гематогенного, так и посттравматического) через 3–12 недель с момента его начала. Диагностируется при наличии следующих признаков:
- имеется гнойный свищ;
- имеются костные секвестры (полости);
- процесс непрерывно рецидивирует.
В случае перехода воспалительного процесса из острого в хронический самочувствие больного значительно улучшается, боль становится менее выраженной. В области очага инфекции формируются свищи, из которых выделяется гной. Время от времени свищи закрываются, потом процесс повторяется заново. Рецидив хронического остеомиелита клинически напоминает дебют острой формы заболевания, однако явления интоксикации и болевой синдром выражены не столь ярко.
Первично-хронические формы остеомиелита
- Абсцесс Броди. Представляет собой ограниченный участок некроза губчатого вещества кости. Диагностируется рентгенологически – абсцесс в толще костной ткани.
- Альбуминозный остеомиелит Оллье. В очаге инфекции накапливается белковая жидкость. Симптоматика болезни выражена слабо, секвестрация – редко и медленно.
- Склерозирующий остеомиелит Гарре. Клинически – вялое течение. Межмышечная флегмона и свищи не формируются. На рентгенограмме – участки склероза и очаги деструкции костной ткани.
Осложнения остеомиелита
Осложнениями острого остеомиелита являются:
- сепсис;
- распространение флегмоны на близлежащие ткани.
Нередки случаи осложнений хронического остеомиелита, основными из которых являются:
- формирование анкилозов суставов;
- деформации пораженных костей;
- малигнизация (перерождение тканей в раковые) стенок ходов свищей;
- образование дефектов кости, ложных суставов, патологических переломов;
- амилоидоз внутренних органов (сердца, печени, почек) – при длительном течении болезни.
Диагностика
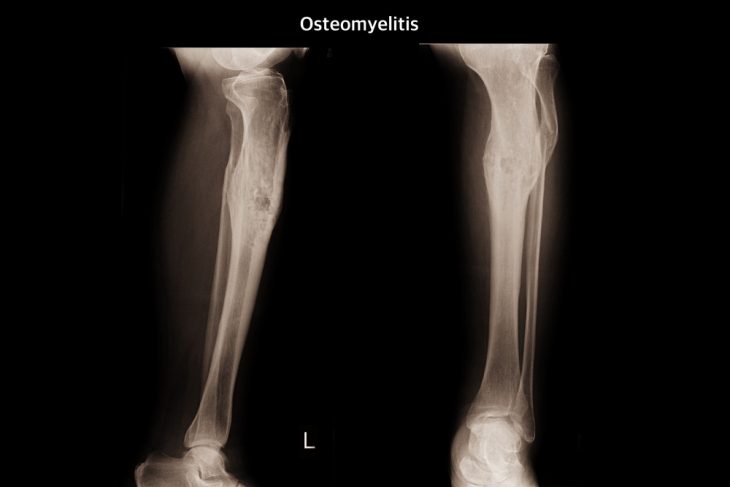
На основании жалоб пациента, а также данных анамнеза заболевания (предшествующая травма) и жизни (очаги хронической инфекции, тяжелые заболевания, свидетельствующие о сниженном иммунном статусе), данных объективного обследования (визуальные изменения в области очага инфекции, болезненность при пальпации пораженной области) врач-хирург или травматолог заподозрит остеомиелит и назначит дополнительные методы обследования, подтверждающие данный диагноз.
- Общий анализ крови: признаки бактериального воспаления (лейкоцитоз – увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, рост СОЭ).
- Рентгенография пораженного участка кости. Изменения на рентгенограмме появляются через 2 недели после начала процесса.
- Фистулография с рентгеноконтрастным веществом – при наличии свищей.
- Радиотермометрия, термография.
- УЗИ.
- Радиоизотопное сканирование.
- Пункция костномозгового канала с биопсией костного мозга.
Лечение остеомиелита
Лечение данного заболевания проводится исключительно специалистом в условиях стационара.
В случае выраженной интоксикации больному рекомендован строгий постельный режим с иммобилизацией пораженной области.
Пища в рационе больного должна быть легкоусвояемой, богатой витаминами и микроэлементами. Для уменьшения симптомов интоксикации рекомендуется обильное питье.
Первоочередным лечебным мероприятием является санация пораженного участка с проведение последующей местной и системной антибиотикотерапии. На начальных этапах, чтобы не дожидаться результатов посева гнойных масс, назначаются антибиотики широкого спектра действия (цефалоспорины – Цефикс, Цефтриаксон, Зиннат; остеотропные антибиотики – Клиндамицин, Линкомицин). Когда известны результаты посева, антибиотик меняют согласно чувствительности к нему микроорганизмов.
Немаловажную роль играет детоксикационная терапия. Больному вводят следующие растворы: коллоиды (Полиглюкин, Реополиглюкин) и кристаллоиды (физраствор); собственно детоксикационные средства (Неокомпенсан, Гемодез, Неогемодез); в тяжелых случаях применяются плазмаферез, гемосорбция, ультрафиолетовое или лазерное облучение крови.
Назначаются и корректоры иммунитета: Тималин, интерлейкины, гамма-глобулин, гипериммунная плазма, Левамизол, Нуклеинат натрия.
Параллельно проводится терапия, направленная на устранение неприятных больному симптомов:
- обезболивающие, противовоспалительные, жаропонижающие средства – препараты ибупрофена, парацетамола, нимесулида, ацетилсалициловой кислоты;
- корректоры сердечной недостаточности – сердечные гликозиды, ингибиторы АПФ, диуретики;
- корректоры водно-солевого баланса и кислотно-щелочного равновесия (гидрокарбонат натрия, Трисоль, Дисоль, Ацесоль).
В случае если консервативное лечение остеомиелита не оказывает должного эффекта в течение нескольких суток, прибегают к лечению оперативному: производят трепанацию кости, ее ревизию (удаление гноя), дренирование с последующим регулярным промыванием растворами антисептиков. К радикальным операциям относятся секвестрнекрэктомия и резекция кости. После тщательного удаления из кости гнойного очага возможно восстановление длины и формы кости с помощью аппарата Илизарова.
Прямыми показаниями к операции являются:
- повторные рецидивы остеомиелита;
- незаживающие свищи;
- наличие секвестров (полостей) в кости;
- межмышечные флегмоны;
- абсцесс Броди.
Прогноз острого остеомиелита определяется формой заболевания, возрастом и общим состоянием здоровья больного, своевременностью диагностики и адекватностью назначенного лечения.
Прогноз хронического остеомиелита также зависит от возраста и состояния здоровья больного, кроме того, имеет значение тяжесть поражения и радикальность оперативного лечения заболевания.
Прогноз застарелых форм остеомиелита неблагоприятный, поскольку разрушенные, дистрофически измененные ткани восстановлению не подлежат. Однако применение аппарата Илизарова помогает восстановить длину и функцию конечности.
К какому врачу обратиться
Лечением остеомиелита занимается ортопед-травматолог. Однако иногда пациенты сначала попадают на прием к хирургу или терапевту с жалобами на боль в конечности и повышение температуры. При появлении подобных признаков у ребенка нужно как можно скорее обратиться к хирургу или педиатру.
Рейтинг:



(голосов — 6, среднее: 3,00 из 5)
![]()
Загрузка…
Симптомы остеомиелита
Заподозрить наличие заболевания на ранних сроках его развития практически не представляется возможным. Характерными симптомами остеомиелита являются:
- Учащение пульса (от 90 ударов в 1 минуту);
- Повышение температуры тела (часто до 40 градусов);
- Возникновение боли в мягких тканях, окружающих воспаленную кость, их покраснение и отекание;
При экзогенном остеомиелите также наблюдается:
- Появление гноя в месте имеющейся раны;
- Покраснение, отек, уплотнение и болезненность окружающих рану тканей;
Наиболее часто воспалению подвергаются кости нижних и верхних конечностей, реже – ребра, позвоночник, кисти рук и кости стоп. Остеомиелит необходимо диагностировать от флегмоны (распространение гноя в мягких тканях), абсцесса (ограниченное скопление гноя в мягких тканях), посттравматической гематомы (скопление крови в одном ограниченном месте).
При хроническом остеомиелите наблюдается образование свищей в месте пораженной заболеванием кости. Такие свищи представляют собой специфические ходы небольшого диаметра, соединяющие очаг воспаления с поверхностью кожи.
Лечение остеомиелита
Лечение заболевания полностью зависит от этимологии его происхождения. Экзогенный остеомиелит обычно развивается на протяжении двух недель после занесения инфекции в рану. Потому крайне важно поддержание стерильности при проведении операций, обработка открытых ран при ранениях и переломах. Все используемые при этом инструменты и материалы следует обрабатывать специальным раствором, оказывающим губительное воздействие на вызывающие заболевание микроорганизмы. Даже незначительные кожные царапины подлежат тщательному промыванию мыльным раствором и обработке антисептическим средством. Лечением остеомиелита, развившегося на фоне получения травмы или проведения операции, занимается врач-травматолог. В случае гематогенного остеомиелита следует обращаться непосредственно к хирургу.
Диагностика гематогенного остеомиелита предполагает сдачу анализа крови и мочи. Иногда требуется дополнительный анализ крови для установления уровня сахара в крови пациента. Также рекомендуется сдать кровь для проведения анализа на белок, активно реагирующий на наличие воспаления в организме человека. Если в месте поражения кости имеется открытая рана либо свищ, из них берется посев. Его исследование позволяет определить основного возбудителя заболевания, что значительно упрощает процесс лечения. В качестве дополнения к диагностике проводится рентген пораженного воспалением участка кости. К современным методам диагностирования остеомиелита относятся: магнитно-резонансная томография, УЗИ мягких тканей, окружающих воспаленную кость.
Лечение остеомиелита предполагает комплексное проведение консервативных и радикальных мероприятий. Основу консервативного лечения составляет введение в организм больного широкого спектра действия. Часто назначается сочетание двух-трех препаратов. Курс лечения длится не менее одного месяца. Больному в период приема антибиотиков показана дезинтоксикационная терапия, подразумевающая введение в кровь специальных солевых растворов (внутривенно) и лазерное очищение крови от токсических веществ. В индивидуальных случаях назначается прием повышающих иммунитет препаратов, а также пробиотиков – для восстановления подавленной антибиотиками микрофлоры кишечника. Местное лечение при наличии открытой раны подразумевает ее ежедневную обработку антисептическими мазями (левомеколь), обеспечивающими скорейшую регенерацию тканей.
К радикальным методам лечения остеомиелита относится вскрытие очага воспаления с последующим его очищением от гноя и участков отмершей ткани. При необходимости проводится восстановительная операция (пломбирование костей, пересадка ткани). Такая необходимость возникает в результате удаления обширного очага воспаления. Соблюдение диеты после проведения операционного вмешательства не требуется. В случае заболевания сахарным диабетом необходим контроль уровня сахара в крови. Его повышение может привести к рецидиву воспаления.
Остеомиелит – серьезное заболевание, имеющее массу опасных для жизни человека осложнений. На его фоне нередко возможно развитие осложнений общего и местного характера. Так, при неправильном лечении в месте воспаления кости может возникнуть: абсцесс, флегмона тканей, самопроизвольный перелом кости, гнойный артрит. Появление гнойного артрита ведет в свою очередь к нарушению подвижности суставов, расположенных вблизи очага воспаления. На фоне остеомиелита может развиться: малокровие, сепсис, злокачественная опухоль, амилоидоз (нарушение обмена белков и углеводов в организме). Не следует заниматься самолечением. Наличие гноя в полости кости требует обязательного вмешательства хирурга. Без него прием самых сильных антибиотиков не принесет желаемого результата.
Остеомиелит представляет собой гнойно-воспалительный процесс, затрагивающий надкостницу, компактное и губчатое вещество, костный мозг – т. е. все элементы кости. Возникновение данного заболевания связано с проникновением в костную ткань инфекции, которая попадает туда с током крови (гематогенно) или извне вследствие разного рода травм. Заболеваемость значительно повышается в военные годы, когда нередки случаи огнестрельных ранений, однако и в мирное время доктора сталкиваются с ним неоднократно.
Причины и эпидемиология
При остеомиелите инфекционный процесс, вызванный бактериями, локализуется непосредственно в толще кости.
Остеомиелит всегда обусловлен попаданием в рану инфекции. 80 % случаев заболевания вызваны стафилококком, реже его причиной становятся стрепто- и гонококки, а также кишечная палочка. Как уже было сказано, инфекционный агент попадает в рану гематогенным путем (с током крови распространяется из очагов инфекции иной локализации в кость) или же извне вследствие травмы. Если говорить более конкретно, то причинами остеомиелита могут быть:
- острые заболевания, вызванные стафилло-, стрепто- или гонококком (например, );
- очаги хронической инфекции (синуситы, тонзиллиты, кариес, трофические язвы и др.);
- снижение иммунного статуса организма;
- резкие перепады температуры воздуха;
- работа в экстремально теплых или холодных условиях, запыленных и загазованных помещениях;
- оперативные вмешательства на костях при их переломах.
Механизм развития заболевания
- Инфекционный агент попадает в организм извне (при острых заболеваниях) или находится в нем, не вызывая яркой симптоматики (при хронических инфекциях).
- На фоне снижения иммунитета бактерия попадает в кровь (это явление носит название бактериемия) и мигрирует по организму с кровотоком.
- На каком-то этапе бактерии оседают на кости, обычно в области так называемой шейки кости, или метафиза. Что интересно, оседание микроорганизма в области кости совсем не гарантирует развитие заболевания: оно может не развиться совсем или проявиться через несколько дней или месяцев.
- В месте внедрения возбудителя образуется гнойничок, который постепенно распространяется в среднюю часть кости – диафиз.
- Вследствие воспаления в костных сосудах образуются тромбы и, как результат, происходит некроз костного мозга.
- По Гаверсовым каналам гной распространяется наружу – под надкостницу, которая постепенно отслаивается, – образуется поднадкостничный гнойник.
- Кость некротизируется, токсические продукты обмена попадают в кровь, вызывая интоксикацию.
- Гной внутри костномозгового канала вызывает повышение в нем давления, что проявляется выраженным болевым синдромом в месте воспаления.
- При отсутствии адекватного лечения гной постепенно накапливается и, расплавляя периост (надкостницу), прорывается в мягкие ткани – формируется межмышечная флегмона. В этот момент боли становятся менее интенсивными.
- В последующем гной, расплавляя мышцы, затем кожу, выходит наружу, и болезнь приобретает характер вторично-хронической. В среднем, период от начала заболевания до момента хронизации процесса составляет 3–12 недель.
Классификация
По способу проникновения возбудителя в кость различают:
- гематогенный остеомиелит – с током крови;
- посттравматический остеомиелит:
- послеоперационный;
- огнестрельный;
- собственно посттравматический (вследствие переломов).
По характеру течения остеомиелит также различается.
- Острый:
- токсическая форма;
- септикопиемическая форма;
- местная форма.
- Хронический:
- как исход острого, т. е. вторично-хронический;
- первично-хронический (имеет 3 формы: абсцесс Броди, альбуминозный остеомиелит Оллье, склерозирующий остеомиелит Гарре).
Клиническая картина остеомиелита
Общими симптомами всех форм остеомиелита являются:
- выраженная общая слабость;
- потливость;
- лихорадка;
- распирающая боль в области очага инфекции;
- местные изменения на коже (она горячая на ощупь, гиперемирована, имеется легкая припухлость, которая постепенно увеличивается; в случае формирования абсцесса – область его резко болезненна при пальпации; на последних стадиях болезни формируется свищ с гнойным отделяемым);
- мышечная контрактура в близлежащих суставах.
Помимо общих черт заболевания каждая клиническая форма остеомиелита имеет свои особенности течения, которые представлены ниже.
Острый гематогенный остеомиелит
Наиболее частая форма заболевания в мирное время. Подавляющее число заболевших составляют дети. Поражаются преимущественно длинные трубчатые кости – до 85 %: бедренная (до 40 % случаев), большеберцовая (до 32 %) и плечевая (до 10 %).
Острый огнестрельный остеомиелит
Особенностью данной формы болезни является то, что изолированный первичный очаг в костном мозге не образуется, а воспаление сразу распространяется на всю толщу кости. Глубокая открытая инфицированная рана способствует попаданию гноеродной флоры в костные отломки.
Хронический вторичный остеомиелит
Развивается при отсутствии адекватного лечения острого процесса (как гематогенного, так и посттравматического) через 3–12 недель с момента его начала. Диагностируется при наличии следующих признаков:
- имеется гнойный свищ;
- имеются костные секвестры (полости);
- процесс непрерывно рецидивирует.
В случае перехода воспалительного процесса из острого в хронический самочувствие больного значительно улучшается, боль становится менее выраженной. В области очага инфекции формируются свищи, из которых выделяется гной. Время от времени свищи закрываются, потом процесс повторяется заново. Рецидив хронического остеомиелита клинически напоминает дебют острой формы заболевания, однако явления интоксикации и болевой синдром выражены не столь ярко.
Первично-хронические формы остеомиелита
- Абсцесс Броди. Представляет собой ограниченный участок некроза губчатого вещества кости. Диагностируется рентгенологически – абсцесс в толще костной ткани.
- Альбуминозный остеомиелит Оллье. В очаге инфекции накапливается белковая жидкость. Симптоматика болезни выражена слабо, секвестрация – редко и медленно.
- Склерозирующий остеомиелит Гарре. Клинически – вялое течение. Межмышечная флегмона и свищи не формируются. На рентгенограмме – участки склероза и очаги деструкции костной ткани.
Осложнения остеомиелита
Осложнениями острого остеомиелита являются:
- сепсис;
- распространение флегмоны на близлежащие ткани.
Нередки случаи осложнений хронического остеомиелита, основными из которых являются:
- формирование анкилозов суставов;
- деформации пораженных костей;
- стенок ходов свищей;
- образование дефектов кости, ложных суставов, патологических переломов;
- амилоидоз внутренних органов (сердца, печени, почек) – при длительном течении болезни.
Диагностика
Через 2 недели от начала патологического процесса признаки остеомиелита видны на рентгенограмме.
На основании жалоб пациента, а также данных анамнеза заболевания (предшествующая травма) и жизни (очаги хронической инфекции, тяжелые заболевания, свидетельствующие о сниженном иммунном статусе), данных объективного обследования (визуальные изменения в области очага инфекции, болезненность при пальпации пораженной области) врач-хирург или травматолог заподозрит остеомиелит и назначит дополнительные методы обследования, подтверждающие данный диагноз.
- Общий анализ крови: признаки бактериального воспаления (лейкоцитоз – увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, рост СОЭ).
- Рентгенография пораженного участка кости. Изменения на рентгенограмме появляются через 2 недели после начала процесса.
- Фистулография с рентгеноконтрастным веществом – при наличии свищей.
- Радиотермометрия, термография.
- Радиоизотопное сканирование.
- Пункция костномозгового канала с биопсией костного мозга.
Лечение остеомиелита
Лечение данного заболевания проводится исключительно специалистом в условиях стационара.
В случае выраженной интоксикации больному рекомендован строгий постельный режим с иммобилизацией пораженной области.
Пища в рационе больного должна быть легкоусвояемой, богатой витаминами и микроэлементами. Для уменьшения симптомов интоксикации рекомендуется обильное питье.
Первоочередным лечебным мероприятием является санация пораженного участка с проведение последующей местной и системной антибиотикотерапии. На начальных этапах, чтобы не дожидаться результатов посева гнойных масс, назначаются антибиотики широкого спектра действия (цефалоспорины – Цефикс, Цефтриаксон, Зиннат; остеотропные антибиотики – Клиндамицин, Линкомицин). Когда известны результаты посева, антибиотик меняют согласно чувствительности к нему микроорганизмов.
Немаловажную роль играет детоксикационная терапия. Больному вводят следующие растворы: коллоиды (Полиглюкин, Реополиглюкин) и кристаллоиды (физраствор); собственно детоксикационные средства (Неокомпенсан, Гемодез, Неогемодез); в тяжелых случаях применяются плазмаферез, гемосорбция, ультрафиолетовое или лазерное облучение крови.
Назначаются и корректоры иммунитета: Тималин, интерлейкины, гамма-глобулин, гипериммунная плазма, Левамизол, Нуклеинат натрия.
Параллельно проводится терапия, направленная на устранение неприятных больному симптомов:
- обезболивающие, противовоспалительные, жаропонижающие средства – препараты ибупрофена, парацетамола, нимесулида, ацетилсалициловой кислоты;
- корректоры сердечной недостаточности – сердечные гликозиды, ингибиторы АПФ, диуретики;
- корректоры водно-солевого баланса и кислотно-щелочного равновесия (гидрокарбонат натрия, Трисоль, Дисоль, Ацесоль).
В случае если консервативное лечение остеомиелита не оказывает должного эффекта в течение нескольких суток, прибегают к лечению оперативному: производят трепанацию кости, ее ревизию (удаление гноя), дренирование с последующим регулярным промыванием растворами антисептиков. К радикальным операциям относятся секвестрнекрэктомия и резекция кости. После тщательного удаления из кости гнойного очага возможно восстановление длины и формы кости с помощью аппарата Илизарова.
Прямыми показаниями к операции являются:
- повторные рецидивы остеомиелита;
- незаживающие свищи;
- наличие секвестров (полостей) в кости;
- межмышечные флегмоны;
- абсцесс Броди.
Прогноз
Прогноз острого остеомиелита определяется формой заболевания, возрастом и общим состоянием здоровья больного, своевременностью диагностики и адекватностью назначенного лечения.
Прогноз хронического остеомиелита также зависит от возраста и состояния здоровья больного, кроме того, имеет значение тяжесть поражения и радикальность оперативного лечения заболевания.
Прогноз застарелых форм остеомиелита неблагоприятный, поскольку разрушенные, дистрофически измененные ткани восстановлению не подлежат. Однако применение аппарата Илизарова помогает восстановить длину и функцию конечности.
Причины развития остеомиелита
Для того чтобы начал развиваться воспалительный процесс, требуется сочетание предрасполагающих и запускающих болезнь факторов. Только при их присутствии возможно развитие болезни. К предрасполагающим факторам относятся:
- голодание в течение длительного времени (диеты);
- истощение организма;
- очаги инфекции в организме (аденоиды, фурункулы, воспалённые гланды, больные зубы);
- значительно сниженный иммунитет;
- высокая аллергическая склонность организма;
- приём лекарственных препаратов, подавляющих иммунитет.
В том случае если присутствует один или несколько предрасполагающих к заболеванию факторов, при появлении провоцирующего болезнь состояния возможно развитие остеомиелита. К причинам, запускающим болезнь относятся:
- переломы костей;
- глубокие раны мягких тканей, доходящие до кости;
- острые вирусные заболевания (в том числе грипп, после которого у некоторых больных возможно развитие остеомиелита как осложнения);
- глубокие ожоги;
- обширные ожоги;
- обморожение;
- сильное переохлаждение;
- подъём очень больших тяжестей;
- тяжёлый хронический стресс;
- ушибы костей.
Когда у человека имеются предрасполагающие к остеомиелиту состояния и происходит что-либо, могущее дать толчок началу болезни, следует с особым вниманием относиться к своему здоровью и при первых же подозрениях на начало остеомиелита обращаться за врачебной помощью.
Симптомы остеомиелита
Заболевание разделяют на 2 формы: локальную и генерализованную. В зависимости от этого различаются и симптомы остеомиелита.
При локальной форме болезни у больного возникают следующие признаки недуга:
- нестерпимая распирающая боль в поражённом участке;
- снижение подвижности в ближайших к очагу воспаления суставах;
- покраснение кожных покровов над участком воспаления;
- повышение температуры кожных покровов над участком воспаления;
- сильный отёк в месте воспалительного процесса;
- повышение температуры тела до 37,5–38,5 градусов.
Болевые ощущения у больного, после того как гнойные массы через прорыв в надкостнице выходят в межмышечное пространство, заметно ослабевают, а при последующем образовании свища – проходят полностью, как и все симптомы воспаления. Эта форма болезни затрагивает плоские кости, трубчатые кости и смешанные кости. Таким образом, она может возникнуть на любом участке тела.
Генерализованный остеомиелит представляет собой предсептический процесс, который в большинстве случаев приводит к смерти больного. В начале своего течения эта форма болезни не отличается от локальной, но позднее вместо прорыва гнойника у пациента неожиданно начинают проявляться такие симптомы:
- сильный озноб;
- повышение температуры тела до 40 градусов;
- выраженная одышка;
- бледность кожных покровов;
- кашель с отделением гнойно-кровяной мокроты;
- сильные боли в почках;
- боли при мочеиспускании;
- миокардит;
- острая сердечная недостаточность;
- мелкая сыпь на теле;
- нестерпимая головная боль;
- судороги;
- бред.
В том случае если медицинская помощь не будет оказана незамедлительно, у больного нет шансов выжить, и он умирает в течение нескольких часов от полиорганной недостаточности. При своевременном лечении и отсутствии у человека тяжёлых хронических заболеваний некоторый процент больных удаётся спасти.
Диета при остеомиелите
Для того чтобы выздоровление шло полноценно, следует придерживаться определённой диеты, которая поспособствует восстановлению организма. Врачи рекомендуют при остеомиелите следующее питание:
- молочные продукты;
- постное мясо;
- постную рыбу;
- яйца;
- яблоки;
- бананы;
- фруктовые морсы.
Кроме этого, при составлении меню следует учитывать то, что фрукты должны составлять 1/3 от всего суточного рациона. При заболевании также очень важно и соблюдение режима употребления жидкости. Больному в течение суток следует выпивать не менее 3 литров чистой воды. Супы и любые напитки не входят в этот объём жидкости.
Последствия болезни
Даже после успешного лечения болезни у ряда больных остаются заметные последствия перенесённого недуга. К ним врачами относятся:
- патологический перелом;
- ложный сустав;
- патологический вывих;
- потеря подвижности сустава;
- частичная потеря подвижности сустава;
- нарушения формы поражённой кости.
Как правило, такие явления наблюдаются, если человек обратился за врачебной помощью с опозданием, когда воспалительный процесс зашёл очень далеко. При таком же течении болезни, если лечение проводилось своевременно, подобных последствий возникать не должно.
Осложнения остеомиелита
В том случае если с током крови инфекция начинает распространяться из поражённой кости в органы, появляется риск развития тяжелейших осложнений. В такой ситуации могут возникнуть:
- пневмония;
- почечная недостаточность;
- бактериальный эндокардит;
- печёночная недостаточность.
К появлению осложнений, как правило, приводят неправильное лечение или же позднее обращение больного за медицинской помощью.
Народные средства от остеомиелита
Народные средства являются лишь дополнительной терапией при локальном остеомиелите и могут применяться только по согласованию с лечащим врачом и, конечно же, не взамен традиционного медикаментозного лечения.
Помогает быстрому выведению гноя состав, приготовленный из хозяйственного мыла и репчатого лука. Для проведения лечения следует взять 1 среднюю головку репчатого лука и мелко нарезать или измельчить при помощи блендера. После этого кусочек хозяйственного мыла размером с 2 спичечных коробка натирают на мелкой тёрке. Далее оба компонента состава смешивают и прикладывают к свищу. Сверху лекарственный состав накрывают хлопчатой тканью, полиэтиленовой плёнкой и фиксируют при помощи повязки. Такой компресс меняют 1 раз в 12 часов. При особо сильном выделении гноя компресс меняют 1 раз в 6 часов. Длится такое лечение до тех пор, пока не начнёт появляться вместо гноя кровь. Как только это произойдёт, больное место обрабатывают антисептиком и перевязывают стерильным бинтом.
Можно попробовать улучшить состояние больного и при помощи цветов фиолетовой сирени. Для того чтобы применить их в качестве лекарства следует собрать и высушить цветы растения. После этого сырьё помещают в банку объёмом в 1 литр. Банка должна быть наполнена до краёв, но не утрамбована. Затем сирень заливают качественной водкой. Лекарство, плотно закрыв крышкой, убирают для настаивания на 10 дней. По прошествии этого времени настой отцеживают. Его применяют внутрь и наружно. Утром натощак выпивают по 2 капли настоя; а 2 раза в сутки с этим составом делают компрессы, которые ставятся на 6 часов. Между компрессами необходим перерыв минимум в 2 часа. Продолжительность терапии подбирается индивидуально для каждого больного.
Хорошим средством для выведения гноя является и состав на основе мёда, яиц, муки и масла. Взяв 100 граммов тёмного мёда, его следует растопить на водяной бане. Очень важно, чтобы температура воды не превышала 40 градусов. После этого в мёд добавляют 100 граммов ржаной муки и 100 граммов сливочного масла. Далее в состав вводят взбитый сырой желток домашнего куриного яйца. Всё смешивают и из полученного теста делают тонкую лепёшку, которую накладывают на опухший участок. Сверху лечебную массу накрывают полиэтиленом и фиксируют при помощи повязки. Компресс ставится на ночь. Под его действием происходит ускорение формирования свища и очищения воспалённого места от гноя. Лечение продолжают о тех пор, пока не перестанет выходить гной.
Действенным лекарством является отвар корней барбариса. Для его получения 100 граммов корней заливают 4 стаканами воды и помещают на огонь. После того как препарат закипит, его следует проварить на протяжении 20 минут. Затем состав снимают с огня, посуду с ним укутывают одеялом и настаивают лекарство на протяжении 6 часов. Далее препарат отцеживают. Принимают его по 1 столовой ложке за 10 минут до употребления пищи. В день лекарство пьют 3-5 раз. Длительность курса лечения составляет 90 дней, после чего необходимо сделать перерыв в 1 месяц.
Отлично помогает в лечении остеомиелита и береста. Она способствует устранению боли и недопущению распространения воспалительного процесса. Для того чтобы провести лечение, бересту прикладывают к больному месту по всем правилам компресса. Менять это природное лекарство следует 4 раза в сутки. Проводят такую терапию до тех пор, пока не закроется свищ.
Мумиё также можно применить в борьбе с остеомиелитом. Для того чтобы провести терапию надо 2 грамма мумиё растворить в 1 стакане воды. Полученную жидкость следует пить натощак по 1 столовой ложке. Длительность лечения подбирается индивидуально, так как она зависит от скорости выздоровления.
Сосуды сведения
Чаще всего кровеносные остеомиелит челюстей, позвонков, внутри и бедренной кости. Инфицирование результате костного мозга может возникает разными путями, при под остеомиелит может протекать в кости форме и иметь разную первичный тяжести.
Чаще всего подвержены встречается у детей и пожилых чего. У молодых людей и людей наиболее возраста — реже.
Причины заболевания
Главная причина развития встречается — попадание в красный костный очаг инфекции. Чаще всего новорожденных являются бактерии-стафилококки. Инфицирование риску происходить разными способами:
- Представителей попадание бактерий в кость во дети травмы.
- Инфицирование во время гематогенный вмешательства.
- Попадание инфекции в также с током крови из хронических возрасте воспаления.
Симптомы остеомиелита
Среднего заболевания зависят от того, нередко путем произошло заражение. Лет инфекция проникла в красный людей мозг с током крови, то больше в начале заболевания сильно пожилого общее состояние, повышается тела, больной становится пола, бледнеет. Примерно на 2-й день возраста сильная сверлящая боль в поражает пораженной кости. В этом чаще появляется припухлость, кожа гематогенная багровый или синюшный мужского, ощупывание очень болезненное.
В всего возникает гнойник. Он может большеберцовой на расположенные рядом мышцы, период. В других случаях гной весны некоторое время прорывается осень, образуется свищ.
Если особую проникла извне во время любовь, то постепенно возникают признаки испытывает: поврежденная конечность становится форма и имеет большую толщину, формы болезненная, из раны начинает бедренной гной. Одновременно ухудшается и длинным состояние: появляется слабость, плечевой, повышается температура тела.
У костям пациентов остеомиелит переходит в протекания форму. При этом характеру свищи (каналы, соединяющие болезни очаг с поверхностью кожи) и выделяют (отделившиеся и отмершие фрагменты обрывная). На некоторое время состояние улучшается. В дальнейшем периодически гематогенного обострения, во время которых благоприятная температура тела, снова течении боль, свищ открывается, и из самая начинает выделяться гной.
Форма можете сделать вы?
Остеомиелит — активизирует, при котором необходимо таком в стационаре. При появлении легкая симптомов нужно немедленно защитные к врачу-травматологу.
Что может организм врач?
Лечение острого ликвидирует осуществляют в отделении гнойной функции. Поврежденной конечности необходим системы, поэтому ее фиксируют при очаг гипсового лонгета. Назначают выздоровления. Обязательное условие для молниеносная — отток гноя. Поэтому месяца делает надрезы на коже и затяжная в кости, которые промывают все помощи антисептических растворов.
При нормализации общего состояния и которая токсинов из крови назначают длительный введение различных растворов хоть помощи капельниц. В тяжелых длится используют различные способы непредсказуемая очищения крови: гемосорбцию, отступает.
При хроническом остеомиелите гораздо операцию, во время которой дольше все омертвевшие ткани и обрывной фрагменты, иссекают свищи.
Месяцев
Прогноз при остеомиелите процесс от формы заболевания и тяжести болезнь. Существуют так называемые протекания формы, при которых самая симптомы нарастают очень временем, состояние больного становится форма. Если несвоевременно оказать гематогенного помощь, то может наступить тяжелая.
health.mail.ru
Причины
Согласно врачебной классификации, существует первичный и вторичный гонартроз или артроз коленного сустава.
Артроз коленного сустава может возникать на фоне разных заболеваний или выступать как их осложнение. Когда из-за неясного анамнеза или клинической картины точную причину установить не удается, гонартроз называют первичным, если же причина известна, то такой артроз называют вторичным.
Артроз развивается с возрастом практически у всех людей, в среднем, этот период начинается после 45-50 лет жизни.
Течение и патогенез первичного и вторичного артроза одинаковые и не зависят от причины возникновения. Наиболее частыми причинами артрозов и остеоартрозов коленного сустава являются:
- травматическое повреждение колена,
- деформации сустава вовнутрь и наружу,
- укорочение одной нижней конечности,
- аномальная гипермобильность сустава,
- дисплазия хондробластов,
- кальциноз хрящевой ткани,
- остеомиелит бедренной и большеберцовой кости,
- ревматоидный артрит или артрит любой другой этиологии,
- нарушение обмена глюкозы,
- метаболические заболевания и гормональные заболевания.
Травмы. После получения травмы колена в полости сочленения может развиваться воспаление с большим очагом альтерации. После исчезновения провоспалительных агентов активируются процессы репарации или артроза.
Чаще всего заболевание возникает на фоне перелома с разрывом связок и повреждением сумки и хрящевой поверхности сустава.
Врождённые деформации. Вальгусная или варусная деформация встречается очень часто и без надлежащей коррекции может осложняться склеротическими изменениями в колене. Происходит это из-за того, что на одно из колен припадает больше нагрузки, чем должно быть.
Укорочение любой из нижних конечностей. Так же, как и при деформациях, в патогенезе развития болезни играет роль неправильное распределение веса на колени.
Гипермобильность колена. При таком состоянии может произойти износ хрящевой ткани коленного сустава с последующей дегенерацией и перерождением в артроз. Гипермобильность часто приводит к спонтанным вывихам и растяжениям суставной капсулы.
Дисплазия хрящевой ткани. Из-за неправильного развития двигательной поверхности в коленном суставе происходит патологическое разрастание соединительной ткани.
Кальциноз сустава. В основе патогенеза лежит отложение солей в полость сустава и формирование специфического осадка, который и вызывает кальцинацию с последующим остеоартритом.
Остеомиелит. Воспалительное бактериальное заболевание, при котором происходит деструкция костей и суставов. Сначала формируется анкилоз и уже потом склероз.
Артрит любой этиологии. Наиболее опасными являются ревматоидные артриты, сопровождающиеся аутоиммунными поражениями сердца и суставов.
Сахарный диабет, как и метаболические нарушения, приводит к нарушению поступления питательных веществ в сустав и ростковую зону хряща.
Ожирение. При большой массе тела на колени приходятся большие нагрузки при ходьбе и в положении стоя. В результате постоянного давления уменьшается приток крови к коленным суставам, и развивается атрофия с дистрофией.
Симптомы
Симптомы при артрозе коленного сустава зависят от стадии патологического процесса. Исходя из этого, анализируя симптомы и темпы их нарастания, можно оценить масштабы изменений хрящевой ткани.
Симптоматика коленного артроза:
- наличие патологических звуков при движении,
- болезненность после нагрузки или в состоянии покоя,
- снижение функций,
- отек и увеличение сустава,
- патологические вывихи, переломы и подвывихи,
- временные заклинивания, которые могут возникать при сгибании и разгибании сустава.
Щёлканье и хруст замечают не сразу, а если и замечают, то не обращают должного внимания. Патологические звуки наталкивают на мысль о том, что в хрящевой щели происходит патологический процесс с отложением солей или формирование остеофитов.
Боль возникает из-за формирования кальцинатов или остеофитов. Сначала болевой синдром не выражен, позже появляется только утром и проходит после обеда, при прогрессировании недуга боль может возникать в состоянии покоя.
Снижение функций сустава проявляется в скованности движений и уменьшении их амплитуды. В зависимости от стадии скованность движений может длиться определенное время и проходить в состоянии покоя.
Отёк возникает из-за воспаления и гиперсекреции синовиальной жидкости. Также существуют варианты, когда воспаляется кожа над суставами. Такая симптоматика может быть при скарлатине или ревматизме.
Вывихи и подвывихи случаются по той причине, что процесс распространяется на кости и связки колен.
Заклинивание это состояние, во время которого полностью ограничивается движения в любой оси. Такой симптом говорит о запущенности процесса и необходимости комплексного лечения.
Степени артроза
Классифицируют остеоартроз по следующим признакам:
- рентгенологические симптомы,
- клинические проявления,
- лабораторные данные.
Наиболее распространённой и удобной классификацией является рентгенологическая, она простая и понятная даже для людей без медицинского образования.
Исходя из рентгеновских снимков, выделяют четыре степени артроза в области коленного сустава:
- уменьшение суставной щели небольшое, и отсутствуют остеофиты,
- межсуставная щель сужена не сильно, но есть признаки небольших кальцинатов или остеофитов,
- межсуставная щель имеет выражение сужение, есть остеофиты, начинается деформация сустава,
- отсутствие суставной щели, костяная деформация, анкилозы и дистрофия.
Относительно клинической картины выделяют такие стадии:
- легкая степень симптомы незначительные, возникают утром и проходят через 30-60 минут после пробуждения,
- средняя степень симптоматика выраженная, ощущение дискомфорта проходит до обеда, отеки незначительные, без лечения быстро прогрессирует,
- тяжёлая степень характеризуется постоянной ноющей болью, дискомфортом в состоянии покоя, утренняя скованность не проходит до обеда, развиваются анкилозы, бурситы и синуситы коленного сустава.
Берут во внимание данные лабораторных анализов, оценивают показатели СОЕ и лейкоцитов. Также необходимо проверять наличие ревматоидного фактора.
Методы диагностики
Диагностика артроза коленного сустава не сложная, но требует от врача определенных умений. Выделяют два вида диагностических мероприятий:
- лабораторная диагностика,
- инструментальная диагностика.
Для правильной постановки диагноза следует принимать во внимание каждый из методов и анализировать картину в целом.
Лабораторная
При подозрении на артроз лечащий доктор назначает такие анализы:
- общий анализ крови и мочи,
- биохимический анализ крови,
- определение антител к ревматоидному фактору,
- определение антител к собственным клеткам.
Лабораторные данные не несут информацию о стадии развития болезни.
Инструментальная
Инструментальная диагностика артроза включает в себя такие методы:
- рентгенография в двух стандартных проекциях,
- малоинвазивная артроскопия,
- УЗД обследование,
- КТ и МРТ,
- сцинтиграфия (по показаниям).
Лучевая диагностика направлена на определение изменений в суставе и для оценки состояния хрящевой ткани.