Перитонит считается одной из древнейших проблем, вставших перед хирургией, и в то же время она и по сей день не утратила своей актуальности. Перитонит — воспаление серозной оболочки, покрывающей внутренние органы и брюшную полость (брюшину). Подобное состояние сопровождается нарушением функционирования внутренних органов и систем и симптомами общей интоксикации организма. Часто перитонит возникает как осложнение других серьезных заболеваний, как-то: неспецифический язвенный колит, острый панкреатит, аппендицит, болезни печени, дизентерия, перфорация язвы желудка или 12-перстной кишки.
Причины перитонита:
По большому счету, причина у перитонита одна — попадание постороннего вещества (фермента поджелудочной железы, желчь) или патогенных (условно-патогенных) микроорганизмов в брюшную полость. У этого «несанкционированного» проникновения тоже есть свои причины, главные из которых — воспалительное поражение с последующим гнойным расплавлением органов брюшной полости и травмы органов брюшной полости (в т.ч. после хирургических вмешательств).
Если говорить о микроорганизмах, которые чаще всего вызывают перитонит, то вот они поименно: стафилококк, стрептококк, кишечная палочка, синегнойная палочка, пневмококк, гонококк, микобактерии туберкулеза.
Инфекционный перитонит часто является следствием острого флегмонозного аппендицита, реже — прободения язвы желудка и 12-перстной кишки, острого гнойного холецистита, острого панкреатита, разрывов органов пищеварения и мочевого пузыря (ранения или запущенные опухоли).
Виды перитонита
Из предыдущих глав уже можно сделать вывод, что существует инфекционный, перфоративный, травматический и послеоперационный перитонит. Это классификация перитонитов в зависимости от этиологии. Но есть и другие способы классифицировать это заболевание. Например, основываясь на характере воспалительного экссудата, можно выделить серозный, геморрагический, гнойный, фибринозный и гангренозный перитонит. По степени распространения — местный и разлитой (диффузный) перитонит.
Симптомы перитонита
Начальная фаза перитонита «сливается» с таковой у основного заболевания. Первый симптом перитонита — усиление боли, которая поражает тотально всю область живота с точкой наивысшей болезненности в месте первичного очага. Тонус мышц живота повышается, некоторые образно сравнивают твердость мышц в этот период со стиральной доской. Еще один яркий симптом, характеризующий перитонит, носит название симптом Щеткина-Блюмберга: если при пальпировании живота быстро одернуть руку, то возникает резкая болезненность. При перитоните пациент инстинктивно старается лечь на бок и прижать колени к животу (т.н. поза эмбриона), при попытке движения боли усиливаются. Пациент слабеет, речь становится невнятной. Температура повышается.
За начальной стадией следует токсическая. «Водораздел» между этими двумя стадиями очень хорошо заметен: при токсической стадии пациенту становится лучше, боль успокаивается, живот расслабляется, присутствуют признаки эйфории, или же, напротив, заторможенности. Лицо бледнеет, сначала начинается тошнота и рвота. Из-за потери жидкости снижается мочевыделение, во рту пересыхает, но из-за рвоты становится невозможно восполнить недостаток жидкости. Кишечник как бы замирает, не проявляя никаких признаков перистальтики. Смертность на этой стадии составляет 1 к 5.
Последняя стадия — терминальная, на которой защитные силы организма полностью истощаются. Пациент становится уже не совсем вменяемым, впадает в прострацию, не реагирует на внешние раздражители, наступает так называемое интоксикационное расстройство психики. В рвоте появляется гнилостное содержимое кишечника. Учащается пульс, появляется одышка, температура тела снижается. Смертность на терминальной стадии приближается к 100%.

Диагностика перитонита
Выраженность симптомов перитонита позволяет диагностировать его с высокой долей уверенности уже при осмотре больного. В качестве «контрольного выстрела» проводится анализ крови, в которой отмечается гнойно-токсический сдвиг лейкоцитарной формулы. Используется также рентгенологическое и ультразвуковое исследование. Жизненно важно выявить перитонит на начальной стадии, так как, это заболевание требует неотложного лечения.
Лечение перитонита
Лечить перитонит возможно только хирургическим путем. И промедление может повлечь за собой летальный исход, причем с очень высокой долей вероятности.
При хирургическом лечении, прежде всего, начинают с обеззараживания основного инфекционного очага и брюшной полости. С этой целью используют изотонический раствор натрия хлористого или 0,25% раствор новокаина в сочетании с антибактериальными средствами и антисептиками (за исключением фурацилина). Затем производят дренирование брюшной полости, т.е. формируют пути для оттока воспалительного экссудата при помощи дренажей из силиконовой резины. Дренаж может оставаться в очаге воспаления до 2 недель.
Иногда в терминальной стадии перитонита используют так называемый перитонеальный лаваж. Это проточное промывание очага воспаления — брюшной полости — растворами антисептиков и антибиотиков.
В последнее время все чаще используется метод плановой релапаротомии — повторной лапаротомии в послеоперационном периоде, которая выполняется спустя сутки после операции и завершается промыванием брюшной полости с установкой дренажа. В дальнейшем релапаротомию проводят каждые 2 дня, основываясь на состоянии пациента и количестве отделяемого по дренажу экссудата.
За последние 15 лет популярность набрали методы экстракорполярной детоксикации (гипербарическая оксигенация, ультрафиолетовое облучение крови, плазмоферез, гемосорбция).
Профилактики как таковой при перитоните нет. Единственное, если это, конечно, можно назвать профилактикой, стоит в очередной раз упомянуть о важности ранней госпитализации и экстренного лечения пациентов с перитонитом.
Андрей Виталёв
Проявления мезентериальной ишемии
Данное патологическое состояние характеризуется нарушением кровотока в бассейне мезентериальных сосудов (кровоснабжающих тонкий кишечник) в результате различных причин. Проявления мезентериальной ишемии малоспецифичны, а основным и часто единственным симптомом служит выраженный болевой синдром в области живота при отсутствии значительных физикальных изменений. Ишемия тонкого кишечника трудно диагностируется, что служит одной из основных причин частого развития осложнений и смертности от этого заболевания. Грозным осложнением мезентериальной ишемии является развитие распространенного перитонита, а также присоединение венозной окклюзии.
Для развития клинической картины мезентериальной ишемии поражение должно захватывать крупный сосуд (верхнюю брыжеечную артерию), потому что кровеносная сеть тонкого кишечника образует огромное количество коллатералей, которые способны компенсировать нарушения кровотока. К факторам риска развития ишемии следует относить такие патологические состояния, как наличие мерцательной аритмии, распространенного атеросклероза, пороков сердца, сердечной недостаточности, цирроза печени и других. В зависимости от механизма развития нарушения кровообращения выделяют окклюзионную форму артериальной интестинальной ишемии и неокклюзионную. В первом случае в основе нарушения кровотока лежит либо процесс образования тромба в сосуде, либо эмболия тромботическими массами из левых отделов сердца. Во втором случае – ишемия происходит из-за вторичных нарушений в микроциркуляторном русле на фоне тяжелых соматических состояний (в частности, шоковых). Венозный мезентериальный тромбоз возникает в результате образования тромба в венозном русле на фоне повышенной свертываемости крови или застоя в системе воротной и нижней полой вен.
Клиническая картина артериальной ишемии кишечника зависит от стадии, локализации, распространенности поражения, вида нарушения кровообращения. В первой стадии (собственно ишемии) появляется сильная диффузная боль в животе, тошнота, рвота и жидкий стул. Боль приводит к тому, что пациенты не могут найти себе места, мечутся, стонут. Во второй стадии (инфаркт кишки) боль становится локализованной, уменьшается ее интенсивность, появляется стул с примесью слизи и крови, после чего появляются симптомы раздражения брюшины (напряжение мышц брюшной стенки, положительные перитонеальные симптомы), исчезает перистальтика кишечника. Следующая стадия характеризуется присоединением перитонита с симптомами системной воспалительной реакции организма. Симптомы венозной ишемии обычно не патогномоничны: не резко выраженная боль в животе может сохраняться несколько дней, после чего развивается перитонит и присоединяется клиника системной воспалительной реакции организма.
Диагностика заболевания
Диагностикой и лечением острой мезентериальной ишемии как артериальной, так и венозной этиологии, занимаются хирурги, а в случае необходимости выполнения сложных сосудистых оперативных вмешательств – и сосудистые хирурги.
Что необходимо предпринять при подозрении на мезентериальную ишемию
При подозрении на данное заболевание пациенты должны быть госпитализированы в стационар, в котором есть соответствующие специалисты и возможность оказания специализированной помощи. При проведении экстренной диагностики необходимо выполнить комплексное обследование, позволяющее в достаточной степени опровергнуть или предположить данный диагноз. В диагностический минимум входит выполнение общего анализа крови, общего анализа мочи, измерение давления, пульса и температуры, выполнение обзорной рентгенограммы брюшной и грудной полости, ЭКГ и ультразвукового исследования брюшной полости. При подозрении на нарушение кровотока в мезентериальном русле необходимо выполнить КТ- или МРТ-ангиографию, по возможности – прямую аортомезентерикографию.
Действия при отсутствии признаков
При отсутствии признаков начинающегося перитонита показана консервативная терапия до выполнения ангиографии и уточнения распространенности процесса – показаны антикоагулянты, антибиотики, инфузионная терапия. Для уточнения диагноза и решения вопроса о тактике лечения показана лапароскопия (введение лапароскопа в брюшную полость через проколы). При указании на перитонеальную симптоматику показана экстренная операция. При эмболии или тромбозе на стадии ишемии может быть показана операция по восстановлению кровотока. В стадии инфаркта определяют границы нежизнеспособного кишечника и проводят резекцию погибшего участка после вмешательства на сосудах или без такового. При тотальном поражении и гангренизации тонкого и толстого кишечника операция не выполняется.
Причины вирусного перитонита кошек
Вполне логично из названия болезни, что основной причиной ее возникновения является вирус, а именно РНК-содержащий корановирус FIPY. При этом действие вируса может носить разный характер:
- экссудативный, то есть идет процесс выпота жидкости во внутреннюю среду организма;
- неэкссудативный, сопровождающийся гранулематозными изменениями (образование узелков во внутренних органах).
Пути заражения вирусом
Вирусный перитонит относится к сравнительно молодым заболеваниям кошек.
- Чаще всего заражаются животные, которым еще не исполнилось 2 лет, или достаточно взрослые, можно сказать, престарелые особи, старше 10 лет.
- Кошки, вошедшие в возрастную группу между 2 и 11 годами, не особо восприимчивы к болезни, хотя и среди них редко, но возникают случаи перитонита.
Основной путь заражения через рот:
- при поедании зараженного вирусом корма;
- при случайном попадании фекалий больного животного в организм здорового.
Скорее всего, вирусный перитонит можно отнести к болезням, возникающим в результате полнейшей антисанитарии.
- Вирус может передаваться и по воздуху, то есть немаловажную роль в распространении инфекции имеет аэрогенный путь передачи.
- Но существует и другая версия возникновения болезни: многие ученые предполагают, что большинство кошек заражается не самим вирусом, а его мутантами, которые размножаются в кишечнике здорового животного, и наличие контакта с другими четырехпалыми вроде бы и не причем.
Вирусный перитонит – довольно редкое заболевание, но при этом летальность (смертность) достигает 100 %.
Признаки вирусного перитонита кошек

Экссудативная форма инфекционного перитонита сопровождается:
- депрессией;
- потерей аппетита;
- незначительным повышением общей температуры тела;
- постепенной потерей веса;
- увеличением объема живота в результате асцита;
- появлением одышки из-за накопления жидкости в грудной полости и развития плеврита;
- в более редких случаях жидкость накапливается в сердечной сумке, что приводит к нарушению сердечного ритма.
Пролиферативная форма болезни, как правило, имеет хроническое течение и включает в себя следующие признаки:
- депрессивное состояние;
- стремительная потеря массы тела;
- быстрое появление признаков поражения внутренних органов (печени, почек и других).
Часто пролиферативная форма перитонита сопровождается поражением глаз, которое проявляется:
- скоплением сухого налета под веками;
- признаками офтальмита или увеита.
Наблюдаются изменения и со стороны центральной нервной системы:
- атаксия (резкая беспричинная смена настроения);
- параличи конечностей (в основном задних);
- необычное поведение.
Постановка диагноза «вирусный перитонит кошек»
Достоверный диагноз можно поставить только при вскрытии животного, как это не прискорбно звучит, по патологоанатомическим и гистологическим изменениям внутренних органов.
- Кроме того, существует ПЦР диагностика. Этим методом устанавливают наличие или отсутствие генома вируса в организме животного.
- Еще один вариант диагностики перитонита – исследование в лаборатории асцитной жидкости, для чего делают пункцию живота. Лабораторные работники по косвенным признакам (наличие серой вязкой жидкости с хлопьями фибрина) могут предположить присутствие вируса в организме.
Экссудативный перитонит дифференцируют от:
- бактериального перитонита;
- грибковой инфекции;
- токсоплазмоза.
Как лечить вирусный перитонит?
К сожалению, лечение этой болезни на данный период времени не разработано, связано это в большей степени с обширностью поражения и затягиванием в болезнетворный процесс жизненно важных органов.
Некоторые ветврачи пытаются проводить лечение путем:
- внутривенного введения противовирусных препаратов типа Фоспренил или Энтеростат;
- удаления экссудата;
- введения в брюшную полость противомикробных препаратов на основе йода.
Однако такое лечение не дает положительного результата.
Профилактика вирусного перитонита у кошек
В настоящее время существует пока единственная вакцина во всем мире, выпускаемая в Америке, Primucell FIP.
- Ее безвредность для здоровья животного достоверно неизвестна, поэтому многие российские ветеринарные врачи опасаются ее применять.
- Хотя существует и другая категория специалистов, которая склоняется к мнению, что при условии хорошего содержания интраназальное (через нос) применение данной вакцины сводит вероятность заражения перитонитом к минимуму.
Основной же профилактической мерой борьбы возникновения и распространения вирусного перитонита является соблюдение и поддержание чистоты в помещении с периодической дезинфекцией. Также стоит избегать скученного содержания кошек, в питомниках же необходимо изолировать малышей и беременных кошек от других особей.
Ну и косвенные мероприятия, которые являются общими для предупреждения любого заболевания инфекционного характера:
- укрепление иммунитета;
- уменьшение стрессовых факторов, которые помогают снизить вероятность возникновения болезни.
Автор статьи: Марина Чупринина, ветеринарный врач, специализация паразитолог-бактериолог, специально для Кота Обормота.
Немного анатомии
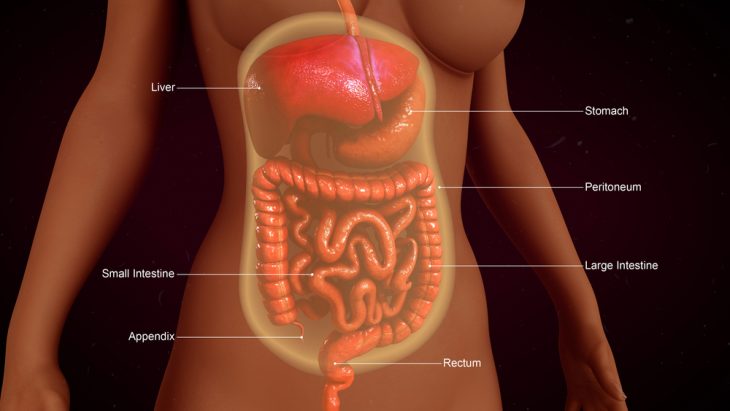
Брюшина человека состоит из 2 переходящих друг в друга слоев (листков):
- висцерального – наружного, покрывающего мышцы и костные сочленения, которые образуют брюшную полость;
- париетального – выстилающего внутренние органы.
Ткань, образующая брюшину, является полупроницаемой. Она задействована в разных процессах и как мембрана выполняет множество функций:
- всасывает экссудат, выделяющийся при лизисе микроорганизмов или при некротических процессах в тканях;
- выделяет серозную жидкость, необходимую для «смазывания» органов и тканей;
- защищает ткани от микробного и механического повреждения и др.
Самым значимым защитным свойством этой ткани организма человека является ее способность останавливать воспалительные процессы, возникающие в брюшной полости. Такое свойство обеспечивается формированием спаек, ограничивающих воспаление, а также иммунными механизмами, запускающимися в ее стенках при таких процессах.
Первопричиной воспалительной реакции в тканях брюшной полости, которая приводит к перитониту, в большинстве случаев становится бактериальная инфекция (вызванная микрофлорой, находящейся в пищеварительном тракте). Провоцировать такое осложнение могут следующие грамотрицательные и грамположительные микроорганизмы:
- стрептококки;
- стафилококки;
- бактероиды;
- клостридии;
- синегнойная палочка;
- пептококки;
- протей;
- энтеробактер;
- эубактерии;
- фузобактерии.
В подавляющем большинстве случаев – по разным данным статистики в 60-80 % – воспаление брюшины вызывается не одним, а ассоциацией микробов. Чаще такой патологический процесс провоцируется кишечной палочкой или стафилококками. В более редких случаях причиной развития перитонита становятся такие возбудители, как пневмококк, палочка Коха (микобактерия туберкулеза), гонококк и гемолитический стрептококк.
Учитывая вышеописанные факты вариабельности возможных возбудителей перитонита, при назначении лечения врач обязательно должен дождаться результатов анализа на чувствительность патогенной микрофлоры к антибиотикам.
Разновидности перитонита
В зависимости от этиологического фактора различают следующие виды перитонитов:
- идиопатические (или первичные) – возникают при попадании патогенных микроорганизмов вместе с током лимфы, крови или по маточным трубам при таких заболеваниях, как энтероколиты, сальпингиты, туберкулез мочеполовых органов;
- вторичные – развиваются при травмах или воспалительно-деструктивных заболеваниях органов и обычно выявляются при перфоративных, гангренозных или флегмонозных аппендицитах, прободении язвы желудка или двенадцатиперстной кишки, разрывах кист яичника, панкреонекрозах, болезни Крона, флегмонозно-гангренозных холециститах и панкреатитах, окклюзиях мезентериальных сосудов, дивертикулитах и других патологиях.
В зависимости от микробного фактора перитониты бывают:
- бактериальными – провоцируются воспалением, вызванным микроорганизмами;
- асептическими – вызываются излившимися в брюшную полость агрессивными по отношению к брюшине веществами, которые провоцируют воспаление.
В клинической практике хирургов вторичные перитониты возникают чаще, чем идиопатические, выявляющиеся всего у 1-1,5 % пациентов.
В отдельную группы выделяются травматические перитониты:
- возникающие вследствие закрытых или открытых травм, провоцирующих повреждение органов брюшной полости;
- возникающие вследствие проведенных хирургических вмешательств, сопровождающихся несостоятельностью анастомозов, дефектами швов, случайными механическими травмами брюшины и развитием гемоперитонеума (скопления крови).
К особенным разновидностям перитонитов относят следующие из них:
- канцероматозные (раковые);
- паразитарные;
- ревматоидные;
- гранулематозные.
В зависимости от характера скапливающейся в брюшной полости жидкости выделяют такие виды перитонитов:
- серозный;
- фибринозный;
- гнойный;
- геморрагический.
Характер поражения брюшины может быть следующим:
- ограниченный – на брюшине возникает абсцесс или инфильтрат;
- неограниченный – область воспаления не имеет четких границ и является диффузной.
Распространенность поражения брюшины может быть следующей:
- местный – поражается только одна анатомическая зона брюшины;
- распространенный – воспаляется от 2 до 5 зон;
- тотальный (или общий) – поражается 6 и более зон.
По клиническому течению в большинстве случаев перитонит бывает острым. Однако иногда воспаление принимает затяжное течение, в таких ситуациях патологический процесс рассматривается как хронический.
Вышеприведенные характеристики перитонитов сложны для запоминания людьми, которые не имеют медицинского образования, поэтому на практике чаще применяется более упрощенная формулировка «острый». Остальные классификации обычно опускают и используют только для ведения медицинской документации.
Стадии острого перитонита
Развитие перитонита разделяется на следующие стадии:
- ранняя – длится 12 часов;
- поздняя – 3-5 суток;
- конечная – 6-21 суток.
В зависимости от тяжести течения воспаления выделяются следующие стадии:
- реактивная – гиперергическая реакция, возникающая в ответ на раздражение тканей брюшины и проявляющаяся в большей мере местными, а не общими симптомами;
- токсическая – выражается в нарастании признаков интоксикации организма в ответ на воспаление;
- терминальная – проявляется признаками истощения организма и сопровождается нарушениями функций жизненно важных систем и органов.
Симптомы
В реактивной фазе перитонита появляются боли в животе, интенсивность и место расположения которых зависит от локализации основного очага воспаления. Сначала болевые ощущения четко ограничиваются одной зоной и из-за раздражения нервов диафрагмы скопившимся гнойным экссудатом могут отдавать в надключичную область или плечо. Они не присутствуют постоянно и периодически становятся тише или полностью исчезают. Затем боль постепенно теряет свою первоначальную интенсивность, охватывает весь живот, становится постоянной и теряет свою первичную точную локализацию.
На фоне болевого синдрома при перитоните определяются следующие типичные симптомы:
- тошнота;
- периодическая рвота содержимым желудка или кишечника с включениями желчи, сменяющаяся рвотой фекалиями (кишечная рвота);
- признаки паралитической кишечной непроходимости в виде запора и вздутия живота.
При перитоните существенно нарушается даже внешний вид пациента:
- страдальческий вид лица;
- адинамичность;
- бледность кожных покровов;
- синюшность слизистых;
- холодный пот.
В постели больному становится легче, если он лежит на боку или спине, поджимая к груди или животу согнутые в коленях ноги. Сильные боли, признаки интоксикации и гнойного воспаления приводят к нарушению дыхания (оно становится поверхностным), гипотонии, повышению температуры и учащению пульса до 120-140 ударов в минуту.
При начале терминальной фазы состояние пациента ухудшается в еще большей мере. У него появляются следующие симптомы:
- спутанность сознания;
- заострение черт лица;
- бледность с желтушным или синюшным оттенком;
- сухой язык с темным налетом;
- при аускультации живота определяется так называемая «гробовая тишина», развивающаяся из-за отсутствия перистальтики в органах пищеварения;
- при прощупывании живота определяется вздутие и существенно меньшая болезненность.
Диагностика
Для диагностики перитонита врач проводит осмотр пациента и выслушивает его жалобы. При пальпации живота выявляются следующие симптомы:
- Воскресенского;
- Бернштейна;
- Щеткина-Блюмберга;
- Меделя.
При простукивании передней брюшной стенки врач определяет притупление звука, возникающее из-за отечности воспаленных тканей брюшины и выпота в брюшной полости. В зависимости от стадии перитонита при выслушивании определяются следующие симптомы:
- «падающая капля»;
- «шум плеска»;
- «гробовая тишина».
При исследовании влагалища и прямой кишки врач может выявлять признаки пельвиоперитонита, возникающего при воспалении тканей брюшины, выстилающей малый таз.
Для подтверждения диагноза пациенту проводят следующие исследования:
- рентгенография – при прорыве полых органов под куполом диафрагмы определяется симптом «серпа», а при развитии кишечной непроходимости обнаруживаются чаши Клойбера;
- развернутый клинический анализ крови – выявляется лейкоцитоз, повышение уровня СОЭ и нейтрофилез.
Чаще диагностика перитонита не вызывает затруднений, но в сложных клинических случаях исследование может дополняться такими инвазивными методиками, как диагностическая лапароскопия или лапароцентез.
После выявления перитонита пациенту в экстренном порядке проводится хирургическая операция. Ее методика зависит от первопричины возникающего осложнения и всегда направлена на устранение источника инфекционного или другого раздражающего брюшину агента.
- В ходе операции всегда выполняется лапаротомия, которая дает хирургу возможность в достаточной степени осматривать ткани брюшины и выявлять все возможные источники перфораций (например, в кишечнике или желудке). Для устранения перфораций выполняется ушивание, которое при необходимости может дополняться наложением колостомы, резекцией некротизированного участка того или иного органа и другими вынужденными мерами.
- Во время экстренной операции действия хирурга всегда направлены только на устранение причин перитонита, а остальные реконструктивные вмешательства откладываются на более поздний срок, так как их выполнение при создавшихся условиях невозможно из-за гнойно-воспалительного процесса. Во время первого вмешательства врач всегда выполняет интра- и послеоперационную санацию брюшной полости и обеспечивает декомпрессию тонкого кишечника. Для этого применяются антисептические растворы, которые предварительно охлаждаются до +4-6 °C. Их объем может варьировать в зависимости от клинического случая от 8 до 10 литров.
- Декомпрессия части тонкого кишечника выполняется при помощи проведения назоинтестинальной интубации, заключающейся в введении через полость носа зонда в тонкую кишку. В дальнейшем он может применяться в целях энтеросорбции (эвакуации кишечного содержимого) и проведения искусственного питания.
- Дренирование толстой кишки при выполнении операции для устранения перитонита проводится через анус. В конце вмешательства всегда осуществляется установка дренажей из хлорвинила в брюшную полость. В дальнейшем такая система трубок используется для выведения продолжающего накапливаться экссудата и введения антибактериальных препаратов для устранения патогенных микроорганизмов.
После операции пациенту назначается прием антибактериальных препаратов, а устранение последствий интоксикации достигается при помощи инфузий растворов для внутривенного введения. В план медикаментозной терапии добавляются иммунокорректоры, вливания лейкоцитарной массы и озонированных растворов. Кроме этого, назначается симптоматическая терапия, направленная на устранение возникающих симптомов: болей, метеоризма и пр. Для этого могут использоваться:
- наркотические анальгетики;
- препараты калия;
- ганглиоблокаторы;
- антихолинергические средства и др.
Некоторым пациентам показано проведение таких физиотерапевтических процедур, как диадинамотерапия и электростимуляция кишечника.
При возможности в план послеоперационного лечения включаются следующие направленные на очищение крови методики:
- плазмаферез;
- ВЛОК (внутривенное лазерное облучение крови);
- гемодиализ;
- лимфосорбция;
- гемосорбция;
- гипербарическая оксигенация;
- ультрафиолетовое облучение крови и др.
Прогнозы
Прогнозы при перитоните не могут быть однозначными, так как исход такого тяжелого осложнения во многом определяется сроками выполнения экстренной операции и общего состояния здоровья больного. По данным статистики при диффузном (или разлитом) перитоните смерть от сепсиса и полиорганной недостаточности наступает у 40 % больных.
К какому врачу обратиться
При возникновении острых болей в животе всегда следует вызвать бригаду скорой помощи. В дальнейшем лечением больного будет заниматься абдоминальный хирург или хирург общей практики.
Перитонит относится к опасным и тяжелым осложнениям травм или различных заболеваний пищеварительного тракта. При его выявлении всегда выполняется срочная операция, направленная на устранение источника и некоторых последствий перфораций. После этого назначается антибактериальная, дезинтоксикационная и симптоматическая терапия. Через определенный период могут выполняться реконструктивные хирургические вмешательства, необходимые для полного или максимально возможного восстановления последствий первой операции.
(Пока оценок нет)
![]()
Загрузка…
Инвагинация кишечника у лошади – это закрытие или сужение просвета кишечника по причине вхождения какого-либо его отрезка в соседний.
Причины инвагинации кишечника у лошади
- Чрезмерно энергичная перистальтика либо антиперистальтика кишечника.
- Парез отдельных петель кишечника лошади и неравномерная регуляция их функционирования.
- Охлаждение после поения лошади очень холодной водой или кормления замороженным кормом.
Течение инвагинации кишечника у лошади
Чаще всего инвагинация встречается в тонком отделе кишечника лошади. В участке, который внедрился в соседний, из-за сдавливания возникает застой, который сопровождается некрозом кишки (из-за сдавливания) и перитонитом. Возникает сильная боль из-за спазмов. Иногда вошедшая внутрь другого отдела кишечника петля кишечника лошади срастается со стенками этого отдела, а после отторгается. Если не наступает омертвение, она может остаться в той же петле, в результате чего возникает сужение кишки.
Длительность болезни – от нескольких часов до нескольких дней.
Перитонит часто становится причиной смерти лошади. К сожалению, выздоравливают лошади редко.
Симптомы инвагинации кишечника у лошади
При инвагинации кишечника у лошади наблюдаются колики, сходные с коликами при завороте или внутреннем ущемлении кишок лошади.
- Лошадь вытягивает туловище, смотрит на живот, бьет по нему задними ногами.
- Кал может содержать кровянистую слизь, иногда возникает кровавый понос.
- Повышение температуры.
- Пульс вначале учащается, а впоследствии ослабевает.
- Через несколько дней появляются симптомы перитонита.
- Местный метеоризм, в отличие от заворота, ущемления и перекручивания кишечника, отсутствует.
- Острая боль прекращается несколько часов или дней спустя, но затем перитонит или септицемия вызывает смерть лошади.
Фото: equestrianweekly.com
Важный способ диагностики инвагинации кишечника лошади – ректальное исследование.
Лечение инвагинации кишечника у лошади
Единственный способ лечения инвагинации кишечника у лошади, который может иметь успех – лапаротомия.
Перитонит — это воспаление серозной оболочки органов, расположенных в брюшной полости. Является острым состоянием, требующим незамедлительного хирургического вмешательства.
Брюшина – два тонких листка из соединительной ткани, которые отделяют от мышц живота органы брюшной полости, тем самым устраняя трение между ними. Также брюшина вырабатывает противомикробные вещества при любых проявлениях инфекции. Кроме того, она содержит механизмы для локализации возникающих воспалений в определенном месте, ограничивающиеся фиброзными спайками и рубцами.
В связи с этим заболевание развивается как острое состояние при массивном поступлении инфекции – как последствие обширной раны, вскрытия гнойника либо разрыва оболочки органа.
Содержание
- Основные причины перитонита
- Виды перитонита
- Первые симптомы и диагностика перитонита
- Лечение хронического и острого перитонита
Основные причины перитонита
- Аппендицит, а конкретно разрыв загноившегося аппендикса с последующим попаданием гноя и содержимого кишечника в брюшную полость.
- Прободение язвы кишечника либо желудка.
- Ранения и постоперационные осложнения – внешнее проникновение инфекции.
- Инфекции гинекологической области (верхних половых путей, включая осложнения после абортов, родов).
- Обостренная непроходимость кишечника либо его разрыв.
- Осложнения гнойного панкреатита – открытие абсцесса в брюшную полость и прочие.
Виды перитонита
Все вышеперечисленные случаи предполагают развитие перитонита после проникновения инфекций различных видов в брюшную полость. Однако, в ряде случаев, перитонит может быть не инфекционного происхождения — асептическим. Это в первую очередь касается кровоизлияния в брюшную полость, проникновения мекония, раковых метастазов с обильным выпотом.
Развившийся после аппендицита либо разрывов кишечника, обычно классифицируется, как разливной – в данном случае поражается вся область брюшины, воспаление четкой границы не имеет. Хронический перитонит (местный) вызывает защитные механизмы брюшины – область воспаления ограничена фиброзными спайками.
Наибольшая опасность перитонита – это острая гнойная интоксикация, ведущая к сепсису крови, без оказания экстренной медицинской помощи она приводит к летальному исходу.
Первые симптомы и диагностика перитонита
Перитонит начинается с острых болей в месте повреждения внутреннего органа, при этом быстро усиливающихся. Появляются общие признаки интоксикации – потеря аппетита, высокая температура, озноб, тошнота и рвота. Живот на ощупь — твердый, что объясняется защитными спазмами мышц брюшной полости. Характерно ослабление боли на один-два часа после первого приступа, потом она возвращается.
Корректная диагностика заболевания в первые сутки его обнаружения является залогом успеха в лечении перитонита. Врач, проведя осмотр, изучив историю больного, зависимо от состояния больного назначает пункцию брюшной полости – содержимое, извлеченное из этой области, поможет, как можно раньше узнать характер и причину перитонита.
Так, при разрыве кишечника, пунктат будет состоять из кишечной палочки, каловых масс, желчи; при прободной язве желудка повреждающие агенты дополнятся соляной кислотой.
Лечение хронического и острого перитонита
В редчайших случаях, когда заболевание перерастает в хроническую форму, его можно обнаружить на МРТ либо КТ – будут видны многочисленные спайки на брюшине, ее отек. Больной жалуется при этом на постоянные боли, напряженные мышцы живота, проблемы с дефекацией.
Острый перитонит во всех случаях требует срочного операционного вмешательства. В ходе операции полностью удаляют гной, выполняют общую санацию брюшной полости, устраняют причину перитонита – сшивают и запаивают разрывы, иссекают абсцессы. На определенный срок устанавливают чрескожный дренаж с целью откачивания вновь образовавшегося гноя.
При лечении перитонита обязательны и детоксикация, и противомикробная терапия (антибиотиками), и поддерживание иммунитета. Спустя несколько дней проводят стимуляцию системы мышц кишечника — он может быть очень ослабленным.
Аппендицит
Причины аппендицита
Чаще всего данное заболевание затрагивает детей и молодых людей. Не всегда удаётся понять истинные причины аппендицита. В некоторых случаях, причиной воспаления аппендикса является непроходимость аппендикса из-за накопления фекальных масс.
Аппендикс является маленьким органом, похожим на цилиндр длиною в 7 — 8 см и диаметром в 4 — 8 мм. Он находятся в зоне соединения прямой кишки с толстой кишкой.
Роль данного органа в организме — очень маленькая и организм прекрасно может обходиться без него.
Симптомы аппендицита
В результате воспаления аппендикса, для больного характерны такие признаки заболевания:
Иногда труднее поставить диагноз аппендицита из-за необычного положения аппендикса (например, под печенью или в очень низкой зоне брюшной полости).
Осложнения аппендицита
Как правило, аппендицит является простым воспалением слизистой оболочки аппендикса. Но бывают случаи, когда данная болезнь протекает с появлением гноя. Такие случаи являются очень опасными, из-за возможных осложнений, возникающих при разрыве больного аппендикса. Таким образом, гной проникает брюшину, провоцируя её воспаление (перитонит).
Лечение аппендицита
В наши дни, есть очень надежный метод лечения аппендицита. Для этого делается операция (аппендэктомия). Делается такое хирургическое вмешательство под общим наркозом.
В последние годы набирает популярность другой метод лечения данной болезни — целиоскопия. Данный вид операции делается при помощи специального инструмента освещения и камеры (эндоскопа), который внедряется в брюшную полость. Во время данной операции делается маленький надрез, от которого останется маленький шрам.
В ситуации, когда добраться до аппендикса труднее, то только тогда надрез делается больше.
В основном, госпитализация в случае аппендицита — кратковременное (2 — 6 дней), а выздоравливание проходит очень быстро.
Выздоравливание после аппендицита
Не существуют определенных сроков полного восстановления после аппендицита. Как правило, боли в области шрама должны остановиться после 7 дней от возвращения домой с больницы.
Усталость в результате хирургического вмешательства исчезнет постепенно.
Во время выздоравливания, категорически противопоказано весь день лежать, потому что существует риск возникновения тромбофлебита.
После 3 недель от операции, рекомендуется начать какую-нибудь сидячую работу. Если восстановление после операции протекает без проблем, то после 2 — 3 месяцев от хирургического вмешательства можно заниматься спортом и более тяжелым физическим трудом.
Перитонит
Перитонит является воспалением брюшины. Часто данное заболевание появляется в результате осложнения другой болезни — аппендицита.
Причины перитонита
Перитонит появляется из-за воспаления одного из органов брюшной полости, чаще всего по причине аппендицита.
Как правило, заболевание прогрессирует внезапно.
Могут возникнуть в результате двух ситуации:
Перитонит может затронуть всё брюшную полость, а иногда только определенную её часть.
Известны и случаи хронического перитонита. Обычно, данная форма болезни имеет туберкулёзное происхождение.
Симптомы перитонита
Главными признаками перитонита являются:

Нередко, у больного замечаются и такие симптомы:
В некоторых случаях, у пациента замечается ускоренный пульс.
Брюшная стенка становится твердой и болезненной.
В случае локального перитонита, ощущение боли может отличаться от органа к органу (например, при осложнениях аппендицита — боль чувствуется в правой нижней части живота).
Лечение перитонита
Когда речь идёт о данном заболевании, даже не думайте о консервативном лечении, тем более о альтернативной медицине.
Лечение перитонита исключительно оперативное!
При остром перитоните, пациента следует срочно госпитализировать в хирургическое отделение.
Больному назначается перфузия для того чтобы компенсировать потери жидкостей из организма.
Лечение перитонита состоит из двух частей:
Для того чтобы лечение было полным, пациенту также назначаются антибиотики.
Госпитализация при перитоните длится от 8 до 15 дней, но может длиться и до нескольких недель в более сложных случаях.
Лечение локального перитонита не отличается от вышеуказанного исцеления, но повреждения ответственные за воспаление брюшной полости могут быть вылечены труднее (иногда за несколько месяцев).
Диагностика аппендицита и перитонита
Иногда очень сложно диагностировать такие заболевания как аппендицит или перитонит. Известно много случаев когда у пациента не замечаются характерные симптомы данных болезней.
В результате неправильной диагностики перитонита или аппендицита существуют такие риски:
В таких ситуациях, медицинская практика базируется на опыт и знания врача.
Если существуют сомнения касающееся диагноза, то пациент остаётся под наблюдением врачей в хирургическом отделении, пока не выяснится реальная болезнь больного.
Читайте также:
-
Ганглий — причины, симптомы и лечение
Ганглий представляет собой тонкостенную кисту, содержащую тягучую желеобразную жидкость. Чаще всего ганглий развивается на тыле…
-
Цистит — причины, симптомы и лечение
Основным заболеванием мочевого пузыря является цистит, т. е. воспаление слизистой оболочки. Цистит нередко сопровождает другие…
-
Альвеолит — причины, симптомы и лечение
Это нарушение является воспалением челюстной лунки. Причины альвеолита Причинами данного расстройства могут быть: вторичное инфицирование…
-
Пародонтоз — причины, симптомы и лечение
Пародонтоз является поражением пародонта, характеризующейся дистрофической природой. Причины пародонтоза Основными причинами болезни могут быть: атеросклероз;…
-
Пульпит — причины, симптомы и лечение
Причины пульпита Пульпитом чаще всего можно заболеть в результате: проникновения инфекции в появившуюся полость больного…
-
Рак печени — симптомы, причины и лечение
Рак печени обычно диагностируется поздно. Симптомы его неспецифичны: тяжесть в области печени, увеличение печени. Иногда…
Что собой представляет грыжа?
Грыжа — это выход органа или его части через анатомическое или патологически сформировавшееся отверстие под кожу, в полости, либо во внутренние карманы.
Выяснив что это, закономерно возникает вопрос где может развиваться эта патология?
Для ответа на этот вопрос, целесообразным будет обратиться к классификации грыж.
- Врачи выделяют и грыжи
Внутренние грыжи, особенностью которых является отсутствие внешних признаков и то, что органы выходят в карманы либо во внутрь полости, разделяют на:
- сальниковой сумки
- в области сигмовидной кишки;
- около связки Трейтца;
- ретроцекальная и др.
- скользящая
- пояснично-реберные
- сухожильного центра диафрагмы
- ретрокостостернальные;
- Передняя
- Латеральная
- Дорсальная:
- Медианная
- Парамедианная
- Заднебоковая
- Фораминальная
- Диффузная
Теперь давайте разберемся, что собой представляет каждая из них.
Сальниковой сумки
Этот вид грыжи подразумевает что местом выхождения органа будет отверстие в брыжейке поперечной ободовой кишки, через которую органы будут выпячиваться в сальниковую сумку. Встречается довольно редко;
Около сигмовидной кишки
Эта грыжа подразумевает собой то, что орган будет перемещаться в карман сигмовидной кишки. Таким же образом возникает и грыжа слепой кишки, когда органы выпячиваются в карман слепой кишки.
Связки Трейтца
Часть органа выходит в область двенадцатиперстно-тощей ямки. Различают левостороннюю и правостороннюю, в зависимости от того с какой стороны от позвоночника будет находится содержание грыжи. Встречается у 30% больных с внутренними грыжами.
Скользящая грыжа
Получила свое интересной название благодаря тому, что часть отдела желудка при смещении соскальзывает. Данное передвижение желудка схожее с выхождения мочевого пузыря или слепой кишки при . Воротами скользящей грыжи выступает , через которое в грудную полость могут попасть абдоминальный отдел пищевода, петли тонкого кишечника, часть желудка. Чаще появляется у пожилых людей, особенно женщин.