Если у чада разболелся живот, поднялась температура и появилась усталость, если ребенок не вылазит из туалета или мучается от рвотных позывов, к доктору не ходи — это отравление. Как обнаружить интоксикацию, оказать первую помощь, обеспечить должный уход, в материале ниже.
Виной всему яды
Яд (токсин) — основная причина развития в желудочно-кишечном тракте токсикоинфекции. Спровоцировать пищевое отравление могут как продукты, содержащие ядовитые выделения живых организмов, так и недоброкачественные продукты с нарушенными условиями хранения или сроком годности.
Симптомы отравления
Для ребенка, чьи пищеварительные функции находятся на стадии формирования, перенесение пищевого отравления становится сильным стрессом, а для организма — высокой нагрузкой. Соответственно, только своевременная и рациональная помощь позволит снизить интенсивность и степень тяжести недуга.
Краткая характеристика симптомов пищевого отравления состоит из следующих пунктов:
- Резкая или тупая боль в области живота;
- Нарушение стула — диарея;
- Приступы тошноты, рвота;
- Повышенная температура тела;
- Общая слабость, бледность кожи, капризность.
Стоит обратить внимание на интенсивность вышеперечисленных симптомов. Если наблюдается тяжелая степень симптомов (жидкий стул с примесью крови, обильная рвота несколько раз в час, учащенный пульс), то обязательно срочное обращение за помощью к специалистам!
Проявление стандартных признаков недомогания, связанного с пищевым отравлением, требует оказания незамедлительной помощи. Итак, как быстро и эффективно помочь ребенку в домашних условиях?
Отравление у ребенка: лечебные процедуры
Без сомнений, самый действенный и немедленный способ выведение из ЖКТ токсинов — это промывание желудка. Проведенная на ранних стадиях процедура позволяет снизить степень тяжести последствий отравления.
Промывание детского желудка следует проводить кипяченой водой, соблюдая рекомендованную дозу жидкости:
- Для детей до 8 месяцев количество воды высчитывается по формуле 20 мл на 1 кг веса;
- Детям возрастом от 2 до 6 лет рекомендованная доза составит 15 мл на каждый кг массы тела;
- Начиная с 6 и заканчивая 14 годами объем «лекарства» определяется из расчета 10 мл/ 1 кг веса.
Возникшая или вызванная после употребления большого количества воды рвота станет спасательным кругом в ситуации с пищевым отравлением. Таким образом организм «очищается» от врагов.
Отдельным пунктом с пометкой «обязательно» в программе лечения пищевого отравления стоит прием сорбентов. Знакомый всем активированный уголь в таблетках или сорбирующие гели, жидкие лекарства окажут исключительно положительное влияние на процесс выздоровления.
Процедура гидратации
Гидратационные процедуры заключаются в обильном употреблении жидкости или специального раствора. Такой метод лечения позволит понизить обильность симптомов и избавит от страданий. Прием перорального раствора — залог успеха процедуры. Рецепт самодельного лекарства выглядит следующим образом.
В 250 мл очищенной и прокипяченной воды добавить около 5 г соли и около 80 г сахара. Запить 250 мл свежеприготовленного сока апельсина или таким же количеством воды с растворенным в ней витамином С.
Профилактика отравлений
Лучший способ излечить недуг — это избежать его. Профилактические меры позволяют снизить, а порой исключить, риск возникновения целого ряда болезней.
Тем не менее, говоря о пищевых отравлениях, следует сделать акцент на правилах, выполнение которых обеспечивает здоровое функционирование ЖКТ:
- Мойте все: руки, продукты, дом. Чистота — залог здоровья;
- Следите за условиями хранения продуктов питания: они должны соответствовать требуемым;
- Не экономьте на том, что едите: старайтесь почаще подавать на стол здоровые блюда из качественных продуктов;
- Уделяйте внимание указанной на продуктах информации. Срок годности, состав и требования по использованию;
- Исключите употребление пищи с явными или частичными нарушениями свежей и изначальной структуры.
Следует всегда помнить о том, что отравление у ребенка — вопрос серьезный. Поэтому при малейших подозрениях рекомендована консультация и помощь от лечащего врача. Избегайте самолечения и будьте здоровы!
Что еще почитать
- Что взять на море с ребенком и как правильно организовать отдых
- Что делать, чтобы спасти человека, при отравлении алкоголем
- Евпатория – лучший курорт для отдыха с детьми!
- Как предупредить пищевое отравление и что делать, если вы заболели в дороге?
- Курорты Крыма
Чем кормить ребенка после рвоты?
Каждая любящая мама довольно остро переживает любое недомогание своего ребенка, не исключением является и рвота. Существует несколько причин ее возникновения: пищевое отравление, расстройство желудка, бактериальная инфекция, повышение температуры при вирусном заболевании, но что бы не вызвало столь неприятное состояние у крохи, очень важно оказать ему необходимую помощь и соблюсти несколько важных правил после.
Первая помощь
Первый вопрос, который возникает у родителей — это чем кормить ребенка после рвоты? Но, прежде всего, мамам и папам стоит знать, что этот неприятный процесс, а также сопутствующие ему повышение температуры и понос, способствуют значительной потере жидкости из организма и нарушению водно-солевого баланса у крохи. Поэтому крайне важно обеспечить малыша питьем и средством, включающим в свой состав соль, соду, калий и глюкозу (например, регидрон, глюкосолан или оролит). Для выведения токсинов и других «гадостей» из организма малыша необходимо дать ему сорбенты (например, смекту или активированный уголь). И только после этого думать, что можно кушать после рвоты ребенку.
Режим питания и диета
На вопрос: «Можно ли есть после рвоты?» — все специалисты отвечают однозначно: «Да, не только можно, но и нужно!» Но стоит отметить, что, скорее всего, ваш малыш сам откажется от еды в первые часы после прекращения неприятного процесса, поэтому вопрос: чем покормить ребенка после рвоты, станет актуальным только часов через 5-8. Грудным деткам для восстановления нельзя посоветовать ничего лучше, чем материнское молоко. Малышей же постарше можно начинать кормить рисовой или гречневой кашей, сваренной на воде и молоке в соотношении 1:1. Хочется заметить, что для детей любого возраста режим питания должен быть щадящим. Вот что ещё можно дать ребенку после рвоты:
- спустя 2 дня вводить в рацион творог, начиная с 20 г, и овощные пюре;
- жидкие блюда: нежирные супы или еду в полужидком состоянии;
- белковые продукты: отварное мясо в виде пюре или суфле;
- блюда, приготовленные на пару или путем запекания.
Диета после рвоты у ребенка исключает такие продукты, как свежий хлеб, сырые фрукты и овощи, свежевыжатые кислые соки, шоколад и другие сладости. Также ни в коем случае нельзя давать малышу острую и жареную пищу. Восстановить нормальное  кормление ребенка после рвоты помогут сухари либо подсушенный хлеб: уставшие от изнурительного недомогания малыши с удовольствием их грызут.
кормление ребенка после рвоты помогут сухари либо подсушенный хлеб: уставшие от изнурительного недомогания малыши с удовольствием их грызут.
Напоследок хочется сказать, если рвота у малыша периодически возобновляется, то необходимо обязательно обратиться к врачу. Он поможет установить истинную причину недомогания и назначит лечение. Все вышеуказанные рекомендации для восстановления ребенка после рвоты эффективны, но при острой ситуации (рвота с кровью, желчью, бледность кожных покровов, учащение пульса, понос) лучше не медлить и вызвать скорую помощь, ведь нет ничего важнее здоровья наших детей.
Чем кормить ребёнка после рвоты
В случае употребления некачественной или приготовленной с нарушениями пищи возникают симптомы пищевого отравления или пищевой токсикоинфекции.
Заболевание вызывают не сами патогенные микробы, которые находятся в пищевых продуктах, а вещества, образующиеся в процессе их жизнедеятельности и являющиеся токсичными для человека.
Диета при пищевом отравлении поможет быстро победить болезнь и помочь человеку «вернуться в строй».
Основные правила питания при пищевом отравлении
Целью диеты при пищевом отравлении является обеспечение максимального комфорта пищеварительного тракта, что достигается его химическим, механическим и термическим щажением.
Во время отравления возникают диарея и рвота, нередко неукротимая, поэтому задачами лечебного питания являются:
- восстановление электролитного баланса;
- снижение дегидратации и воспалительной реакции желудочно-кишечного тракта;
- ускорение процессов заживления слизистой.
Помимо прочего, необходимо восполнить организм белками, витаминами и минеральными веществами.
Согласно классификации по Певзнеру диета при пищевом отравлении является лечебным столом №1а.
Суточная потребность белков, жиров и углеводов:
- жиры – 80-90г, из них не менее 20% растительных жиров;
- белки – 80г, из них до 60-70% белков животного происхождения;
- углеводы – 200г.
За счет ограничения при пищевом отравлении питательных веществ до нижней границы физиологической нормы суточная калорийность диеты составляет 1900-2000 килокалорий.
Основные принципы
Режим питания. Питание должно быть дробным, до 6-7 раз в сутки. В первые три дня объем пищи составляет 150-200мл, затем постепенно увеличивается. Частое питание маленькими порциями снижает нагрузку на раздраженную слизистую пищеварительного тракта, позволяет пище усваиваться, что довольно проблематично при диарее и рвоте, постепенно возбуждает аппетит и активизирует работу пищеварительного тракта.
Питьевой режим. При пищевом отравлении очень важно соблюдать питьевой режим. Следует принимать не менее 2 литров жидкости в сутки. Во-первых, это помогает вывести токсины из организма, а, во-вторых, восстанавливает объем сосудистого русла и предотвращает обезвоживание. В первые сутки после отравления лучше вообще отказаться от приема пищи, только пить. Жидкость принимается небольшими порциями (по 50-100мл) каждые 30 минут, так как большие объемы питья провоцируют рвоту. Можно употреблять кипяченую или минеральную воду без газа, а также специальные растворы из порошков («Гидролит», «Оралит», «Регидрон»).
Кулинарная обработка. Учитывая, что диета должна обеспечить механическое щажение желудочно-кишечного тракта, в пище необходимо присутствие отварных или приготовленных на пару блюд в протертом или пюреобразном состоянии. Мясо на фарш прокручивается дважды. Таким образом существенно снижается нагрузка на желудок и все органы пищеварения, они работают в экономном режиме, а питательные вещества лучше усваиваются. Помимо этого, необходимо тщательно пережевывать пищу.
Температурный режим. Блюда и потребляемая жидкость должны подаваться в теплом виде (15-50°C). Слишком холодная или чересчур горячая еда вызывает рефлекторные спазмы сфинктеров желудка и пищевода и способствует рвоте. Кроме того, холодная или горячая пища раздражает поврежденный эпителий пищеварительного тракта и замедляет регенерацию.
Соль. Потребление поваренной соли несколько ограничивают: до 6-8г в день. Слишком соленая еда и питье раздражают желудочно-кишечный тракт и препятствуют восстановлению его слизистых.
Алкоголь. На время лечения, особенно в первую неделю, когда диета строгая, запрещается потребление любых спиртных напитков. Алкоголь оказывает раздражающее действие на органы пищеварения, мешает процессам регенерации, провоцирует рвоту. При несоблюдении данного условия печень и почки, которые особенно сильно пострадали во время атаки пищевыми токсинами, начнут функционировать еще хуже.
Длительность диеты. Длительность соблюдения строгой диеты составляет примерно 4-7 дней. Возврат к обычному питанию осуществляется постепенно и с осторожностью: вводится по одному-два нового блюда/продукта в день.
Разрешенные при пищевом отравлении продукты
Диета при пищевом отравлении, как было указано выше, расширяется постепенно.
В пище должно быть необходимое количество белков, по большей части животного происхождения, так как именно они нужны для строительства новых клеток и регенерации слизистых пищеварительного тракта.
Сложные углеводы тоже необходимы, но только в переработанном виде: компоты, кисели из сладких фруктов и ягод. Они участвуют в производстве гликогена в печени, тем самым усиливая ее обезвреживающую токсины функцию.
Не стоит забывать и о витаминах. Аскорбиновая кислота стимулирует защитные силы организма, укрепляет сосудистые стенки, обеспечивает целостность клеток эпителия слизистых. Витамины А и Е необходимы в борьбе со свободными радикалами, образующимися в процессе воспаления. Витамины группы В нужны для нормального пищеварения.
В список разрешенных продуктов входят:
- некрепкие или вторичные (первая вода после закипания сливается) бульоны из мяса, рыбы и птицы;
- слизистые супы из манки, риса, овсянки, после 3-го дня можно добавить в них молочно-яичную смесь, сливки или сливочное масло;
- нежирные сорта мяса и птицы (без кожи) в прокрученном и отварном виде (кролик, «белое» мясо курицы, телятина, говядина): фрикадельки, суфле, паровые котлеты – на 4-5-ый день;
- рыба нежирных сортов в виде парового суфле;
- протертые каши из риса, гречки, овсянки;
- молоко нежирное, некислый протертый творог;
- яйца всмятку или паровые омлеты;
- сливочное масло в небольших количествах или растительное масло в готовое блюдо;
- сухарики из пшеничного хлеба, крекеры, галеты;
- компоты, кисели, желе, муссы из сладких фруктов и ягод;
- соки натуральные с сахаром, разведенные водой 1:1, некрепкий чай с молоком, подкисленная лимоном вода, отвар шиповника, компот из сухофруктов, укропная вода.
Запрещенные продукты
Список запрещенных продуктов огромен, можно лишь успокоить себя тем, что диету соблюдать нужно недолго.
Из рациона исключаются все продукты, которые усиливают секрецию желудочного сока, поджелудочной железы и двенадцатиперстной кишки, чтобы уменьшить раздражающее действие соляной кислоты и ферментов на слизистые пищеварительного тракта.
Также следует отказаться от всех природных, и, конечно, синтетических раздражителей. Не допускается прием чрезмерно соленой и острой пищи, продуктов, богатых эфирными маслами и органическими кислотами.
Запрещаются сложные углеводы, содержащиеся в растительной клетчатке. Они повышают нагрузку на пищеварительный тракт, усиливают процессы брожения, чем раздражают его слизистые, вызывают вздутие живота и боли.
В первые дни лечебного питания после пищевого отравления ограничиваются жиры, так как организм тратит на их расщепление значительную часть энергии, кроме того, они, обволакивая слизистые желудка и кишечника, замедляют всасывание питательных веществ и усиливают явления диспепсии (рвота, диарея).
В список запрещенного входят:
- хлеб и вся выпечка;
- наваристые бульоны и сложные супы (борщ, окрошка, рассольник);
- жирные сорта мяса, рыбы и птицы, а также жилистое мясо;
- любые консервы;
- грибы в любом виде;
- все овощи;
- колбасы;
- фаст-фуд и полуфабрикаты;
- сыры, сметана и все кисломолочные продукты;
- крупы грубые: перловая, ячневая, кукурузная;
- бобовые (консервированный зеленый горошек с осторожностью);
- соленья, копчености, маринады;
- уксус, хрен, перец, пряные приправы, горчица;
- кислые фрукты, ягоды и овощи в свежем виде (редька, редис, щавель, смородина, зеленые яблоки и прочее);
- концентрированные соки, крепкий чай, кофе, какао, сладкие газированные напитки;
- соусы (кетчуп, майонез).
Необходимость соблюдения диеты
При пищевом отравлении соблюдение диеты занимает ведущее месте в тактике лечения. Лечебное питание поможет уменьшить болевые ощущения, снимет явления диспепсии, позволит избежать обезвоживания и истощения организма, а также быстро избавит его от токсинов. Кроме того, диета улучшает самочувствие больного и нормализует функции пищеварительного тракта.
Последствия несоблюдения диеты
В случае пренебрежения принципами лечебного питания человеку грозят различные осложнения со стороны желудочно-кишечного тракта. К самым «легким» и частым можно отнести:
Проблемы с желудком, а, следовательно, рвота, это довольно распространенная проблема у детей и взрослых. Рвота это один из рефлексов защиты организма. Это внезапный выброс содержимого желудка наружу, через пищевод и ротовую полость. Причины рвоты могут быть связаны с ЖКТ, также с заболеваниями ЦНС, с применением некоторых лекарственных препаратов. Самая распространенная причина рвоты — пищевое отравление. Что можно кушать после рвоты, когда желудок отказывается нам подчиняться? Какое питание приемлемо при отравлении с поносом и рвотой?
Восполнение потерянной жидкости
Независимо от того, какова причина рвоты, необходимо дать желудку немного отдохнуть и подождать, пока к больному вернутся силы и аппетит. Не нужно сразу предлагать ему еду, которая может, наоборот, ухудшить ситуацию.
Недопущение обезвоживания — это основная задача в случае рвоты и диареи. Снижение водного баланса в организме приводит к нарушению его функционирования. Поэтому обязательно нужно восполнять потери воды. Воду следует пить каждые 10-15 минут. Хороший вариант – минеральная вода, которая содержит полезные минеральные соли.
Однократное введение большего количества жидкости может принести негативные последствия. Следует также избегать газированных напитков, которые могут дополнительно раздражать желудок. Конечно, не нужно давать молоко, которое может только ухудшить самочувствие, и повторить приступы тошноты.
Питание после рвоты
Правильно подобранное питание после рвоты — это лучшее лекарство. К взрослому или ребенку после проблем с желудком неохотно возвращается аппетит. Если возникает желание поесть, то через несколько часов после рвоты можно потреблять небольшое количество продуктов, но не обязательно, лишенные жира. Хороший вариант — легкоусвояемый кисель или желе.
Необходимо начать потреблять небольшие порции каш из риса, кукурузной и манной крупы, приготовленные на воде. При улучшении состояния больного, можно добавить в каши, вареную морковь, тертое яблоко или сельдерей. Вы также можете съесть диетические сухари, натуральные кукурузные хлопья (без сахара).
Примерное меню из каш на 2 дня
| Завтрак | Обед | Ужин | |
|---|---|---|---|
| 1 день | Рисовая каша на воде с добавлением сливочного масла. | Каша из ячменя с добавлением сливочного масла. | Каша из овса на овощном отваре. |
| 2 день | Каша из кукурузного крахмала с яблоком с добавлением сливочного масла. | Каша из риса с молоком и яблоком. | Овсянка на молоке. |
Чтобы восполнить дефицит питательных элементов, с осторожностью потребляйте другие продукты. Начните с сэндвича из белого хлеба с тонким слоем сливочного масла и ломтиком постной ветчины.
Чем кормить ребенка при рвоте: что можно кушать ребенку после рвоты
Каши постепенно заменяйте вареными мясными и овощными блюдами. Хорошо переносятся в этот период вареные яйца всмятку.
Очень медленно добавляйте в свой рацион молочные продукты.
Старайтесь есть 4-5 небольших приемов пищи в день. В течение двух недель избегайте острых и жирных блюд, крепкого чая, кофе и алкоголя.
Если у ребенка развилась рвота, то, в первую очередь, необходимо обеспечить поступление в его организм достаточного количества жидкости и микроэлементов. Никакие лекарственные препараты, прекращающие рвоту, не способны заменить восполнения жидкости и микроэлементов в организме ребенка. Причем обильное питье в домашних условиях является основным и единственным методом лечения рвоты, спровоцированной стрессом, перегревом, кишечной вирусной инфекцией или пищевым отравлением. Поэтому в первую очередь при рвоте ребенку следует давать пить. Если ребенок не пьет или вырывает все, что выпил или съел в течение последних 3 – 4 часов, следует немедленно вызвать врача, поскольку это может быть признаком опасного заболевания (например, сотрясение мозга), требующего стационарного лечения.
При рвоте ребенку нельзя давать самостоятельно никаких противорвотных средств или антибиотиков. Ведь в подавляющем большинстве случаев рвота у ребенка вызвана отравлением, кишечной инфекцией, чрезмерной физической активностью, перееданием или иными вполне житейскими причинами, которые не представляют опасности. А если рвота спровоцирована какими-либо опасными факторами, ее купирование только усугубит состояние ребенка.
Кишечные инфекции или отравления, как правило, спровоцированы вирусами, а не бактериями, против которых антибиотики бесполезны и бессильны.
Принципы диетического питания после рвоты у ребенка
Поэтому давать их ребенку при рвоте нельзя. Многие «опытные» бабушки и мамы могут возразить, что после антибиотиков ребенок в течение 1 – 3 дней выздоравливает. Однако в норме легкая вирусная инфекция, способная провоцировать рвоту у ребенка, заканчивается самостоятельно именно в течение 1 – 3 дней, то есть, естественное выздоровление «опытными» мамами принимается за эффективность таблеток.
Однако многие родители все же предпочитают давать ребенку противорвотные средства, такие, как Церукал или Метоклопрамид. Но в таком случае они должны помнить, что помимо Церукала или Метоклопрамида следует обязательно поить ребенка, восстанавливая объем потерянной с рвотой воды и микроэлементов.
Поить ребенка лучше всего специальными растворами, приобретенными в аптеке, такими, как Регидрон Оптим, Трисоль, Дисоль, раствор Рингер-Локка и др. Однако если такой раствор купить невозможно, то можно приготовить его самостоятельно – растворить в 1 литре кипяченой воды чайную ложку соли и 5 ложек сахара. Поить ребенка следует именно такими соляными растворами, а не сладким чаем, соком, морсом и т.д. Более того, ребенку нельзя давать фруктовые соки, сладкие газированные напитки, рисовый отвар, кипяченое молоко или куриный бульон, поскольку данные жидкости не восполняют потери солей, а еще более усугубляют обезвоживание.
При восстановлении объема потерянной воды и солей необходимо соблюдать определенные правила для детей различного возраста, отраженные в таблице.
| Правила восстановления объема жидкости и солей при рвоте у ребенка до 1 года | Правила восстановления объема жидкости и солей при рвоте у ребенка старше 1 года |
| Давайте ребенку грудь или молочную смесь, как можно чаще | Кормите ребенка привычными продуктами, включите в его меню больше мяса, мучных изделий, отварных овощей и молочных продуктов. Исключите из меню ребенка сладости. Хорошо подходит для питания схема БРЯС – бананы, рис, яблоко и сухари, которая используется в день рвоты |
| Обязательно поите ребенка в перерывах между кормлениями | Поите ребенка из расчета 50 мл раствора на килограмм массы тела после нескольких эпизодов рвоты. В дальнейшем необходимо давать ребенку по 100 мл раствора на каждый эпизод рвоты |
| Если ребенок получает смесь, то нельзя ее менять | Давайте ребенку больше раствора, если его мучает жажда после выпивания положенного количества жидкости |
| Грудной ребенок должен получать 60 – 120 мл воды после каждого эпизода рвоты | Если ребенка рвет после питья, давайте пить ему снова медленными глотками |
| Поите ребенка медленно из ложки или шприца без иглы | |
| Поите ребенка столько, сколько он хочет, даже если выпьет больше нормы | |
| Если ребенок вырвал сразу после питья, попробуйте напоить его заново |
Если ребенок рвет и не пьет в течение 3 – 4 часов, или у него поднялась температура, следует немедленно вызвать врача.
Что можно есть после рвоты ребенку
Пищевое отравление – это собирательный термин, под которым подразумевают клинику острого расстройства пищеварения (тошнота, рвота, диарея), иногда в сочетании с другими симптомами, возникающего в результате употребления недоброкачественных продуктов питания или жидкостей.
Классификация пищевых отравлений
Пищевые отравления условно можно разделить на:
- инфекционные (вызваны микробами, вирусами или простейшими, либо продуктами их жизнедеятельности), эти виды отравлений правильнее называть пищевыми токсикоинфекциями (ПТИ).
- неинфекционные или токсические отравления (из-за попадания с пищей в организм химических токсинов, тяжелых металлов, ядов, употребления трав, растений или несъедобных грибов).
Пищевые токсические отравления происходят в результате употребления пищи или воды, в составе которой содержатся химические, растительные или животные яды:
- несъедобные грибы, либо грибы, собранные вдоль трасс, около химических производств и скопившие в себе вредные соединения,
- ядовитые растения (паслен, волчья ягода, белена),
- химические вещества (токсины, соли тяжелых металлов, консерванты, красители).
Пищевые токсикоинфекции возникают в результате употребления подпорченной пищи или пищи, обсемененной вредными микробами.
К ним относятся:
- сальмонеллез, листериоз, ботулизм, протей, клостридиоз,
- условно-патогенная флора (стафилококк, кишечная палочка),
- вирусы (ротавирус, энтеровирус).
Самыми опасными продуктами в плане развития пищевых токсических отравлений являются:
- молочные продукты,
- яйца, особенно сырые,
- мясные блюда, корнеплоды и зелень,
- рыбные блюда, особенно с сырой рыбой,
- кондитерские изделия с кремом,
- домашние консервы и соления, маринады,
- скоропортящиеся продукты, требующие хранения в холоде,
- продукты с нарушением целостности упаковки и сроков хранения.
- изделия общепита при нарушении санитарных правил при их приготовлении.
Характерные особенности пищевых отравлений
Особенностью пищевых токсикоинфекций и токсических отравлений является короткий период инкубации, около 2-6 часов и бурно развивающиеся проявления.
Кроме того, данные заболевания обычно являются опасными для окружающих, возникают в виде вспышек в семье или коллективе, у всех или почти всех употреблявших данные продукты.
Даже если продукт по внешнему виду и вкусу нормальный, отравление может возникнуть, так как он мог быть обсеменен опасными микробами в результате приготовления от болеющего человека, но микробы еще не успели размножиться и испортить блюдо.
Как определить опасные продукты
Потенциально опасными являются блюда, которые некоторое время хранились после приготовления, хотя вызвать отравления могут и свежеприготовленные продукты.
Есть несколько особых признаков:
- у продукта истек или скоро истекает срок годности,
- его упаковка нарушена или имеет дефекты (вмятины, потертости, нечеткость краски),
- продукт имеет нехарактерный запах,
- вкус и цвет продукта изменен,
- консистенция неоднородная, слоистая,
- при размешивании появляются пузырьки газа,
- есть осадок на дне, если продукт жидкий, нарушается прозрачность и т.д.
Симптомы пищевых отравлений
Особенности клинических проявлений зависят от многих условий – вида микроба или токсина, количества принятой пищи, состояния организма и прочих условий. Однако выделяется ряд типичных признаков отравлений:
- температура, от невысокой в 37-37.5 до 39-40 градусов,
- потеря аппетита, недомогание,
- расстройство стула и боли в животе схваткообразного характера,
- вздутие живота,
- тошнота и рвота,
- холодный пот, снижение давления.
В тяжелых случаях или при воздействии нейротоксических ядов возникают: нарушения зрения, двоение в глазах, нарушения мышечного тонуса, потери сознания, сильное слюноотделение (гиперсаливация), нарушения работы головного мозга (галлюцинации, бред, кома) или периферической нервной системы (парезы и параличи), признаки обезвоживания из-за потери жидкости со стулом и рвотными массами (сухость слизистых, снижение объема мочи и ее концентрированность, снижение массы тела).
Особенно опасны сальмонеллез, листериоз и ботулизм, особенно для беременных, кормящих и маленьких детей, а также пожилых – у них они могут закончиться летальным исходом.
Первые симптомы отравления могут возникать в сроки от 1-2 до 6-8 часов, постепенно в следующие 1-2 дня они прогрессируют, и без оказания помощи могут существенно навредить здоровью.
Диагностика
Основа диагностики пищевого отравления – это типичная клиническая картина, поражение сразу нескольких человек и указание на употребление одних и тех же продуктов.
Для выявления конкретного возбудителя проводят посевы:
- крови,
- испражнений,
- рвотных масс,
- пищевых продуктов, которые ели зараженные.
При подозрении на вирусную природу инфекции проводят экспресс-анализ на выявление вируса в крови.
При подозрении на токсическое поражение проводится исследование крови на токсины и проведение экспертизы проб продуктов, которые употреблялись заболевшими.
Лечение пищевых отравлений
При подозрении на пищевое отравление необходим вызов скорой помощи, а до ее приезда оказание первой медицинской помощи.
Данные действия применимы как ко взрослому, так и к ребенку:
- промывание желудка растворами соды или слабо-розовой марганцовки до тех пор, пока вода не станет чистой, без примеси пищи,
- затем необходим прием энтеросорбентов (смекта, энтеросгель, активированный уголь), запивать их необходимо достаточным количеством жидкости,
- если на прием большого объема жидкости возникает рвота, сорбенты растворяют в воде и принимают по глоточку каждые 5-10 минут,
- принимают прохладную жидкость с целью предотвращения обезвоживания (оралит, регидрон, если их нет, то сладкий чай с лимоном чередуя его с солевым раствором),
- создают покой для организма, временно отказываются от приема пищи.
Многие специалисты склоняются к назначению Энтеросгеля. Этот современный препарат на основе биоорганического кремния эффективно впитывает и выводит только токсичные вещества из желудка и кишечника. Энтеросгель проходит при этом ЖКТ «транзитом», никак не взаимодействуя со слизистой желудочно-кишечного тракта, в отличии от других сорбентов, которые прилипают к воспаленной слизистой и дополнительно ее травмируют. Препарат не провоцирует запор, не вызывает аллергии, разрешен к приему с первых дней жизни.
Строжайше запрещено при сильных пищевых отравлениях принимать без назначения врача:
- антибиотики,
- сульфаниламидные препараты,
- линекс, биопрепараты,
- противорвотные и противодиарейные средства,
- народную медицину в виде отваров и настоек разных растений (кора дуба, корки граната),
- алкоголь и спиртовые растворы.
В стационаре проводятся дальнейшие меры по устранению токсинов из организма и борьба с инфекцией, обезвоживанием и поражением нервной системы. При своевременном начале лечения отравления проходят бесследно за 3-7 дней.
Подробнее о питании после пищевого отравления — в нашей статье «Диета при пищевом отравлении»
Профилактика
Чтобы предотвратить или свести к минимуму риск пищевых отравлений необходимо соблюдать элементарные правила:
- готовить пищу только в условиях кухонь, регулярно проводить уборку в зоне приготовления и приема пищи,
- строго соблюдать правила кулинарной обработки продуктов, технологии приготовления,
- использовать только доброкачественные продукты, проверять сроки годности,
- по возможности не хранить скоропортящиеся продукты, либо хранить их в условиях холодильника не более 6-12 часов,
- с осторожностью относиться к продуктам с сырыми компонентами, особенно в общепите,
- всегда визуально и на запах проверять качество продуктов,
- не употреблять консервов домашнего приготовления, купленных на рынках,
- тщательно мыть руки и посуду,
- бороться с мухами и другими насекомыми в доме, и особенно на кухне,
- не употреблять в пищу незнакомых продуктов или блюд, особенно в общественных заведениях,
- всегда кипятить или фильтровать воду.
Что делать при отравлении
Симптоматика при расстройстве после употребления еды бывает абсолютно разной. Это связано с причинами появления недомогания, реакцией каждого отдельного органа ЖКТ на возбудители.
Симптомы разделяются на несколько степеней тяжести:
- Легкая. Не вызывает ярко выраженных болевых ощущений. Может сопровождаться ощущением тяжести живота, резями, тошнотой, нарушением стула или рвотными позывами. Чаще всего наблюдается головокружение, отдышка, сонливость, обильное выделение слюны, повышение или понижение давления, тахикардия, раздражение глаз, отек век. Длительность симптомов короткая, спонтанная или скоротечная. Обращение к врачу для взрослых необязательно;
- Средняя. Усиленная рвота, интенсивные нарушения стула (диарея, сопровождаемая сильными болями), обморок, нервное возбуждение, возможны галлюцинации, повышенная температура, расстройства зрения и слуха, спазмы мышц, озноб. Симптомы стабильны и длительны, при не оказанной помощи состояние больного ухудшается. Требуется врачебный уход;
- Высокая (Рисунок 1). Острая боль, судороги, шоковое состояние, печеночная недостаточность, плохая свертываемость крови, анемия, возможно кровотечение, спазм бронх (дыхательная недостаточность). Характеризуется длительной комой, пневмонией, эпилептическими припадками. Необходима срочная реанимация.
 Рисунок 1. Симптомы отравления высокой степени тяжести
Рисунок 1. Симптомы отравления высокой степени тяжести
В зависимости от выявленной степени недомогания, подбирается курс лечения для домашних условий или производится срочная госпитализация.
Стоит помнить, что из легкой в среднюю тяжесть симптомы могут перейти, если не помочь своему организму преодолеть вовремя токсические вещества.
Именно поэтому следует быть в курсе, что делать при отравлении пищей (или таблетками, морской водой, химическими элементами, спиртными напитками). Делятся типы недомогания на несколько групп.
Зависимо от группы подбирается способ, что делать при отравлении:
- Бактериальные. Процесс токсикации вызывается вредоносными бактериями (Рисунок 2), которые попадают либо воздушно-капельным путем, либо с едой: всем известной сальмонеллой, ботулизмом, стрептококками, стафилококками (провоцирующими энтеровирусные инфекции кишечника), разновидностями кишечных палочек и дизентерией Зонне. В некоторых случаях спровоцировано дрожжами, грибками, кисломолочными и другими бактериями, содержащимися в испорченной пище;
- Не бактериальные. Вызываются ядами не пригодных к пище грибов, ягод, фруктов, семенами, мясом некоторых рыб, внутренностями животных, а также продуктами, содержащими мышьяк, медь, бром, фтор и многие другие микроэлементы во вредоносных пропорциях.
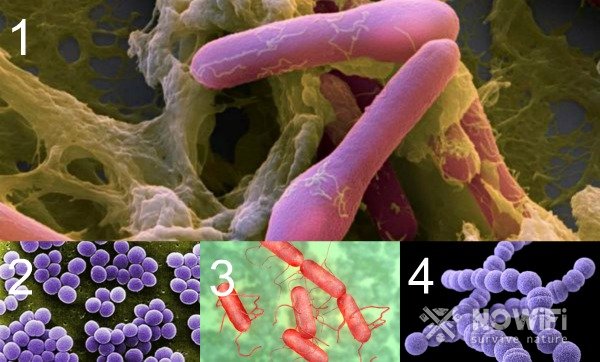 Рисунок 2. Вредоносные бактерии Ботулизма (1), Стафилококка (2), Сальмонеллы (3), Стрептококка (4)
Рисунок 2. Вредоносные бактерии Ботулизма (1), Стафилококка (2), Сальмонеллы (3), Стрептококка (4)
Первая помощь при отравлении оказывается при каждом типе, степени тяжести интоксикации разными способами.
Читайте также: Первая помощь при ушибах
Ботулизм
Ботулизм считается одной из самых опасных инфекций на планете. Это связано с тем, что ботулотоксин поражает центральную нервную систему (ЦНС), выявляется не сразу. Ситуация усугубляется отсутствием сыворотки. Однако на ранних стадиях заболевание можно вылечить.
 Рисунок 8. Симптомы ботулизма
Рисунок 8. Симптомы ботулизма
Какие симптомы сопутствуют ботулизму:
- Поражение глаз (Рисунок 8), мышечные боли, нарушения стула, диарея и тошнота, головные боли, слабость и даже изменения голоса. Самым последним и смертельным этапом является поражение мускулатуры всех внутренних органов и паралич ЦНС.
- Первая помощь при отравлении зараженной ботулизмом едой – это полное промывание ЖКТ, включающее кишечный диализ, затем срочная реанимация, введение сыворотки, прием антибиотиков, энтеросорбентов, капельницы.
Поскольку ботулизм может образовываться только в бескислородной среде и погибает при кипячении, консервацию перед потреблением нужно прогревать или кипятить.
Что можно есть при пищевом отравлении
После промывки и устранения источников токсикации перед пациентом стоит вопрос: что можно есть при отравлении. Через несколько часов после процедуры промывки больной испытывает зачастую огромный невыносимый голод. Во многих случаях еда не исключена, однако имеет достаточно много ограничений. Итак, что кушать после отравления, чтобы не начались осложнения?
 Рисунок 9. Продукты, запрещенные к приему при пищевом отравлении
Рисунок 9. Продукты, запрещенные к приему при пищевом отравлении
Основное правило – никакой холодной или горячей, жареной, острой, тяжелой пищи (Рисунок 9). В рацион должны войти легкие овощные супы без масла, разваренные каши, фруктовые пюре, соки, сухари, галеты. Все блюда подаются теплыми. Кисломолочное рекомендуется исключить, как и любое мясо (предотвращение риска развития энтеровирусной инфекции). Не следует также употреблять картофель, свежие овощи, орехи, фрукты (кроме бананов), любые жиры. Подробная диета при отравлении выписывается лечащим врачом.
Отравление лекарствами: что делать
Передозировка или употребление несочетающихся препаратов (как внешнее, так и пероральное) влечет не только общее недомогание, но может привести к летальному исходу. Это обусловлено тем, что любое вещество в малых дозах может стать лекарством, а в больших – ядом. Особенно вредоносна передозировка лекарств для ребенка, потому что даже обычная взрослая доза препарата вызывает сильное недомогание. Что нужно делать при отравлении препаратами?
Методы помощи отличаются в зависимости от того, куда и как было внесено действующее вещество:
- Кожа и слизистые промываются огромным количеством воды, приближенной по температуре к телесной. Промывание нужно для полного удаления действующего вещества;
- При воздействии препарата на дыхательные пути рекомендуется обеспечить пострадавшему приток свежего воздуха (открыть окно или вывести на улицу), после чего промыть глаза, носоглотку теплой водой;
- Больному дается обильное питье при пероральном приеме лекарств. Однако способы дальнейшей реанимации после передозировки следующими препаратами имеют различия: действие морфина и кодеина первично устраняются слабым раствором марганцовки; эффект анальгина устраняется слабым лимонным раствором, а йода – раствором соды и воды в соотношении 2:100.
В данных случаях вызывание рвотного рефлекса не противопоказано. Если после выпитой марганцовки рвота не последовала, необходимо дать еще до половины литра теплой подсоленной воды, спровоцировать рвотные позывы механически. Полное очищение наступает после 4 раз.
 Рисунок 10. При отравлении лекарствами обязательно вызывайте скорую помощь
Рисунок 10. При отравлении лекарствами обязательно вызывайте скорую помощь
Однако провоцирование рвотных позывов противопоказано при отсутствии возможности у больного контролировать свои движения при передозировке:
- Лекарственными спиртовыми растворами (йод, зеленка), а также спиртовыми напитками;
- Кислотами и щелочами.
Как только желудок будет очищен от действующего вещества, следует дать больному адсорбенты и дождаться заранее вызванного врача. При передозировке лекарствами вызов скорой помощи обязателен (Рисунок 10). Даже если после рвоты состояние улучшилось, пациенту необходимо сдать общий анализ крови, поставить несколько капельниц.
Острое отравление алкоголем
Еще одной распространенной причиной токсикации является алкоголь (Рисунок 11). Любые спиртные напитки вызывают общую интоксикацию, но в малых процентах.
 Рисунок 11. Для предотвращения отравления пейте только качественный алкоголь
Рисунок 11. Для предотвращения отравления пейте только качественный алкоголь
Если спиртное было некачественным, принималось на голодный желудок, заедалось несочетаемыми продуктами или произошла передозировка, наступает острое недомогание. Столкнувшись с данной проблемой, необходимо знать, что делать при алкогольном отравлении?
Первая помощь при отравлении алкоголем
Единственное правильное решение, что делать при алкогольном отравлении, – это перед оказанием помощи вызвать «неотложку». Затем следует ждать приезда бригады скорой, внимательно следить за тем, чтобы пострадавший вертикально сидел в тепле, пребывал в сознании, не засыпая. Покидать помещение, где находится больной, не рекомендуется, поскольку у отравившегося может начаться рвота. Активированный уголь при отравлении алкоголем будет бесполезен. Лучше применить более сильные порошковые адсорбенты, которые облегчат работу ЖКТ больного.
 Рисунок 12. Запреты при отравлении алкоголем
Рисунок 12. Запреты при отравлении алкоголем
Категорически запрещено (Рисунок 12):
- Оставлять пострадавшего одного в лежачем положении (а также стоящим);
- Предлагать пить воду, кофе или алкоголь;
- Вызывать рвоту и принимать холодный душ.
Что принимать при отравлении
Принцип, что принимать при отравлении, одинаковый для большинства типов. Рекомендуются к употреблению адсорбирующие вещества (Рисунок 13), которые после приема впитают токсины, очистят организм.
 Рисунок 13. Адсорбирующие лекарства
Рисунок 13. Адсорбирующие лекарства
При отравлении какие средства могут облегчить общее состояние? Лучше воспользоваться порошковыми адсорбентами. Уголь считается самым слабым из средств деинтоксикации.
Читайте также: Оказание первой помощи при переломах костей
Что делать при отравлении ребенка
Детский ЖКТ наиболее уязвим к любым токсинам. Во время детского острого отравления с температурой, что делать подскажут приведенные выше инструкции. Главное правило, что делать при отравлении ребенка – это как можно скорее вызвать врача и промыть желудок раствором марганцовки. Также необходимо узнать, что мог съесть малыш втайне (нередки случаи токсикации душистым мылом или шампунями) и сообщить работникам скорой.
В данной статье мы рассмотрели, что нужно делать при отравлении, как не допустить ошибки во время оказания первой помощи, а также какое лекарство от отравления считается самым эффективным.
Что такое пищевое отравление и кишечная инфекция?
Как известно, различные бактерии и вырабатываемые ими яды могут быть весьма опасными для человека и вызывать серьезные заболевания, особенно если они попадают внутрь организма человека.
Не меньшую опасность для человека могут представлять некоторые заведомо ядовитые продукты (например, ядовитые грибы).
Основным путем проникновения бактерий, их ядов и других токсичных веществ в организм человека являются продукты питания и вода. Внутри организма человека съеденные продукты питания задерживаются в желудке только на 1,5-2 часа, а затем переходят в тонкий кишечник, где бактерии могут быстро размножаться, а яды быстро всасываются в кровь.
О пищевом отравлении говорят в тех случаях, когда болезнь возникает после того как человек съедает испорченные продукты питания (продукты зараженные бактериями и их ядами).
При пищевом отравлении, вызванном ядами бактерий, сами бактерии, вырабатывающие яд, либо сразу погибают в кишечнике человека, либо быстро выводятся из него.
В тех случаях, когда после проникновения в кишечник человека бактерии продолжают размножаться и вырабатывать яды внутри организма человека, говорят о кишечной инфекции (син. микробное отравление, пищевая инфекция, пищевая токсикоинфекция).
В быту точно установить причину болезни практически невозможно. Единственное, что люди обычно знают о своей болезни в подобных ситуациях, это то, что им стало плохо, возможно после того, как они съели определенный продукт.
В связи с этим, в этой статье мы не будем рассказывать о том, как можно точно установить причину болезни и отличить пищевое отравление от кишечной инфекции, а подробно расскажем о том, что нужно сделать и на что нужно обратить особое внимание, если у взрослого человека или у ребенка появились тошнота, рвота, боли в животе, озноб, температура, сильный понос после употребления пищи (возможно испорченной или ядовитой) или грязной воды.
Различные виды пищевого отравления и кишечных инфекций чрезвычайно распространены во всем мире. Только в США ежегодно от этих заболеваний страдает более 70 миллионов человек, из которых погибает более 5 тысяч. Во всем мире от различных форм пищевых отравлений и инфекций ежегодно умирает более 4 миллионов людей, большинство из которых дети.
Причины отравления пищей
Один из «громких» мировых случаев пищевого отравления: В Германии в 2011 году около 4000 человек было госпитализировано в результате массового отравления, 53 человека из них не выжили. На отслеживание источника заражения потребовалось несколько месяцев. В результате многочисленных исследований была установлена причина, вызвавшая вспышку пищевого отравления – это оказались импортированные из Египта семена пажитника, ростки которого используются в качестве приправы к блюдам. Отравление пищей встречается повсеместно. Пик заболеваемости приходится на теплое время года. Провоцируют пищевое отравление у взрослого (симптомы и лечение будут рассмотрены ниже) различные микробы и бактерии, выделяемые ими токсины и продукты их жизнедеятельности (экзо- и эндотоксины), а также немикробные отравления (ядовитые продукты).
Основные причины отравлений пищей:
• токсикоинфекции – стафилококковый токсикоз и ботулизм, микотоксикозы, смешанные токсикоинфекции и др.;• ядовитые органические и неорганические вещества;• нарушении технологии изготовления блюд и неправильное их хранение, несоблюдение температурного режима;• загрязнение, обсеменение продуктов питания бактериями;• ставшие токсичными под воздействием различных факторов продукты и накопленные в кожуре и сердцевине овощей, ягод и фруктов пестициды, нитраты, гербициды, фунгициды;• немытые овощи и фрукты, нарушение гигиены приема пищи.
Великолепной средой для размножения бактерий являются многокомпонентные салаты, зельц и заливное, мясные блюда, десерты с кремовой основой, грибные консервы и вяленая рыба. Если у вас есть хоть капля сомнения в пригодности предназначенных для употребления в пищу продуктов, лучше откажитесь от них.
Пищевое отравление у взрослых: симптомы и лечение
У взрослых симптомы пищевого отравления в основном кратковременные, но сопровождаются они ярко выраженным нарушением работы пищеварительной системы и довольно часто приводят к общей интоксикации организма. К клиническим проявлениям патологии, которые наступают через несколько часов (иногда до двух суток) после отравления относятся:
• отрыжка с неприятным запахом;• ощущение тяжести в желудке;• тошнота;• рвота остатками пищи, жидкостью и слизью, иногда желчью;• боли в животе спазматического характера, колики различной интенсивности;• диарея, иногда с прожилками крови в стуле.
Рвота и диарея – попытки человеческого организма самостоятельно удалить патогенные вещества. О развитии интоксикации свидетельствуют боль в висках, в мышцах и суставах, слабость, повышение температуры тела. Несвоевременное лечение пищевого отравления увеличивает вероятность осложнений и может привести к дегидратации, инфекционно-токсическому шоку, сепсису, гиповолемии и т.д., вплоть до летального исхода.
Однако необходимости в госпитализации при легком течении заболевания и грамотно оказанной первой помощи при отравлении пищей обычно нет – лечиться можно и дома, если точно знать, что принимать в домашних условиях при отравлении.
Первая помощь при пищевом отравлении
Первая помощь при пищевом отравлении включает в себя проведение следующих терапевтических мероприятий:
• обязательное промывание желудка теплой водой (в некоторых случаях рвоту следует вызвать до 10 раз) – это ускорит выведение токсинов из желудочно-кишечного тракта до того, как они поступят в кровь;• срочное применение эффективного энтеросорбента в указанной производителем дозировке с учетом массы тела и степени выраженности симптомов – препарат свяжет токсины и выведет их наружу; • восстановление утраченной организмом жидкости при помощи регидратационных растворов;• отказ от приема пищи.
Срочно вызывайте неотложную помощь при наличии как минимум одного из следующих признаков: рвота и понос не останавливаются, в стуле присутствует кровь, отсутствует мочеиспускание или моча приобрела темный цвет, температура тела резко повысилась до отметки 38-40 градусов, в глазах двоится, нарушена координация движений, судороги, обильное слюноотделение или пена изо рта.



