Плеврит у кошек
Плеврит (pleuritis) – воспаление плевры, встречается у животных любого возраста, пола и породы. Плевра – это серозная оболочка, которая выстилает грудную полость изнутри, она же покрывает лёгкие. Плевра образует симметричные правый и левый мешки, пространство между которыми называется средостением. В средостении находятся трахея, пищевод, сердце, крупные кровеносные сосуды, лимфатические узлы, нервы.
Особенностью плевры является то, что между её листками есть щелевидные полости, в которых содержится незначительное количеством серозной жидкости. Она нужна для уменьшения силы трения плевры во время дыхания.
Кроме того, в каждом плевральном листке имеются микроскопические щелевидные отверстия в области средостения. При неблагоприятных условиях это способствует быстрому переходу патологических процессов с плевры на лёгкие и наоборот.
Классификация плевритов
По происхождению плевриты бывают первичные и вторичные.
Первичный плеврит – это поражение самой плевры, когда процесс воспаления изначально развивается в её тканях.
А вторичный плеврит — это осложнение заболевания соседних органов. В этом случае сперва возникают, например, болезни лёгких, опухолевые процессы и т.д., а уже вслед за этим воспаление переходит на плевру. Вторичные плевриты встречаются гораздо чаще, чем первичные.
По течению плеврит может быть острым, подострым, либо хроническим.
Острым плевритом кошка болеет обычно до 14 дней, подострый может длиться до 1,5 месяцев, а хронический затягивается на несколько месяцев или даже лет.
По локализации процесса различают ограниченный, то есть местный плеврит, а также диффузный, который распространяется в разных местах плевры.
Односторонний плеврит может поражать правую или левую сторону грудной полости, а двусторонний – обе.
По характеру процесса и наличию выпота плеврит бывает влажный и сухой.
При влажном плеврите в плевральную полость выделяется воспалительная жидкость. В составе могут преобладать кровь, гной, белок, микроорганизмы и фрагменты распавшейся ткани.
При сухом плеврите экссудат богат белком – фибриногеном. Он легко сворачивается, и оседает на поверхности плевры, жидкость при этом не скапливается.
Причины плеврита у кошек
Факторы, вызывающие воспаление, могут попадать в плевру из лёгких, по кровеносному или лимфатическому руслу.
К ним относятся:
1. Возбудители заболеваний: вирусы (например, FIP), бактерии (кокки), грибки, простейшие, гельминты.
2. Воспалительные процессы, переходящие с рядом лежащих органов. Например, с лёгких (пневмония, абсцессы), перикарда и т.д.
3. Опухоли лёгких, пищевода, средостенных лимфатических узлов или других органов грудной полости.
4. Травмы и операции на плевре и грудной клетке.
5. Патологии органов брюшной полости:
- панкреатит;
- почечная недостаточность (уремический плеврит);
- при разрыве диафрагмы органы смещаются из брюшной полости в грудную и сдавливают лёгкие, вызывая воспаление плевры.
6. Приём лекарственных препаратов, например, фурадонина.
7. Предрасполагающие факторы: весеннее – осенний период, переохлаждение, переутомление, несбалансированные питание и транспортировка, ослабленный иммунитет, стресс.
Симптомы плеврита у кошек
- Угнетение, повышенная температура тела; слизистые оболочки ротовой и носовой полости, конъюнктива синюшного цвета. В тяжёлых случаях бывает истощение.
- Нарушения со стороны дыхательной системы: — поверхностное учащённое дыхание, увеличение частоты сердечных сокращений, сухой болезненный кашель; — одышка при экссудативном плеврите с затруднённым вдохом; — если листки плевры срастаются в результате воспаления, то наблюдается брюшной тип дыхания, которое осуществляется за счёт сокращения диафрагмы и брюшной стенки; — при одностороннем экссудативном плеврите с большим количеством жидкости грудная клетка во время дыхания становится ассиметричной, и кошка принимает вынужденную позу, которая облегчает дыхание;
- Болезненность грудной клетки при ощупывании и прослушивании;
- Коричневая зловонная моча, сухой кал.
Диагностика плеврита у кошек
В первую очередь, врач проводит сбор информации об истории жизни и заболевании животного. Затем следует клинический осмотр, термометрия, аускультация (прослушивание дыхания). При сухом плеврите аускультация позволяет выявить шум трения плевры. Гнилостному плевриту соответствует шум плеска.
Необходимым исследованием является рентгенодиагностика, которая показывает наличие патологической жидкости в грудной полости. Кроме этого, на снимке обычно видно общее состояние сердца и лёгких.
 Плеврит у кошек — рентгенограмма в правой латеральной проекции
Плеврит у кошек — рентгенограмма в правой латеральной проекции
Для оценки тяжести состояния и степени выраженности реакции организма на болезнь будет нужен общий клинический анализ крови. В нём обращают внимание на увеличение нейтрофильных лейкоцитов.
Для изучения характера экссудата может потребоваться торакоцентез — прокол грудной стенки.
Также, по мере необходимости, проводятся диагностические мероприятия по сопутствующим заболеваниям.
Лечение плеврита у кошек
В первую очередь, для лечения плеврита потребуются антибиотики, сульфаниламиды, анальгетики, поливитамины, мочегонные препараты, а также другие средства, исходя из симптомов сопутствующих заболеваний.
При гнойном и гнилостном плеврите прибегают к торакоцентезу. Он необходим для удаления экссудата с последующим промыванием плевральной полости антисептическими растворами.
Обязательными условиями для скорейшего улучшения самочувствия и выздоровления являются покой и сбалансированное питание.
Прогноз
Плеврит у кошки – серьёзное заболевание, установить правильный диагноз и назначить комплексное лечение может только ветеринарный врач. Прерывать курс лечения нельзя, поскольку животное может погибнуть. Владелец кошки должен знать причину заболевания для исключения возможного рецидива.
При соблюдении всех рекомендаций, выздоровление наступает ориентировочно через 2-3 недели, хроническая форма протекает месяцами и годами. В целом, для плеврита прогноз осторожный.
Недержание мочи у собак
Эндометрит у собак
Асцит у собак
Если вы взяли котенка с улицы, что делать
Респираторные болезни кошек — диагностика и лечение
При хронических заболеваниях верхних дыхательных путей обследование включает в себя рентгенографию черепа. Также, при возможности, компьютерную томографию черепа. Всё это делается в сочетании с тщательным осмотром ротовой полости, риноскопии и ларингоскопии.
Кошки с подозрением на выпот в плевральной полости подвергаются рентгенографии и УЗИ грудной клетки с возможным торакоцентезом. Оценка плевральной жидкости используется для дифференциации типов выпота.
При патологиях нижних отделов дыхательных путей важное значение имеет хорошее качество рентгенограммы грудной полости. Должны быть сделаны боковая и вентродорсальная (или дорсовентральная) проекции. Рентгенография может подтвердить и локализовать болезнь, а также предоставить информацию о серьезности изменений.
Цитологическое исследование смывов с дыхательных путей используется для оценки слизи и характеристики типа воспалительного процесса.
В зависимости от результатов обследования, для лечения может быть применена специфическая терапия. Это может быть противомикробная, противопаразитарная, противогрибковая или противоопухолевая терапия.
Лечение астмы у кошек
Как и в случае людей, страдающих астмой, респираторные болезни кошек отвечают на комбинацию бронходилататоров и кортикостероидов (в оральной или инъекционной формах). Кошки с хроническим бронхитом или хронической обструктивной болезнью лёгких тоже могут отвечать на длительную комбинированную терапию кортикостероидами и бронходилататорами. Также могут быть полезны многие неспецифические методы терапии. Например капельные инфузии, противовоспалительные препараты.
У многих кошек респираторные синдромы не поддаются лечению и в итоге могут привести к сердечной или легочной недостаточности.
Последующие исследования и мониторинг пациентов необходимы для уточнения дозировки препаратов и эффективного контроля хронических заболеваний дыхательных путей у кошек.
Для профилактики рекомендуется соблюдение сроков вакцинации и ограничение воздействия инфекционных агентов. Нужны меры по минимизации воздействия раздражающих веществ — пыль, сигаретный дым, вредные пары. Также необходимо избавиться от аллергенов и плесени в целях профилактики респираторных болезней.
Причины возникновения плеврита
При раке лёгкого плеврит обусловлен тремя механизмами:
- Нарушение оттока жидкости вследствие повреждения лимфатических сосудов.
- Блокада опухолевыми лимфоузлами оттока по лимфатическим путям.
- Пропотевание жидкости из повреждённой опухолью лёгочной ткани.
При запущенном раке лёгкого возможно сочетание нескольких механизмов, но, с другой стороны, плевральный выпот возможен и при операбельной опухоли лёгкого, прилежащей или прорастающей плевру.
Истинный канцероматоз плевры, когда в плевральных листках располагаются метастазы рака, развивается у 49 – 80% пациентов. В 20% метастатический плеврит сочетается с другими внутрилёгочными метастазами. Редко выпот возникает при сдавлении верхней полой вены поражёнными раком лимфатическими узлами, экссудат может быть и воспалительным.
Каков характер жидкости, скажет только цитологическое исследование полученной при торакоцентезе — удалении жидкости из легких.
Чем опасен плеврит?
Наличие выпота в плевральной полости усугубляет клинические проявления рака лёгкого: одышку, кашель, слабость. Длительно существующий выпот с массивными плевральными наложениями часто сопровождают боли, но при крупных опухолях болевой синдром выражен слабо за счёт рефлекторного ограничения подвижности грудной стенки. Накопление экссудата в полости приводит к коллабированию (сдавлению) лёгкого и компрессионному ателектазу (нарушению вентиляции) органа. Нарушение вентиляции лёгочной ткани способствует бактериальной и вирусной диссеминации на фоне застойных явлений и иммунных нарушений.
В некоторых случаях симптомы плеврита возникают исподволь, иногда после периода общего недомогания и кратковременной лихорадки, купируемой антибиотиками. Несмотря на систематическое наблюдение онкологического больного, у большинства пациентов плеврит выявляется в стадии развёрнутой клинической симптоматики.
Главное и опасное — это развитие лёгочно-сердечной недостаточности, поскольку органы средостения смещаются в противоположную сторону, повышая внутригрудное давление с нарушением притока крови к сердцу.
Удаление жидкости — торакоцентез
Рано или поздно, плеврит укладывает человека в постель из-за нарастающей лёгочно-сердечной недостаточности, сводя к минимуму возможность самообслуживания. И тогда встаёт вопрос об эвакуации жидкости с последующим лечением, нацеленным на улучшение самочувствия пациента и замедление скорости выработки экссудата.
Удаление избыточной жидкости проводится только в стационарных условиях. Возможно, потребуется несколько процедур, поскольку не исключено образование сращений между листками плевры с образованием жидкостных «сумок».
Успешный торакоцентез не означает завершения лечения, необходимо подобрать качественную симптоматическую терапию, направленную на уменьшение клинической симптоматики заболевания и его осложнений, в том числе и кардиальных, при возможности, специальной противоопухолевой терапии. На данном этапе на первый план выходит обеспечение качества жизни.
на консультацию
круглосуточно
+7(495) 125-13-31
Причины и классификация
В зависимости от причин происхождения хилоторакс бывает:
- Врожденный – проявляется в периоде новорожденности или в детстве. Может вызываться наследственной атрезией грудного лимфатического протока и присутствием свища (плевропротоковой фистулы) между его нижним отделом и плевральной полостью. В ряде случаев выявить первопричину врожденного хилоторакса у плода не удается. Иногда эти состояния вызываются наследственными лимфангиэктазиями или родовыми травмами.
- Приобретенный – вызывается вторичными заболеваниями и состояниями, которые приводят к развитию осложнений со стороны лимфатической системы. Эта разновидность хилоторакса может выявляться в любом возрасте.
Приобретенный хилоторакс может быть травматическим или нетравматическим. Кроме этого, специалисты выделяют в отдельную разновидность идиопатический хилоторакс, который провоцируется курением на протяжении многих лет (у курильщиков сильный кашель может приводить к спонтанному разрыву лимфатического сосуда).
Травматический (или ятрогенный) хилоторакс вызывается различными травмами грудного лимфатического протока. Они могут возникать при следующих обстоятельствах:
- диагностические исследования: эзофагоскопия, пункция и катетеризация левых отделов сердца или подключичной вены, транслюмбарная артериография;
- кардиохирургические, торакальные, спинальные или абдоминальные хирургические операции, сопровождающиеся случайным механическим повреждением целостности грудного протока или его ответвлений;
- тупые травмы груди;
- проникающие ранения шеи и грудной клетки.
Повреждение грудного лимфатического протока ниже уровня V-VI грудных позвонков приводит к развитию правостороннего травматического хилоторакса, а поражения выше – к правостороннему.
Нетравматический хилоторакс может вызываться следующими заболеваниями и состояниями:
- онкологические патологии (рак плевры, лифангиомы протока, неходжкинские лимфомы, лимфангиоматоз средостения, кисты, затрагивающие лимфатические структуры шеи и средостения);
- аневризма грудной аорты;
- тромбоз левой подключичной вены;
- обтурация грудного лимфатического протока скоплением гельминтов;
- внутригрудной туберкулез;
- амилоидоз;
- саркоидоз;
- диафрагмальные грыжи;
- медиастинит;
- синдром верхней полой вены;
- хилезный асцит, вызывающийся сочетанным лимфангиолейомиоматозом.
Патогенез
При нарушении целостности грудного протока лимфа начинает поступать в полость средостения, но присутствующие в ней структуры какое-то время не позволяют ей проникать дальше. В результате формируется хилома. Однако лимфа не прекращает изливаться из протока и хилома продолжает увеличиваться, оказывая давление на листок плевры. Из-за сильного давления плевра прорывается и через сформировавшееся отверстие лимфатическая жидкость проникает в плевральную полость. Обычно после повреждения грудного протока до момента прорыва плевры проходит от 3 до 5 суток.
В первый день после излития в плевральную полость лимфа не оказывает негативного воздействия на ее ткани, но потом она пропитывает их, и плевра становится отечной, утрачивает свою эластичность. В нижних отделах полости накапливаются сгустки лимфы, и на них наслаивается фибрин.
Если повреждение грудного протока не закрывается, то лимфатическая жидкость продолжает постоянно накапливаться в плевральной полости и приводит к компрессии легких, органов средостения и полых вен. Сдавление приводит к утрате упругости и эластичности легочных тканей, ригидности органов. Из-за этого воздух поступает в легкие с затруднением, и они не могут расправляться в достаточной мере.
Компрессия полых вен вызывает их перегиб, который приводит к повышению давления. Из-за этого продукция лимфатической жидкости возрастает, и она в еще большем объеме поступает в плевральную полость.
Кроме сдавления органов и тканей хилоторакс осложняется утратой питательных веществ, которые находятся в лимфатической жидкости. В норме из грудного лимфатического протока в вены поступает около 3 л лимфы, содержащей до 75 % жиров, поступающих в организм вместе с пищей. Значительная утрата лимфатической жидкости при хилотораксе приводит к тому, что организм не может компенсировать утрату полезных веществ и у человека развивается истощение. Кроме этого, вместе с лимфой утрачиваются лимфоциты и эозинофилы, и у больных с хилотораксом возникают тяжелые отклонения в работе иммунной системы.
Симптомы

Течение хилоторакса может быть острым, подострым или хроническим. Первые два варианта обычно развиваются вследствие существенного нарушения целостности грудного протока и чаще наблюдаются при тяжелых травмах грудной клетки. Хронический хилоторакс возникает из-за постепенного и длительного попадания лимфы в плевральную полость или же развивается при ее значительном излитии, но при хороших впитывающих способностях листков плевры. Обычно хроническое течение этого состояния наблюдается при различных патологиях органов грудной клетки.
Возникающие при хилотораксе симптомы вызываются механическими и метаболическими изменениями, которые провоцируются сдавлением легких и органов средостения и утратой компонентов лимфы. Основные проявления этого состояния обычно возникают на 7-10-й день после излития лимфы в плевральную полость и становятся заметными при накоплении 200 мл и более лимфатической жидкости.
У больных с хилотораксом возникают следующие симптомы и жалобы:
- ощущения нехватки воздуха;
- бледность и синюшность кожных покровов и слизистых;
- постоянное присутствие одышки;
- отставание пораженной половины грудной клетки в акте дыхания;
- больной пытается лежать на пораженной стороне, так как в такой позе ему легче дышать;
- снижение артериального давления (вплоть до коллапса);
- тахикардия;
- ослабленное дыхание.
Особенно тяжело протекает хилоторакс, при котором ежедневно утрачивается около 1,5-2 л лимфы. При массивной или длительной утрате лимфы происходит общее истощение организма и у больных возникают следующие его проявления:
- снижение работоспособности;
- выраженная слабость;
- истощение;
- постоянное ощущение голода;
- ухудшение состояния кожи, волос и ногтей.
Кроме этого, тяжелое течение хилоторакса вызывает иммунодефицит, который приводит к повышенной восприимчивости к инфекциям. Проявления истощения и сбои в работе иммунной системы могут становиться причиной смерти больного.
Диагностика
Кроме осмотра и внимательного изучения жалоб больного для выявления хилоторакса проводятся следующие исследования:
- рентгенография органов грудной клетки;
- УЗИ плевральной полости;
- КТ грудной клетки;
- лимфография;
- лимфосцинтиграфия;
- диагностическая плевральная пункция с забором выделяющейся жидкости на анализ;
- анализ крови.
При нетравматическом происхождении хилоторакса для выявления причины заболевания может назначаться проведение биопсии лимфоузла, легкого, плевры. При необходимости выполняется диагностическая медиастиноскопия или торакоскопия с забором материала для последующего анализа.
Лечение хилоторакса должно начинаться как можно раньше и направляется как на вызывающее его заболевание (например, туберкулез, опухоли и пр.), так и на его последствия.
Для устранения лимфореи вначале применяются консервативные методики, позволяющие устранять бессимптомный или малосимптомный хилоторакс примерно у половины больных. Для этого пациенту выполняется серия плевральных пункций с удалением содержимого или проводится дренирование плевральной полости постоянным дренажем, обеспечивающим отток лимфы. Эти мероприятия позволяют устранять сдавление легких, органов средостения и обеспечивают устранение расстройств дыхания.
Для сокращения выработки лимфатической жидкости пациенту назначается высококалорийная диета с ограничением потребления жиров или рекомендуется парентеральное питание. Кроме этого, больным с хилотораксом назначается инфузионная терапия, направленная на устранение дефицита утраченных из-за лимфореи питательных веществ. Для этого используются белковые и солевые растворы. С целью рассасывания выпота в плевральной полости назначается внутривенно введение соматостатина.
При выполнении пункции в плевральную полость могут вводиться склерозанты, способствующие ее зарастанию. Эта методика (плевродез) позволяет предотвращать повторное развитие хилоторакса (например, при лимфорее, спровоцированной опухолями). В качестве склерозанта может использоваться биоклей, тальк и другие препараты.
При неэффективности консервативного лечения предпринимается попытка остановки лимфореи хирургическим путем. В зависимости от клинического случая для устранения хилоторакса могут выполняться следующие операции:
- плевроперитонеальное шунтирование;
- наложение лимфовенозного анастомоза;
- перевязка грудного лимфатического протока ниже и выше уровня фистулы;
- эмболизация лимфатического протока.
Прогноз при хилотораксе во многом зависит от причин его развития. Своевременное выявление и лечение этого состояния позволяет достигать положительных результатов. При хилотораксе, вызванном опухолями грудной клетки, прогноз наиболее неблагоприятный. К летальному исходу заболевание приводит примерно в 15-50 % случаев.
К какому врачу обратиться
При появлении одышки, ощущения нехватки воздуха, бледности, выраженной слабости следует сообщить о возникших симптомах своему лечащему врачу или обратиться к пульмонологу. После проведения ряда исследований и возникновения подозрений на развитие хилоторакса врач направит больного к торакальному хирургу для последующего лечения. В зависимости от первопричин лимфореи пациенту может назначаться консультация фтизиатра или онколога.
Хилоторакс – это состояние, которое сопровождается накоплением лимфатической жидкости в плевральной полости и возникает из-за нарушения целостности грудного лимфатического протока. Он может провоцироваться различными заболеваниями и травмами или развивается из-за врожденных патологий. Скопление значительного объем лимфы в плевральной полости приводит к развитию дыхательной недостаточности, нарушению работы органов средостения и утрате необходимых для нормальной жизнедеятельности веществ. Лечение хилоторакса может заключаться в выполнении дренирования плевральной полости или проведении серии плевральных пункций, обеспечивающих эвакуацию лимфатической жидкости. При неэффективности этих малоинвазивных методик больному назначается хирургическое лечение.
Рейтинг:





(голосов — 1, среднее: 5,00 из 5)
![]()
Загрузка…
Медицинская справка
Инфаркт легкого в действительности схож с одноименным заболеванием, затрагивающим сердечную мышцу. Оба процесса развиваются на фоне резкого прекращения кровообращения на определенном участке органа. В результате возникает кислородное голодание, как следствие, здоровые ткани атрофируются. Главное отличие состоит в том, что легочная патология не является смертельным состоянием. Только в случае отсутствия терапии и развития осложнений она может привести к смерти пациента.
Основные причины
Первоочередной причиной инфаркта легкого считается тромбообразование в сосудистой системе организма. Чаще всего сгустки крови образуются в венах ног и таза при длительном нахождении без движения. Например, в случае скелетного вытяжения после перелома или хирургических вмешательств.
Сформировавшись, тромбы вместе с током крови сначала попадают в правый отдел сердца, а затем в легкие. «Путешествующие» сгустки крови иначе называют эмболами. Поэтому в медицинской среде можно встретить еще одно наименование причины инфаркта — тромбоэмболия легочной артерии или ТЭЛА.
Среди факторов, выступающих в роли провокаторов образования тромбов, врачи выделяют следующие:
- преклонный возраст;
- нарушение процесса свертываемости крови;
- онкологические недуги;
- катетеры, установленные в крупных венах;
- сердечная недостаточность;
- ожирение;
- курение;
- использование эстрогенов в качестве оральных средств контрацепции.
Значительно повышает риск появления инфаркта легкого, анемия, нефротический синдром.
Патогенез недуга
Патология развивается от нескольких часов до суток. После острой фазы в пораженных тканях начинают откладываться солевые отложения. Этот период продолжается до 7 дней.
Участок легкого человека, который пострадал от дефицита кислорода, напоминает пирамиду. Его верхушка устремлена в сторону корня органа, а основание — противоположно. По мере развития патологического процесса ткани в этой области приобретают вишневый оттенок. Они становятся плотными по консистенции, заметно выпирают над здоровыми участками. Кровоснабжение плевры, находящейся близко к пораженному фрагменту легкого, не меняется. Однако внешне она становится матовой, а через какое-то время тусклой. В плевральной полости может накапливаться кровянистый секрет.
Читайте также: Василек синий: фото, описание, лечебные свойства и применение
Кислородное голодание мягких тканей влечет за собой их повреждение. Если из соседних здоровых участков в эту область устремляется кровь, развивается геморрагическая форма инфаркта. Когда к пораженной области присоединяется инфекция, возникает инфаркт-пневмония. Она существенно осложняет течение основного недуга.
Клиническая картина
Симптомы инфаркта легкого варьируются в зависимости от площади поражения и общего состояния здоровья больного. При незначительных повреждениях выраженная клиническая картина, как правило, отсутствует. Заболевание выявляют случайно, например, в ходе рентгенодиагностики. Однако и в этом случае явные признаки исчезают через 7-10 дней.
При сильном поражении легочной ткани проявляются симптомы острой закупорки сосудов. Больные могут жаловаться на острые боли в груди, инспираторную одышку. Кашель сначала сухой, затем приобретает влажный характер с выделением пенистой мокроты темного цвета. Если в секрете наблюдаются кровяные прожилки, можно заподозрить геморрагическую форму инфаркта. Причиной ее возникновения является разрыв сосуда, забитого тромботическими массами.
Еще одним симптомом инфаркта легкого является одышка. Ее появление сопровождается бледностью кожных покровов, выделением липкого и холодного пота. Среди прочих проявлений патологии врачи отмечают: поверхностное дыхание, нитевидный пульс, озноб и лихорадку.
Течение недуга у детей
У маленьких детей данная патология также возможна. Ей обычно предшествуют перенесенные инфекции (брюшной тиф или пневмония). Сопутствующими факторами развития считаются тяжелое течение гриппа и скарлатины.
Инфаркт у детей отличается небольшой площадью поражения. Поэтому выраженные клинические признаки отсутствуют. В подростковом возрасте патология проявляется выделением кровавой мокроты, тахикардией, одышкой. При появлении перечисленных симптомов необходимо сразу обратиться к врачу, а при необходимости пройти курс лечения.
Методы диагностики
Выявление заболевания начинается с опроса пациента, изучения его анамнеза и основных жалоб. Этими вопросами занимаются кардиолог или пульмонолог. На следующем этапе доктор прослушивает дыхательные пути на наличие в них хрипов или звуков бурления. После этого измеряет АД, проводит пальпацию живота.
Чтобы исключить ошибку в диагностике инфаркта легкого, пациенту необходимо постараться максимально точно описать беспокоящие его симптомы. Достаточно часто эту патологию путают с пневмонией. В результате лечение затягивается, развиваются опасные для здоровья осложнения. Чтобы этого не допустить, важно понимать, что боль при инфаркте появляется намного раньше повышения температуры или озноба. В случае пневмонии сначала возникает лихорадка, а только после клиническая картина дополняется болями и кровью в мокроте.
Читайте также: Противозачаточные таблетки «Джес»: аналоги, сравнение, инструкция и отзывы
На финальном этапе пациенту назначают анализы крови. На инфаркт указывает повышение билирубина при нормальном количестве лейкоцитов. Также диагностика подразумевает под собой назначение рентгенограммы и компьютерной томографии. С помощью этих методов исследования легко выявить присутствие патологии в организме.
Медикаментозная терапия
Инфаркт легкого — это серьезное состояние, которое требует оказания неотложной медицинской помощи в условиях реанимации стационара. Терапия обычно длительная и комплексная. Больному назначают одновременно несколько групп препаратов для растворения тромбов и купирования симптомов патологии.
Терапию начинают с фибринолитиков («Стрептокиназа», «Урокиназа»). Однако они противопоказаны беременным и лицам, недавно перенесшим инсульт. Дополнительно назначают прямые/непрямые антикоагулянты. Предпочтение обычно отдается «Гепарину». Данный препарат препятствует увеличению тромба в размерах и останавливает дальнейший процесс образования сгустков. В случае острой боли применяют наркотические анальгетики (например, «Морфин»). Они купируют дискомфорт и одышку, улучшают кровообращение.
После нормализации состояния больного лечение инфаркта легкого включает применение антибиотиков и симптоматических средств. Препараты из первой группы необходимы для профилактики воспаления и нагноения. Чаще всего используют «Азитромицин», «Цефтриаксон» и «Ципрофлоксацин». Облегчить работу сердца помогают инъекции гликозидов. Для ускорения регенеративных процессов в мягких тканях используют «Трентал».
Специфическая терапия продолжается не более 10 дней. Длительное применение лекарственных средств может привести к остеопорозу и тромбоцитопении.
Оперативное вмешательство
При высокой вероятности рецидива или наличии противопоказаний к медикаментозной терапии рекомендуется операция. Она подразумевает под собой установку кава-фильтров в почечные вены. Они позволяют приостановить движение тромба на его пути к легким человека. Сама операция проводится с использованием местного наркоза. После ее проведения больной еще несколько дней проводит в условиях стационара под наблюдением врачей.
Прогноз на выздоровление
Прогноз при инфаркте легкого делать достаточно трудно. В этом вопросе все зависит от степени поражения органа и своевременного лечения. Промедление в ходе диагностики может привести к необратимой деструкции легочной ткани. Смертность при этой патологии составляет от 5 до 30 % случаев. Существенно повышает вероятность летального исхода наличие сердечной недостаточности в анамнезе и повторяющаяся тромбоэмболия.
Возможные осложнения
Негативные последствия инфаркта легкого возможны при отсутствии своевременной и грамотной терапии. Среди них наибольшую распространенность получили следующие патологические состояния:
Читайте также: Вирус гриппа: штамм, симптомы, лечение и профилактика
Перечисленные осложнения инфаркта легкого могут стоить больному жизни. Поэтому не следует запускать патологический процесс и сразу приступать к лечению.
Способы профилактики
Признаки инфаркта легкого существенно ухудшают качество жизни больного. Чтобы не допустить их появления, необходимо заниматься профилактикой. Превентивные меры направлены на устранение факторов, способствующих обтурации легочных сосудов. Речь идет о борьбе с венозным застоем в нижних конечностях с целью предупреждения развития тромбофлебита. Для этого применяют антикоагулянты. Выбор конкретных препаратов, их дозировка и продолжительность приема определяются врачом.
Людям, находящимся в группе повышенного риска появления инфаркта легкого, лечебно-профилактический эффект оказывает качественный массаж ног. Также специалисты рекомендуют:
При своевременной диагностике и оказании квалифицированной медицинской помощи можно полноценно жить и после инфаркта легкого. Важно не пренебрегать профилактическими мероприятиями и следовать рекомендациям врача.
Источник
Описание заболевания
Что такое плевра? Это двухслойная серозная оболочка вокруг лёгких, состоящая из двух так называемых листков – внутреннего висцерального и наружного париетального. Висцеральная плевра непосредственно застилает лёгкое, его сосуды, нервы и бронхи и отделяет органы друг от друга. Париетальная оболочка покрывает внутренние стенки грудной полости и отвечает за то, чтобы при дыхании между листками лёгкого не возникало трения.
В здоровом состоянии между двумя плевральными слоями есть небольшое пространство, наполненное серозной жидкостью – не более 25 мл. Жидкость появляется в результате фильтрации плазмы крови через сосуды в верхней лёгочной части. Под действием каких-либо инфекций, тяжёлых заболеваний или травм она стремительно накапливается в плевральной полости, и в результате развивается плеврит лёгких.
Если сосуды работают нормально, лишняя жидкость всасывается назад, и на листках плевры оседает белок фибрин. В этом случае говорят о сухом, или фибринозном плеврите. Если сосуды не справляются со своей функцией, в полости формируется выпот (кровь, лимфа, гной) – так называемый выпотной, или экссудативный плеврит. Нередко у человека сухой плеврит впоследствии переходит в выпотной.
Вторичные плевриты диагностируются у 5–10% пациентов терапевтических отделений. Считается, что этой патологии одинаково подвержены и мужчины, и женщины, но статистика чаще отмечает поражение плевры у взрослых и пожилых мужчин.
Причины
Плевриты очень редко возникают как самостоятельный недуг, обычно они фиксируются на фоне других патологий инфекционной и неинфекционной природы. В соответствии с этим все разновидности болезни (и фибринозные плевриты, и выпотные) по причинам появления делят на 2 крупные группы.
Инфекционные причины
Инфекционное поражение плевры чаще всего служит причиной воспаления и формирования гнойного экссудата между плевральными листками. Возбудитель попадает внутрь несколькими путями: в результате непосредственного контакта с очагом инфекции (обычно в лёгком), через лимфу или кровь, а также из-за прямого контакта со средой (травмы, проникающие ранения, неудачные операции).
Причины инфекционных заболеваний плевры – это:
- Туберкулёзная палочка (туберкулёзный плеврит диагностируют у 20% пациентов);
- Бактерии (стафилококки, пневмококки и др.);
- Простейшие и паразиты (амёбы, эхинококки);
- Грибковые поражения (кандидоз, бластомикоз);
- Сифилис, бруцеллез, тиф и др.;
- Заражения после травм и проникающих ранений.
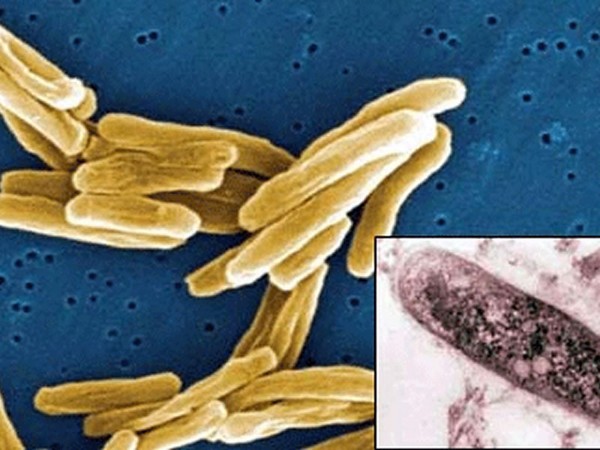
Туберкулёзная палочка
Неинфекционные причины
Плевриты неинфекционного характера могут возникать из-за системных заболеваний, хронических патологий, опухолей и др. Самые популярные причины таких недугов – это:
- Злокачественные образования в плевре или метастазы из других органов;
- Патологии соединительной ткани (ревматоидный артрит, системная красная волчанка, васкулиты и др.);
- Инфаркт миокарда и лёгочная эмболия (инфаркт лёгкого);
- Хроническая почечная недостаточность;
- Другие заболевания (панкреатит, лейкоз, геморрагический диатез и т. д.).
При формировании опухоли повреждается плевра и увеличивается образование выпота. В итоге начинают развиваться плевриты выпотные.
После лёгочной эмболии воспаление перекидывается на плевральную оболочку, при инфаркте миокарда недуг формируется на фоне ослабленного иммунитета. При системных патологиях (васкулиты, волчанка) плевриты развиваются из-за поражения сосудов; почечная недостаточность становится причиной воздействия на серозную оболочку уремических токсинов.
Разновидности
Современной медицине известны плевриты разнообразных видов и форм, и существует несколько классификаций этой патологии. Но в российской практике традиционно используют классификационную схему профессора Н.В Путова. В соответствии с ней различают следующие разновидности плевральных патологий.
По этиологии:
- Инфекционные (стафилококковый, туберкулёзный плеврит и др.);
- Неинфекционные (с указанием болезни, ставшей причиной);
- Неясной этиологии (идиопатические).
По наличию выпота и его характеру:
- Экссудативный плеврит (с серозным экссудатом, серозно-фибринозным, холестериновым, гнилостным и др., а также гнойный плеврит);
- Сухой плеврит (в том числе адгезивный плеврит, при котором фиксируются спайки между плевральными листками).
По течению воспаления:
- Острые плевриты;
- Подострые;
- Хронические.
По локализации выпота (степени поражения плевры):
- Диффузный (тотальное воспаление);
- Осумкованный плеврит, или отграниченный (диафрагмальный, пристеночный, междолевой и т. д.).
Также различают виды заболевания по масштабу распространения: одностороннее (лево- и правостороннее) или двустороннее воспаление плевральной оболочки.
Диагностика
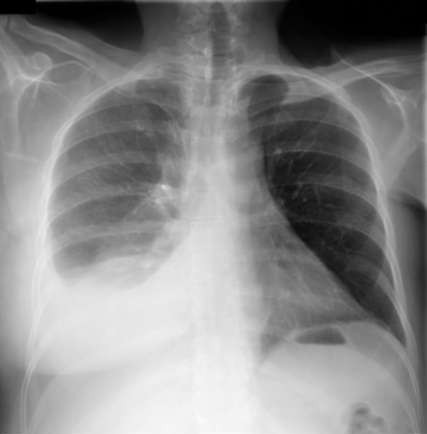
Рентгенограмма лёгких при экссудативном плеврите
Чтобы поставить правильный диагноз и подобрать соответствующее лечение плеврита, важно определить причину воспаления и формирования экссудата (при выпотных формах).
Диагностика этой патологии включает следующие методы:
- Беседа с больным и внешний осмотр;
- Клиническое обследование (прослушивание шумов в груди, пальпация и перкуссия – выстукивание области плеврального выпота);
- Рентген лёгких;
- Анализ крови и плеврального экссудата (пункция);
- Микробиологическое исследование плеврального выпота.
Самый эффективный метод диагностики плевральной патологии на сегодняшний день – это рентген. Рентгенограмма позволяет выявить признаки воспаления, объём и локализацию экссудата, а также некоторые причины заболевания – туберкулёз, воспаление лёгких, опухоли и др.
Лечение

Лечение плеврита
При диагностике плеврита лечение преследует две важнейшие цели – ликвидировать симптомы и устранить причину воспаления. Как лечить плеврит, в стационаре или в домашних условиях? Сухие формы заболевания у взрослых возможно лечить амбулаторно, при экссудативных формах необходима обязательная госпитализация. Туберкулёзный плеврит лечат в туберкулёзных диспансерах, гнойный – в хирургических отделениях.
Лечение плеврита проводят с помощью медикаментов в зависимости от разновидности:
- Антибиотики (для инфекционных форм);
- Нестероидные противовоспалительные средства и обезболивающие;
- Глюкокортикостероиды и иммуностимуляторы;
- Мочегонные и противокашлевые препараты;
- Сердечно-сосудистые средства.
Комплексное лечение плеврита включает в себя также физиотерапевтические процедуры, приём поливитаминов, щадящую диету. Хирургическое удаление экссудата из плевральной полости показано в следующих случаях: когда жидкости слишком много и выпот доходит до второго ребра или же жидкость начинает сдавливать соседние органы, а также когда существует угроза развития гнойной эмпиемы.
После успешного выздоровления пациенты, перенёсшие плевриты, находятся на диспансерном учёте ещё 2–3 года.
Чем опасен панкреатит
Хронический панкреатит – это прогрессирующее воспалительное заболевание поджелудочной железы, которое может быть обусловлено различными этиологическими факторами, однако в финальной стадии всегда приводящее к развитию экзокринной и эндокринной недостаточности железы. К ранним осложнениям панкреатита относятся синдром подпеченочной желтухи, абсцессы, кисты и псевдокисты, плеврит и пневмония, а также желудочно-кишечные кровотечения, а к поздним – собственно последствия недостаточной секреции поджелудочной ферментов и гормонов.
Причины возникновения
Поджелудочная железа – это железа внутренней и внешней секреции, она вырабатывает пищеварительные ферменты, биологически активные молекулы – регуляторы процесса пищеварения, а также гормоны инсулин и глюкагон, которые регулируют уровень глюкозы в крови. Среди наиболее распространенных причин воспаления поджелудочной железы выделяют алкогольную интоксикацию, различные заболевания желчных путей и зоны большого сосочка двенадцатиперстной кишки (туда впадают протоки поджелудочной и желчных путей). Выделяют два основных варианта хронического воспаления железы – обструктивный и кальцифицирующий. Первый вариант обусловлен тем, что на пути оттока секрета поджелудочной железы формируется то или иное препятствие (обструкция) – при желчнокаменной болезни, травмах, аномалиях развития или поражении места впадения протока в двенадцатиперстную кишку (БДС). Кальцифицирующий панкреатит развивается при злоупотреблении алкоголем, наследственных патологиях или при гиперпаратиреозе, когда в результате отложения кальция нарушается поступление панкреатического сока в протоки. В связи с тем, что поджелудочная железа вырабатывает ферменты, способные переваривать белки и жиры, то в результате нарушения поступления панкреатического сока в двенадцатиперстную кишку его компоненты от высокого давления в протоках начинают поступать и активироваться в тканях самой железы, происходит «самопереваривание» (некроз), химическое поражение поджелудочной.
Проявление
Клиническая картина обострения хронического панкреатита включает три основных симптомокомлекса:
-
воспалительно-деструктивный синдром, который обусловлен собственно некрозом части железы – боли в левом подреберье опоясывающего характера, признаки интоксикации (повышение температуры, боли в суставах, слабость, потеря аппетита), желтушность кожи и слизистых;
-
синдром нарушенной внешней секреции: стеато- и креаторея – частый жидкий стул с большим содержанием непереваренных жиров и эластических волокон, боли и вздутие в животе, тошнота, быстрое насыщение, гиповитаминоз, ухудшение состояния кожи и ногтей, снижение массы тела;
-
синдром нарушения внутренней секреции: снижение уровня инсулина с развитием нарушения толерантности к углеводам или сахарного диабета.
Диагностика панкреатита
Диагностикой и лечением хронического панкреатита занимаются врачи-терапевты, гастроэнтерологи, при наличии показаний к операции – хирурги.
На первом этапе диагностики проводят сбор жалоб и анамнеза. Характер болевого синдрома и его локализация может указывать на очаг поражения: при поражении хвоста поджелудочной боль возникает в левом подреберье, при поражении тела – в эпигастрии, над пупком, при поражении головки – в правом подреберье. Опоясывающие боли, которые распространяются от подреберий к спине говорят о тотальном поражении. Боли могут быть приступообразные, постоянные или комбинированные. При обострении хронического рецидивирующего панкреатита боли острые, режущие, как при остром приступе, но разрешаются самостоятельно, а при хроническом болевом варианте – постоянные ноющие. Диарея при обострении панкреатита обычно переходит в запоры при стихании воспаления. При физикальном осмотре можно выявить на коже груди и живота сыпь, боль при пальпации области поджелудочной железы, положительные симптомы раздражения. Решающий этап в диагностике панкреатита – лабораторно-инструментальное обследование. В общеклиническом анализе крови отмечаются признаки воспаления, однако особо значение имеет повышение ферментов поджелудочной в биохимическом анализе крои и мочи (амилазы, липазы). При исследовании кала обнаруживают большое содержание непереваренных мышечных волокон и жиров (стеато и креаторея), большое диагностическое значение имеет снижение эластазы-1. При проведении дуоденального зондирования используют стимуляцию внешней секреции – секретинпанкреозиминовы тест (при нарушении внешнесекреторной функции объем секреции и количество ферментов снижается). Внутрисекреторная функция оценивается с помощью глюкозотолерантного теста, уровня инсулина или с-пептида. Из инструментальных методов используют УЗИ, КТ или МРТ, а также ретроградную холангиопанкреатографию.