Здравствуйте, дорогие родители, бабушки и дедушки. Сегодня мы поговорим о том, что собой представляет лимфаденит у детей, лечение этого недуга. В этой статье мы рассмотрим основные признаки заболевания, причины его возникновения и способы диагностики, а также методы лечебной терапии.
Основные признаки
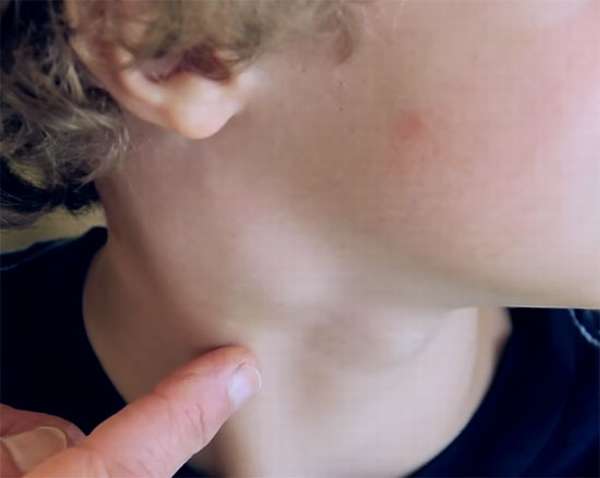 Заметное увеличение шейного лимфоузла
Заметное увеличение шейного лимфоузла
Если диагностируется лимфаденит у детей, симптомы его проявления зависят от течения заболевания.
Серозная стадия неспецифического острого лимфаденита (с первых по третьи сутки) характеризуется такими признаками:
- значительное увеличение регионарных лимфоузлов, их болезненность, сохраняется подвижность,
- кожные изменения отсутствуют,
- общее самочувствие ребенка удовлетворительное,
- температура может быть нормальной, также субфебрильной.
С наступлением гнойной стадии во время острого периода (с третьих по шестые сутки) присутствуют такие симптомы:
- плохое самочувствие,
- ухудшение или полное отсутствие аппетита,
- головная боль,
- лихорадка,
- общая слабость,
- нарушение сна,
- периодические боли резкого характера в воспаленных лимфоузлах,
- возникновение аденофлегмоны, с последующим выходом гноя за пределы лимфоузлов,
- периаденит,
- гиперемия и отечность кожи над пораженным лимфоузлом.
Хроническому течению характеризуется:
- нормальное самочувствие,
- увеличение лимфоузлов, при этом отсутствует болезненность,
- лимфатические узлы практически неподвижны, достаточно плотные, нагноение отсутствует или проявляется в малой степени.
Важно знать, что при регулярном воспалении лимфатических узлов, когда присутствует вялотекущий лимфаденит, происходит их атрофия, в дальнейшем они замещаются грануляционной тканью.
При лимфадените бактериальной этиологии наблюдаются:
- болезненность при пальпации,
- поражение узла с одной стороны,
- флюктуация,
- гиперемия кожи в области воспаленного лимфоузла.
Диагностика
- Тщательный осмотр ребенка врачом с учетом жалоб и характерных симптомов.
- Клинический анализ крови.
- Ультразвуковое исследование лимфатических узлов.
- При необходимости рентген и туберкулиновые пробы.
- При инфекционном характере лимфаденита — пункция с последующим бакпосевом материала.
- При подозрении на опухоль — биопсия с последующей гистологией
- Могут назначаться консультации инфекциониста, гематолога, онколога, фтизиатра, хирурга или отоларинголога.
Терапия применима только после точного определения диагноза и установки причин возникновения болезни.
Малышу могут назначить следующие препараты:
- Этиотропные средства в случае инфекционного характера заболевания. Курс лечения будет состоять из приема макролидов, цефалоспаринов, иммуномодулирующих препаратов.
- Если заболевание носит вирусную этиологию, применяются противовирусные средства, а также иммуномодулирующие препараты.
В качестве антибиотика может применяться Арбидол, в качестве противовирусного — Ацикловир, в качестве иммуномодулятора — Виферон.
Профилактика
- Оберегать малыша от возможного травмирования.
- Не допускать распространение инфекции в организме.
- Если у ребенка появились ссадины или ранки, своевременно их обрабатывать антисептическими препаратами.
- Уделять особое внимание витаминотерапии, закаливанию и ежедневным физическим упражнениям. Все это влияет на укрепление иммунитета карапуза.
- Следите за гигиеной ротовой полости. Дважды в год посещайте стоматолога.
- Не запускайте простудные и инфекционные заболевания, своевременно их лечите.
Теперь вы знаете, что такое лимфаденит у ребенка, как он проявляется и что его провоцирует. Помните о необходимости соблюдения профилактических мероприятий для предотвращения развития подобного заболевания. Берегите здоровье своих детей, чтобы они могли правильно развиваться и радоваться каждому новому дню.
(Пока оценок нет)
Загрузка…
Что такое лимфаденит?
Это воспаление (протекающее остро или хронически), которое затрагивает лимфоузлы и возникает из-за проникновения в них патогенов или их токсинов. Иногда развивается автономно, но всегда говорит об аномальном процессе в том или ином органе. Продолжительное сохранение воспаления в лимфоузлах чревато рядом серьёзных последствий, зачастую опасных для человека.
Лимфаденит является очень распространённым состоянием и сопровождает многие инфекции.
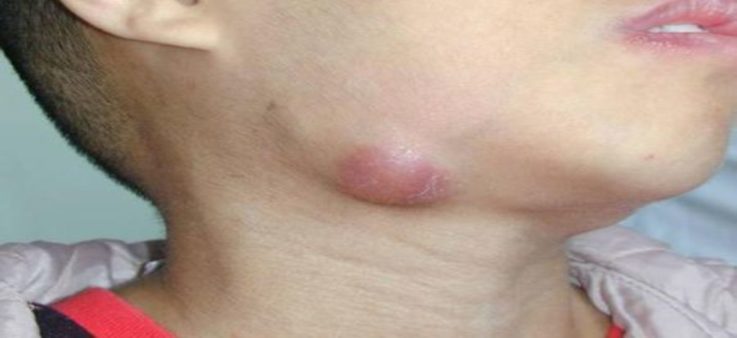
Отсутствие лимфаденита, что в настоящее время можно встретить довольно часто, не исключает присутствия в организме патогена или его токсина.
В норме можно прощупать только несколько увеличенные и безболезненные лимфоузлы, находящиеся под нижней челюстью, иные узлы не пальпируются. Данное состояние отмечается у более чем 75% населения.
Коротко о лимфатической системе
Лимфосистема представлена:
- селезёнкой;
- лимфатическими сосудами и узлами;
- лимфой.
Является сосудистой сетью, выполняя несколько важнейших задача, например:
- уничтожение болезнетворных организмов и их токсинов;
- помощь в метаболизме.
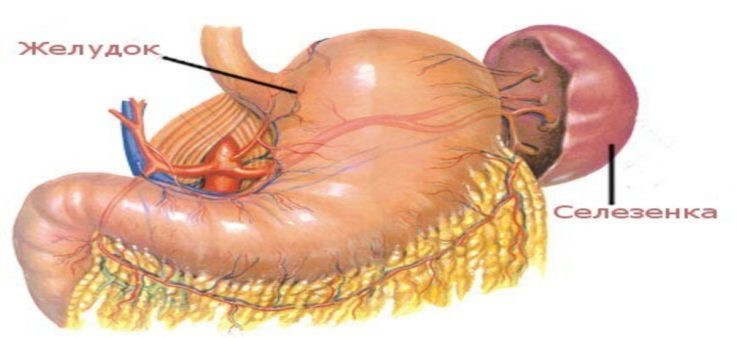
Селезёнка — центр лимфосистемы, а у плода также выполняет роль кроветворного отдела. Но после рождения эта функция угнетается и в ней происходит процесс дифференцировки лимфоцитов — ведущих охранителей системы иммунитета. Именно в селезёнке они приобретают свои специфические функции. Формируются эти клетки в костном мозге, которых преимущественно располагается в костях таза, рёбрах, грудине, позвонках. Оттуда в общий кровоток они поступают в незрелом виде и окончательно развиваются, попадая в селезёнку.
Лимфатические сосуды формируются при сочетании более мелких структур — лимфатических капилляров. Главная функция — отток лимфатической жидкости от внутренних органов к лимфоузлам, которые соответствуют определённому региону. Сосудистые каналы же образуют более крупные структуры — лимфатические протоки и стволы. От них лимфа отходит в крупные вены, возвращаясь в общий кровоток.
Наиболее внушительными считаются:
- грудной лимфатический проток, собирающий лимфу от левой половины груди, брюшины, органов таза и ног;
- правый лимфатический проток — от правой верхней конечности, правой части груди, шейного и головного участка;
- левый ярёмный ствол — от левой половины шейного и головного участка;
- левый подключичный ствол — от левой верхней конечности.
Лимфоузлы выглядят как маленькие шарики от 1 — 2 мм до 2 см в диаметре. Располагаются они по ходу лимфатических сосудов. Поверхность узелка застилается соединительнотканной капсулой, под которой сконцентрировано огромное число лимфоцитов. Главная задача — предупреждение генерализации аномальных процессов.
Они являются специфическим барьером на пути различных инфекционных агентов и локализуются:
- в шейной и головной зоне (подчелюстные, передние шейные, затылочные);
- в руках и ногах (локтевые, подмышечные, подколенные и паховые);
- в груди;
- в животе и брюшине (подвздошные, брыжеечные и тазовые).
Лимфа образуется во многих тканях организма за счёт перемещения некоторой жидкой и белковой части (около 10%) из кровеносных капилляров в лимфатические. В ней также находятся углеводы, жировые вещества, различные клеточные и микроэлементы.
Лимфатическая система является важнейшей составляющей организма, без которой он попросту не смог бы выжить, так как ежедневно его атакуют миллионы вредоносных частиц.
Виды лимфаденита
Прежде всего различают:
- острый лимфаденит. Образуется при попадании в лимфоузлы высокопатогенными организмами. Отличается интенсивным и быстротекущим воспалением в лимфоузле, протекающим на фоне недомогания — выраженной слабости, мигрени, жара. Без должной медицинской помощи склонен к переходу в гнойную форму;
- хронический лимфаденит. Часто становится последствием невылеченного острого процесса, этиологическим фактором является слабовирулентная (неагрессивная) флора. Характерно для сифилитеческого, туберкулёзного поражения.
В зависимости от возбудителя:
- специфический. Эту разновидность способны вызывать: микобактерия туберкулёза, чумная палочка, туляремийные бактерии, бледная трепонема, бруцеллы, актиномицеты, гонококки и др. Т.е. патология образуется на фоне специфических заболеваний — при гонорее, сифилисе, чуме, туберкулёзе, актиномикозе, туляремии, бруцеллёзе;
- неспецифический. Формируется при внедрении в организм ряда заразных и различных по структуре агентов, вызывающих нетипичные формы заболеваний. Среди возбудителей могут присутствовать: бактерии — стрептококк, моракселла, стафилококк, гемофильная или кишечная палочки, протей; вирусы — парагриппа, гриппа, респираторно-синцитиальный вирус, аденовирус, парамиксовирус, парвовирус; грибы — чаще всего рода Кандида.
По распространённости:
- одиночный — воспаление одного лимфоузла;
- регионарный — одной области;
- генерализованный — в воспаление вовлекаются множество лимфоузлов различных областей.
По характеру воспалительных изменений выделяют:
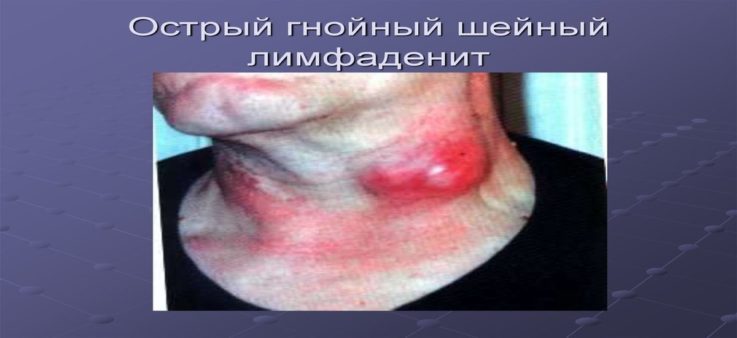
- гнойный лимфаденит — в узле присутствуют гнойные массы, которые обусловлены бактериальной флорой. Часто образуются абсцессы и аденофлегмоны — ограниченные и разлитые гнойники, требующие хирургического вмешательства;
- гиперпластический — характеризуется значительным скоплением в узле клеток иммунной системы (в основном лимфоцитов, макрофагов, нейтрофилов) и разрастанием;
- катаральный или простой, при котором отмечается незначительное недомогание, увеличение и гиперемия (покраснение) поражённого лимфатического узла;
- геморрагический — возникает пропитывание повреждённого узла кровью, наблюдается при сибирской язве или чуме;
- некротический — формируется значительное по размерам омертвение ткани лимфоузла.
В зависимости от места расположения:
- мезентериальный (мезаденит);
- шейный;
- подчелюстной;
- околоушной;
- подмышечный;
- паховый.
Наиболее грозной считается мезентериальная локализация лимфаденита ввиду сложности в её диагностике и возможности развития опасных жизнеугрожающих осложнений.
Какие клетки организма участвуют в патологическом процессе?
При внедрении патогена (гриба, вируса или бактерии) некоторые его части с лимфой попадают в регионарные лимфоузлы. Также патологическая микрофлора может проникать сразу в лимфоузел при его ранении. В нём формируется воспалительная реакция, за которую отвечают следующие клетки нашего организма:
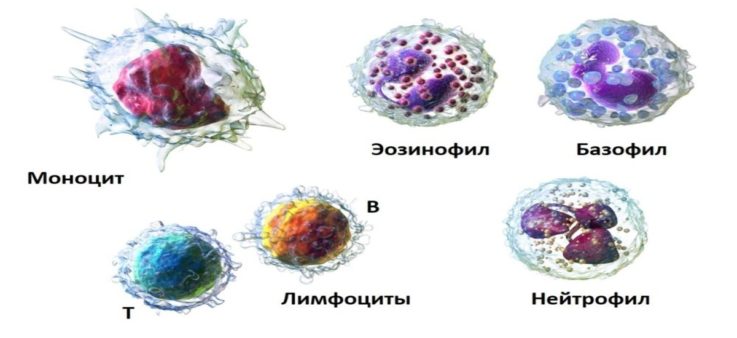
- нейтрофилы. Именно они отправляются в очаг воспаления и стремятся уничтожить всех микроорганизмов на своём пути. Нейтрофилы способны разрушать мембраны инфекционного агента благодаря образованию в них спецвеществ — перфоринов и гранзимов. После данные клетки погибают и высвобождают множество биоактивных элементов — серотонина, гистамина, брадикинина, простагландинов и др. Их концентрирование влечёт за собой «притяжение» в воспалительный очаг других защитных клеток;
- лимфоциты — первые контактируют с микроорганизмами, способствуют их распознаванию. Также они управляют активностью других защитных клеток;
- моноциты — очищают воспалительный очаг от фрагментов патогенов и некромасс. Способны впитывать частицы разрушенных тканей и крупные микроорганизмы;
- базофилы — поддерживают воспаление в поражённом лимфатическом узле, выделяя в очаг разные биоактивные вещества (гистамин, серотонин, брадикинин и множество других);
- эозинофилы — клетки, способные оказывать защиту организма человека от различных паразитов, например, глистов — анкилостом, аскарид, остриц и др.
Миграция новых клеток иммунной системы в воспалительный очаг сопровождается гиперплазией, ростом лимфоузла в размерах, а выделение биоактивных веществ обуславливает болезненность в поражённой области.
Лимфаденит — симптомы заболевания
Проявления патологии связаны с двумя механизмами:
- наличием воспалительных изменений;
- распространением возбудителя в организме.
Выделяют следующие признаки.
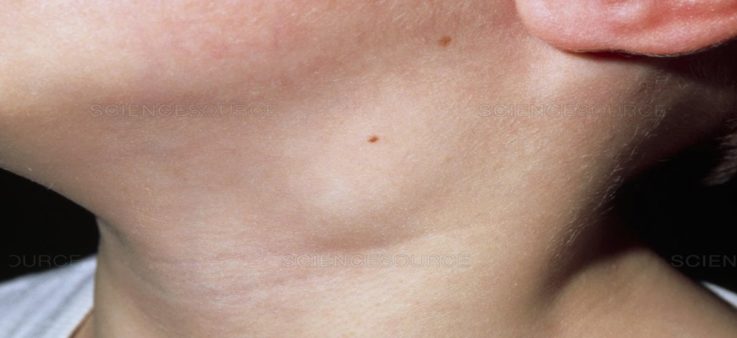
- Увеличение поражённых узлов (подчелюстных, паховых, шейных, мезентериальных, подмышечных, подколенных, локтевых) в размерах. В гиперпластическую стадию могут достигать 10 — 15 сантиметров (хотя в норме составляют всего лишь несколько миллиметров). На ощупь они будут плотной консистенции, округлой или овальной формы, слишком болезненны и не соединены (спаяны) с окружающими тканями, т.е. с лёгкостью двигаются из стороны в сторону.
- Выраженная боль. Первые дни заболевания болезненность не выражена, но по мере прогрессирования она значительно возрастает — усиливается при малейшем движении в области расположения лимфоузла, до него становится невозможно дотронуться. В зависимости от расположения лимфоузлов боль может локализоваться в области живота, шеи, паха, нижней челюсти, коленной, локтевой и подмышечной зоне. При ушной локализации болевой синдром усиливается при приёме пищи или разговоре; шейной — при поворотах головы, проглатывании еды; паховой — во время полового сношения, а также при ходьбе, что значительно затрудняет передвижение больного; подмышечной — пациент вынужденно отводит руку в сторону, чтобы уменьшить давление на воспалённый лимфоузел. Кроме того, болевые ощущения могут проявляться и в состоянии покоя.
- Изменение кожного покрова. В начальных стадиях он может оставаться без изменений. Затем возникает гиперемия (покраснение) поражённой области, её отёк, который выглядит как припухлость воспалённой зоны. Местная температура в данной области несколько повышена, в среднем на 1 — 2 °C.
- Возможны явления отёка, отчётливо определяющиеся в области верхних либо нижних конечностей. Возникают они в тяжёлых случаях при нарушениях циркуляции лимфатической жидкости. Также в поражённой области снижается чувствительность — возможны ощущения «ползания мурашек», онемения и покалывания. Особенно отчётливо наблюдаются данные признаки при подмышечном лимфадените.
- Системные реакции. Возбудитель заболевания распространяется за границы узелков. Отмечается: жар, достигающий в некоторых случаях 40 °C, утомление, недомогание, чувство разбитости, сонливость, мигрень, а также миалгия и артралгия.
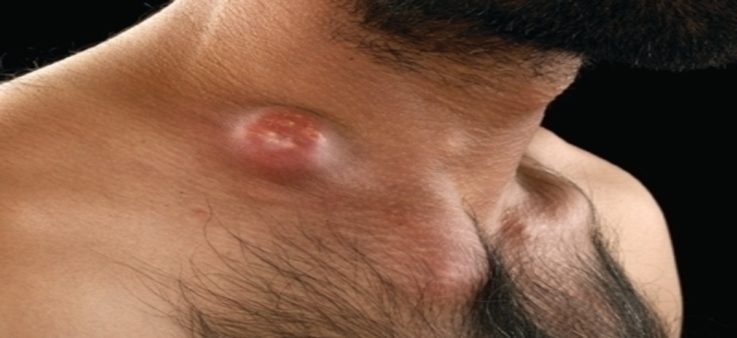
- Нагноение лимфоузлов. Говорит о присутствии бактериальной флоры. Узелки срастаются с близлежащими тканями и между собой (образуя специфический конгломерат – «пакет из лимфоузлов»), становятся плотными и практически неподвижными. Кожа над очагом отёчна, напряжена, ярко-красного цвета. Значительно ограничиваются различные движения в повреждённой области (вплоть до невозможности повернуть на несколько градусов шею и т.д.), усиливается болезненность и ухудшается самочувствие — жар, слабость, мигрень и другие симптомы интоксикации.
- В тяжёлых случаях чрезмерно выросшие узелки способны сдавливать соседствующие анатомические структуры — голосовые связки, нервы, сосудистые каналы и органы. Что может сопровождаться изменением тембра голоса, затруднением дыхания, нарушением акта глотания и кровоснабжения отдельных областей.
Зачастую лимфаденит сочетается с лимфангитом — воспалительным процессом, распространяющимся на лимфатические сосуды. Они будут пальпироваться (прощупываться) как тонкие, плотные, нитеобразные структуры, которые отходят от поражённого лимфатического узла.
Лимфаденит при беременности
Воспалительные изменение лимфатических узлов при беременности зачастую связывают со снижением активности иммунной системы. В период вынашивания ребёнка женщины становятся подвержены многим инфекционным заболеваниям, особенно вирусной природы. Так, например, в среднем каждая беременная женщина болеет острыми респираторными заболеваниями, сопровождающихся шейным лимфаденитом, около двух-трёх раз. Также у «дам в положении» чаще диагностируется кольпит и вульвит — воспалительные заболевание влагалища и наружных половых органов. При данных патологиях зачастую выявляется воспаление паховых лимфоузлов, которое разрешается после своевременного лечения. Наибольшую опасность при беременности составляет специфический лимфаденит, например, туберкулёзной природы. Противотуберкулёзные средства обладают высокой токсичностью и выраженным негативным влиянием на рост и развитие плода.
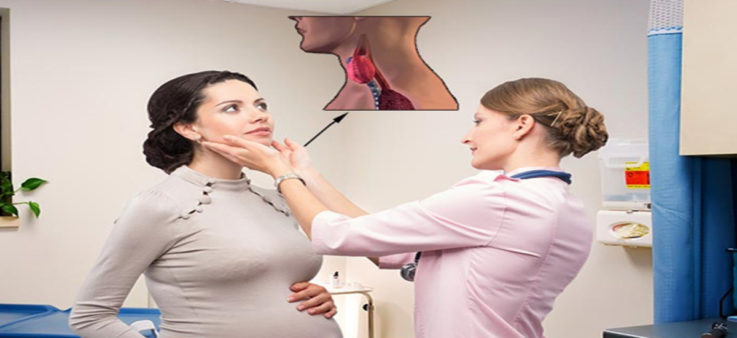
Самым серьёзным является формирование лимфаденита в первый триместр беременности, так как именно на данном этапе происходит анатомическое формирование зачатков органов плода.
Клиническая картина лимфаденита у беременных складывается из типичных изменений — боли и покраснения поражённой области, ограничение в движениях, увеличение лимфатического узла и системных проявлений — головной боли, повышении температуры тела, общей слабости, разбитости, недомогания. Из диагностических методов исследования возможно применение процедур, не влияющих на плод:
- общего анализа крови;
- ультразвукового исследования;
- биопсии поражённого лимфоузла.
В лечении предпочтительно назначение антибактериальных средств, разрешённых к применению у беременных — Амоксициллина, Аугментина, Джозамицина. Со второго триместра список антибиотиков расширяется. Возможно использование — Метронидазола, Цефуроксима, Цефазолина. С жаропонижающей целью (при достижении температуры более 38°C) применяют Парацетамол или его аналоги (Эффералган, Панадол, Цефекон) в форме свечей или таблеток, со второго триместра разрешён Ибупрофен (Ибуклин, Нурофен, Ибуфен и др.). Для общего укрепления иммунитета рекомендовано:

- полноценный сон;
- диета, богатая белком, свежими фруктами и овощами;
- пребывание на свежем воздухе;
- избегание контакта с болеющими людьми.
При возникновении гнойных осложнений в виде абсцессов и флегмон показано хирургическое лечение.
Чем опасен лимфаденит?
В подавляющем большинстве случаев при своевременном лечении прогноз для жизни пациента при воспалении лимфатических узлов остаётся благоприятным. Но если не устранить источник заражения, возникает ряд опасных и угрожающих жизни состояний. Среди них:
- абсцесс. Представляет собой тонкостенную капсулу, заполненную гнойным содержимым. При малейшем внешнем воздействии данное образование с лёгкостью разрывается с полным выходом содержимого;
- флегмона — гнойное заболевание, разлитого характера (т.е. не окружённое капсулой), способное распространяться на соседствующие анатомические образования, приводя к их гнойному расплавлению;
- сепсис — наиболее опасное жизнеугрожающее состояние, характеризующееся распространением инфекционного агента и продуктов его жизнедеятельности по всему организму. Зачастую оканчивается летальным исходом;
- флебит. Воспалительная жидкость из лимфатических узлов может проникать в венозные сосуды, приводить к их воспалению с возможным образованием в них тромбов и развитием тромбофлебита;
- образование свищей — сквозных дефектов, способных со временем инфицироваться;
- рак — длительное воспалительное изменение лимфатических узлов при хроническом лимфадените значительно увеличивает риск их ракового перерождения.
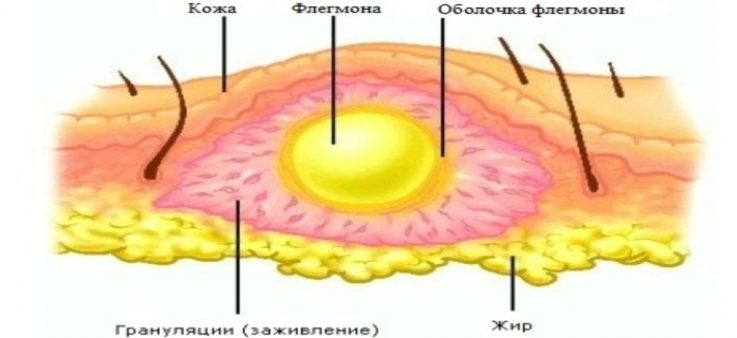
Все осложнения лимфаденита являются очень серьёзными и требуют тщательного наблюдения у специалиста.
Диагностика
При появлении вышеперечисленных симптомов лимфаденита стоит обратиться к врачам-терапевтам или общей врачебной практики. Они, в свою очередь, могут направить пациента на консультацию к хирургам, инфекционистам, оториноларингологам, урологам, фтизиатрам или дерматологам. Кроме визуального осмотра и пальпации, позволяющих выявить воспалённый и болезненный лимфоузел, в настоящее время для выявления причины и более точной диагностики лимфаденита могут использоваться:
- общий анализ крови;
- рентгенологические методы;
- ультразвуковое исследование;
- биопсия лимфоузла.
Общий анализ крови
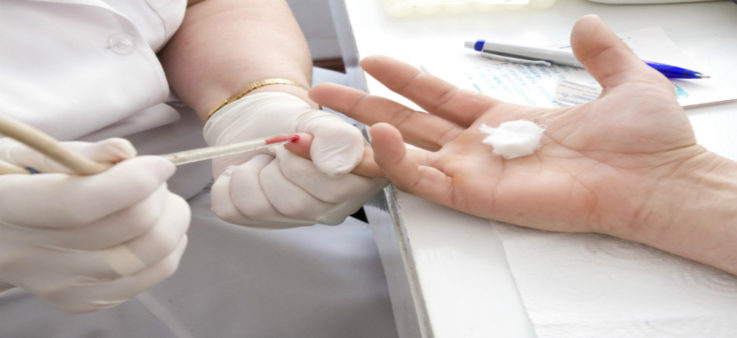
Достаточно ценный метод диагностики, который выполняется одним из первых. С помощью него можно выявить изменение следующих характеристик:
- увеличение СОЭ (скорости оседания эритроцитов) — характерно для всех воспалительных изменений в организме;
- лейкоцитов — при бактериальной инфекции;
- эозинофилов — для паразитарной инвазии (аскаридоз — проникновение аскарид, дифиллоботриоз — широкого лентеца, тениоз — свиного цепня); лимфоцитов — при вирусной этиологии заболевания.
- снижение эозинофилов и моноцитов свидетельствует об бурно развивающемся гнойном процессе (данные клетки активно разрушаются в очаге нагноения и воспаления).
Рентгенологические методы
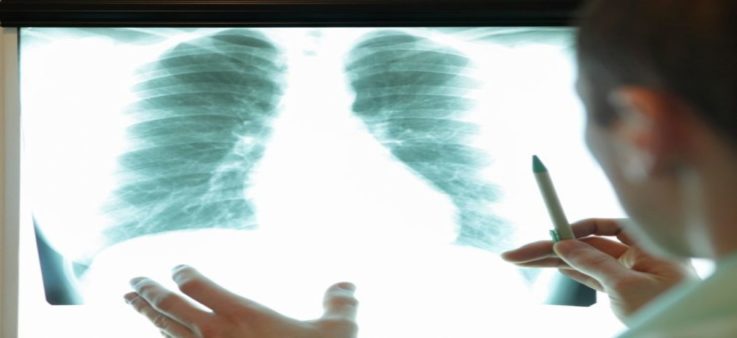
Используются для диагностики поражения глубоко располагающихся групп лимфатических сосудов. Возможно применение:
- обзорной рентгенографии живота и грудной клетки. Можно обнаружить увеличение мезентериальных, трахеальных и бронхолёгочных лимфоузлов, определить туберкулёзный очаг в лёгочной ткани (что натолкнёт на мысль об возможном специфическом поражении кишечных структур), выявить поражение костных структур при остеомиелите;
- компьютерной томографии, используется редко ввиду дороговизны исследования и массивной лучевой нагрузки. Позволяет определить форму, размеры и расположение поражённых лимфатических узлов, наличие флегмон и абсцессов даже незначительных размеров, распространение гнойного и воспалительного процесса на соседние органы.
УЗИ (ультразвуковое исследование)
Информативный и довольно безопасный, неинвазивный инструментальный метод исследования, позволяющий выявить:
- размеры, количество, расположение, структуру и форму поражённых лимфоузлов;
- взаимоотношение узлов с окружающими тканями;
- наличие гнойных осложнений — флегмон, абсцессов;
- состояние внутренних органов.
Противопоказания для ультразвукового исследования практически отсутствуют, для выявления лимфаденита специальной подготовки пациента не требуется.
Биопсия лимфоузла
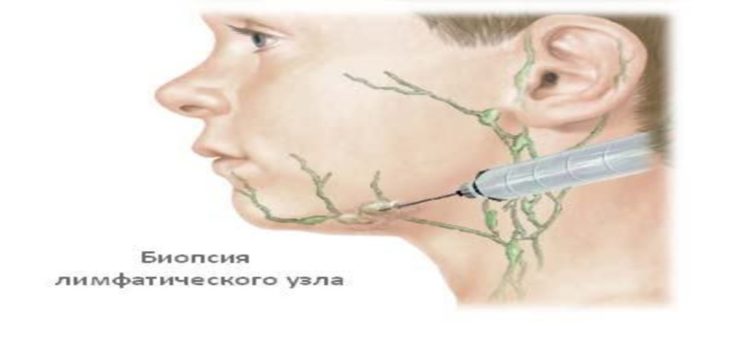
Является самым достоверным способом диагностики изменений, протекающих в лимфатических сосудах. Показаниями для её проведения служат:
- хроническое длительное течение лимфаденита;
- подозрение на специфическое или опухолевое поражение лимфоузла;
- отсутствие желаемого эффекта от проводимой терапии.
Выполняется она под общей или местной анестезией, в зависимости от локализации воспалённого узла, в стерильных условиях.
Различают:
- пункционную биопсию, при которой в лимфатический узел вводится полая игла и часть тканей просачивается в её просвет;
- аспирационную тонкоигольную биопсию. Суть: тонкую иглу диаметром до 1 мм вводят в поражённый узел и производят высасывание (аспирацию) части его ткани, после чего отправляют на дальнейшее гистологическое исследование полученного материала.
Полученный материал можно поместить на специальные питательные среды и при наличии в них бактериальной флоры, происходит её заметный рост. Это позволяет выявить конкретного возбудителя лимфаденита и определить его чувствительность к антибактериальным препаратам, необходимым для его излечения.
Современный подход к лечению лимфаденита
Для устранения воспалительных изменений в лимфатических сосудах в зависимости от причинного фактора, вызвавшего лимфаденит, лечение будет назначаться в следующем объёме:
- антибактериальные средства — Амоксициллин, Аугментин, Цефазолин, Цефуроксим, Цефтриаксон — при неспецифической инфекции; при гонорее используют группу макролидов — Джозамицин, Азитромицин, Рокситромицин; при сифилисе — Пенициллин, Бензилпенициллин; при туберкулёзе — Этамбутол, Стрептомицин, Изониазид, Пиразинамид, Рифампицин;
- противогрибковые — Итраконазол, Амфотерицин В, Флуконазол. Они нарушают образование важных структурных компонентов клеточной мембраны, значительно повышают её проницаемость, что губительно влияет на жизнедеятельность грибов;
- нестероидные противовоспалительные препараты (НПВП) — необходимы для купирования болевого синдрома и устранения воспалительных изменений в поражённом лимфоузле. Применяют: Ибупрофен, Нимесулид, Диклофенак и др.
Положительным эффектом в лечении лимфаденита обладают физиотерапевтические процедуры. Возможно использование:
- ультравысокочастотной терапии — воздействие на организм магнитным полем высокой частоты;
- лазеротерапия, осуществляется при помощи световых волн определённой длины, положительно влияющих на устранение воспалительных изменений;
- гальванизации — воздействие электрическим током низкого напряжения и малой силы;
- электрофорез — благодаря действию электрического тока определённой силы улучшается проникновение лекарственных препаратов непосредственно в воспалительный очаг.

Использование физиотерапевтических методов лечения способствует:
- улучшению процессов микроциркуляции в поражённых лимфатических сосудах;
- усиленной миграции иммунных клеток (макрофагов, нейтрофилов, лимфоцитов) в очаг воспаления;
- оказанию противовоспалительного эффекта, устранению отёчности, лёгкому обезболиванию;
- стимуляции репаративных (восстановительных) процессов.
При развитии аденофлегмоны и абсцесса — гнойных осложнений лимфаденита, прибегают к хирургическому методу лечения. Под общей или местной анестезией вскрывают поражённый участок, удаляют скопления гноя и поражённые ткани в пределах здоровых. Очаг обрабатывается антибактериальными или антисептическими средствами, например, Хлоргексидином или Фурацилином. Рану ушивают и обязательно дренируют — устанавливают специальную трубку, через которую будут отходить гноевидные массы и воспалительная жидкость. В последующем через неё непосредственно в поражённую область также вводят различные лекарственные препараты.
Использование народных методов лечения в виде применения различных настоев лекарственных трав и сборов, прогревания области воспалённого лимфатического узла не вызывают лечебного эффекта, а лишь увеличивают вероятность серьёзных осложнений лимфаденита.
Как не допустить развитие лимфаденита?
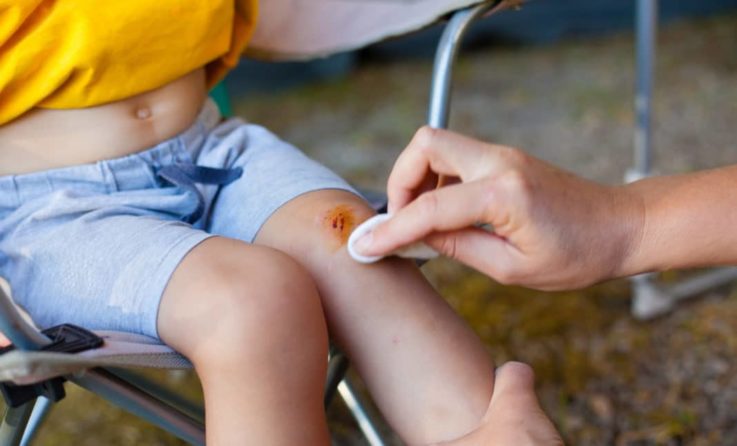
Профилактика заболевания заключается в следующем:
- предупреждении травматизации;
- обработке антисептическими средствами (например, йодом) ссадин, ран и потёртостей кожного покрова;
- исключении сомнительных половых контактов с целью предупреждения возникновения заболеваний, передающихся половым путём — сифилиса, гонореи;
- своевременной терапии инфекционных заболеваний — ангин, фарингитов, отитов и прочих;
- посещении стоматолога для лечения проблемных зубов и таких распространённых заболеваний как кариес, стоматит, пародонтит;
- вскрытии гнойных образований — фурункулов, панарициев, карбункулов.
Заключение
При своевременном устранении причины, послужившей развитию лимфаденита, его проявления исчезают бесследно. Но стоит отметить, что в 10 — 15% случаев причину появления воспалительных изменений в лимфатических узлах специалистам обнаружить не удаётся.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





(14 оценок, среднее: 4,64 из 5)
![]()
Загрузка…
Симптомы лимфаденита у кошек и способы лечения
Особенности заболевания
- Лимфаденит: особенность болезни в том, что она предполагает попадание в тело кошки различных вирусов и бактерий, провоцирующих то, что его лимфатические узлы увеличиваются в размерах.
- Раковые заболевания: злокачественные опухоли, возникшие в организме питомца, способны давать метастазы, которые вызывают воспаление лимфоузлов у кошки. В первую очередь, это касается того лимфоузла, чье местоположение находиться ближе всего к пораженному онкологией участку тела.
Симптоматика болезни
Постановка диагноза всецело зависит от тех причин, почему увеличивается лимфатический узел. В случае лимфаденита у кошки, с узлами происходят такие характерные изменения, как:
При онкологических патологиях симптомы несколько другие, они включают в себя:
Если воспалительные очаги находятся в подмышечных или паховых лимфатических узлах, то питомец начинает хромать. Внимательный владелец может обнаружить наличие проблем со здоровьем у кошки путем обыкновенного прощупывания ее тела. В случае обнаружения тревожных симптомов домашнее животное нужно тут же везти на прием к ветеринару.
Диагностика заболевания
- Подчелюстные узлы: дислоцированы и хорошо прощупываются под нижней челюстью у кошки.
- Паховые: локализованы под тонким жировым слоем на внутренней стороне бедра. Проведение их пальпации существенно облегчит схема, по которой их обнаружение осуществляют через нахождение молочных желез кота и постепенному, плавному передвижению от них, по наклонной линии, к хвосту или задним конечностям кошки.
- Подколенные: расположены под задними лапками животного, прощупываются с обратной стороны колена.
- Подмышечные: искать их нужно подмышками передних конечностей, обычно они чуть сдвинуты в сторону головы.
- Локтевые узлы: дислоцированы непосредственно возле плеч передних лап.
Лечение болезни
Врач с помощью биохимического анализа крови попытается определить актуальную причину воспаления и уже тогда назначит правильную медикаментозную терапию. Она проводится комплексно, включая в себя антибиотические и противогрибковые препараты, а также витамины, для поддержания защитных систем организма.
Следует сразу сказать, что риск фатального исхода очень велик, около 85%. При этом ни один специалист не даст 100% гарантии на то, что после проведения всех фаз лечения не возникнет рецидив. Если новообразование дало метастазы по всему телу кошки, то рекомендуется эвтаназия, дабы не продлевать муки питомца.
- О сайте
- Карта сайта
- Контакты
Копирование материалов разрешено только с указанием активной ссылки на первоисточник.
Вся предоставленная информация подлежит обязательной консультации с ветеринаром!
Симптомы лимфаденита у кошек и способы лечения
Особенности заболевания
- Лимфаденит: особенность болезни в том, что она предполагает попадание в тело кошки различных вирусов и бактерий, провоцирующих то, что его лимфатические узлы увеличиваются в размерах.
- Раковые заболевания: злокачественные опухоли, возникшие в организме питомца, способны давать метастазы, которые вызывают воспаление лимфоузлов у кошки. В первую очередь, это касается того лимфоузла, чье местоположение находиться ближе всего к пораженному онкологией участку тела.
Симптоматика болезни
Постановка диагноза всецело зависит от тех причин, почему увеличивается лимфатический узел. В случае лимфаденита у кошки, с узлами происходят такие характерные изменения, как:
При онкологических патологиях симптомы несколько другие, они включают в себя:
Если воспалительные очаги находятся в подмышечных или паховых лимфатических узлах, то питомец начинает хромать. Внимательный владелец может обнаружить наличие проблем со здоровьем у кошки путем обыкновенного прощупывания ее тела. В случае обнаружения тревожных симптомов домашнее животное нужно тут же везти на прием к ветеринару.
Диагностика заболевания
- Подчелюстные узлы: дислоцированы и хорошо прощупываются под нижней челюстью у кошки.
- Паховые: локализованы под тонким жировым слоем на внутренней стороне бедра. Проведение их пальпации существенно облегчит схема, по которой их обнаружение осуществляют через нахождение молочных желез кота и постепенному, плавному передвижению от них, по наклонной линии, к хвосту или задним конечностям кошки.
- Подколенные: расположены под задними лапками животного, прощупываются с обратной стороны колена.
- Подмышечные: искать их нужно подмышками передних конечностей, обычно они чуть сдвинуты в сторону головы.
- Локтевые узлы: дислоцированы непосредственно возле плеч передних лап.
Лечение болезни
Врач с помощью биохимического анализа крови попытается определить актуальную причину воспаления и уже тогда назначит правильную медикаментозную терапию. Она проводится комплексно, включая в себя антибиотические и противогрибковые препараты, а также витамины, для поддержания защитных систем организма.
Следует сразу сказать, что риск фатального исхода очень велик, около 85%. При этом ни один специалист не даст 100% гарантии на то, что после проведения всех фаз лечения не возникнет рецидив. Если новообразование дало метастазы по всему телу кошки, то рекомендуется эвтаназия, дабы не продлевать муки питомца.
- О сайте
- Карта сайта
- Контакты
Копирование материалов разрешено только с указанием активной ссылки на первоисточник.
Вся предоставленная информация подлежит обязательной консультации с ветеринаром!
Воспаление лимфоузлов (лимфаденит) у кошек
Лимфаденит – это воспаление лимфатических узлов.
Признаки
Увеличение поверхностных лимфоузлов легко может заметить внимательный владелец при простом поглаживании и ощупывании кошки.
Воспаление лимфоузлов у кошек: причины и формы недуга
При обнаружении увеличения одного или нескольких лимфоузлов (даже если в остальном животное чувствует себя хорошо) необходимо как можно скорее показать кошку ветеринарному врачу!
Диагностика
При подозрении на лимфаденит проводится тщательный сбор анамнеза, осмотр с пальпацией всех поверхностных лимфоузлов, общий и биохимический анализы крови.
Иногда требуются дополнительные диагностические тесты: ультразвуковое исследование брюшной полости, рентгенография, биопсия лимфоузла, бактериологическое, вирусологическое или микологическое исследование.
Лечение должно быть направлено на устранение причины, вызвавшей лимфаденит. Так, при воспалении подчелюстных лимфоузлов, обычно требуется лечение заболеваний ротовой полости (гингивит, стоматит, абсцессы, больные зубы).
При выявлении системной инфекции назначаются антибиотики, противогрибковые препараты.
При гнойном воспалении лимфоузла может потребоваться хирургическое лечение: вскрытие и дренирование абсцесса.
Увеличение лимфоузлов может происходить не только при воспалении, но и при онкологических заболеваниях (лимфома, метастазы). Установить диагноз и назначить адекватное лечение может только ветеринарный врач.
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37
Яблокова Полина Антоновно
Спосибо за статью и ознакомление с этим видом болезни!
Ветеринарный врач — невролог, реабилитолог, руководитель отделения физиотерапии и реабилитации
Комментариев пока нет!
©Race Foster, DVM
*Эта страница относится к разделу о лимфатической системе кошек.
Термин лимфаденопатия употребляется для обозначения увеличенных лимфатических узлов. Лимфатические узлы кошки могут увеличиваться по многим причинам, в том числе из-за инфекций и рака.
Лимфаденит — это термин, описывающий увеличение лимфатических узлов из-за инфекционных заболеваний и воспаления. Лимфаденит — это заболевание не раковой природы. При попадании в организм инфекции, лимфатические узлы в областях, прилегающих к пораженному органу, часто увеличиваются и воспаляются. Например, если у кошки инфекцией затронуты десны, то обычно увеличиваются расположенные неподалеку лимфатические узлы, а именно — подчелюстные (лимфатические узлы в области шеи) и/или миндалины.
Симптомы лимфаденита у кошек.
Увеличение одного или нескольких лимфатических узлов — основной признак лимфаденита. Обычно при инфекционных заболеваниях наблюдается также повышенная температура. Другие симптомы зависят от области, в которой развивается заболевание. Например, при болях в горле кошка может кашлять, пускать слюни, неоднократно сглатывать, и неохотно принимать пищу. Некоторые из этих признаков могут быть следствием увеличения лимфатических узлов, создающих помехи при глотании. Если заражению подвергаются лапы кошки, будет наблюдаться увеличение лимфатические узлы вдоль лап. При этом кошка может начать прихрамывать, это происходит не только из-за болей в самих конечностях, но и потому, что лимфатические узлы могут давать болезненную реакцию, а движение мышц увеличивает дискомфорт.
Диагностика лимфаденита у кошек.
Кошки, как и все млекопитающие имеют многочисленные внешние (периферические) лимфатические узлы (или железы), которые могут прощупывается при медосмотре. Это очень важно, так воспаление лимфоузлов у кошек и их увеличение может быть легко обнаружено без необходимости проведения специальных диагностических тестов. Пресмыкающиеся и птицы, например, не имеют внешних лимфатических узлов.
В ходе осмотра обычно пальпируются пять внешних лимфатических узлов кошки. Все они парные, что позволяет их сравнивать между собой, замечая едва различимые изменения в размерах.
Подчелюстные лимфатические узлы кошки.
Находятся в области шеи возле угла челюсти. Так как они расположены около слюнных желез, поэтому важно не ошибиться, ощупывая именно их.
Локтевые лимфатические узлы.
Расположены прямо напротив плеч. Чтобы найти их, следует расположить руки на плечах кошки.
Подмышечные лимфатические узлы.
Расположены на каждой стороне груди, в подмышечных областях. Они, как правило, небольшие, и более выдвинуты вперед, чем ожидает большинство людей.
Паховые лимфатические узлы кошки.
Находятся на животе, с внутренней стороны задних ног кошки. Обычно в этой области присутствует значительное количество жира, поэтому их бывает тяжело нащупать, даже если железы увеличены. Кроме того, там же находятся ткани молочных желез, который может легко принять за увеличенный лимфатический узел, если они воспалены или опухли.
Подколенные лимфатические узлы.
Расположены на задних ногах кошки с противоположной от колена стороне. Они довольно находятся довольно близко к поверхности и легко почувствовать.
Опасен ли лимфаденит для кошек?
Лимфаденит обычно не представляет для кошки серьёзной опасности, при условии своевременной диагностики и лечения инфекционного заболевания. В большинстве случаев, когда инфекция побеждена, увеличенные лимфатические узлы возвращаются к своим обычным, нормальным размерам.
Лечение лимфаденита у кошек.
Очевидно, что выбрать эффективное лечение можно лишь правильно определив причину болезни.
Причины и лечение воспаления лимфоузлов у кошек
Осталось только владельцу объяснить кошке что ндо лечиться….а это труднее
ХозяйкаЮкоса
23.02.2010, 21:38
Маш, ну не знаю, насчет «маленькой» полости.. Мне кажется это не имеет значения.. Если есть полость — может быть и дренаж.. Ладно, надеюсь врачи как всегда все разрулят..
Мария Ефимова
23.02.2010, 21:45
Просто тут мне кажется фишка в том, что если это ЖИРОВИК (там тоже при вскрытии нечто похожее на гной по «вкусу,цвету и запаху»), то надо было вынуть и зашить….И не надо было ничего обрабатывать…ну кроме шва максимум. А если это гной, то откуда он там? в неповрежденной ткани? И фото нет, в каком месте абцесс (простите, нарыв)? Может это воспаление чего-то (кости например, или тот же флюс (в простонародии), как проявление воспаления надкостницы (ну под корнем зуба 🙂 )
Мне врач сказал пока никаких антибиотиков. Вчера просто в отверстие вставил шприц и загнал туда перекиси водорода, чтобы очистить там всё. Сегодня утром ранка выглядит совсем не так ужасно, Опухоли практически нет, кошка перестала болезненно реагировать на прикосновения, вернулся аппетит. Завтра сходим на приём, послезавтра приедет врач из другого города, пока делать что-то самостоятельно я боюсь.
Мария Ефимова
24.02.2010, 12:16
Вы сделали то, чего делать было нельзя….на мой взгляд. (врачи поправят если что) Перекись водорода сжигает «не только плохие клетки, но и хорошие»…что увеличивает время заживления раны. Вам надо обрабатывать рану либо мирамистином, либо хлоргексидином, и заливать туда левомеколь. Не надо обрабатывать перекисью.
Мария Ефимова
24.02.2010, 12:17
Можете вывесить фотграфию раны?
Вот. Надрез совсем небольшой и быстро заживает.
Мария Ефимова
24.02.2010, 14:19
Вообще не поняла, где именно рана…То, где есть сукровичные вылеления около подбородка? Или там где чуть выбрито? На мой взгляд, рана обработана плохо. Мне кажется надо больше выстричь шерсть. Ждем-с врачей, пусть посмотрят. Но вообще рана похожа на что-то из дерматологии….(кожных болезней)
Отметил красным кружком. Там просто маленький надрез и всё. Всё остальное это остатки крви и гноя, что оттуда вышло.
Здравствуйте. Помогите пожалуйста, такая же проблема, только кошка ничего не ест, плохо двигается и спит в основном. Под челюстью у нее такая опухоль мягкая. Кактусов у нас нет, не знаю отчего она. Помогите пожалуйста что делать???
За помощь заплачу!!!
Анхесенамон
16.06.2010, 23:46
Не ждите помощи по интернету — берите кошку и бегом к врачу,время не теряйте.
Мария Ефимова
16.06.2010, 23:54
Не ждите помощи по интернету — берите кошку и бегом к врачу,время не теряйте.
Полностью согласна! Вам никто по интернету без фото да и с такой проблемой не поможет. Либо пишите в каком вы городе и вам возможно посоветуют клинику.
Анна Мальцева
17.06.2010, 09:22
По интренету вам действительно не помочь, к сожалению. Обратитесь к врачу.
Ну если знаете, посоветуйте ветеренарную лечебницу, я из г. Уфа. Просто у меня раньше была кошка с такими же симптомами отвезли к ветеренару ее, он какой то укол ей зделал, потом домой повезли, кошке лучше не стало, а на следующий день она умерла. Поэтому я ветеренарам не доверяю.
Сейчас она слезла со стула(где лежала) — ее тошнило, но т.к. она ничего не ела — рвоты не было. Ей хватило даже сил запрыгнуть на стул обратно. Но страшно худая и ничего не ест. Еле ходит.
Анна Мальцева
21.06.2010, 23:20
К сожалению, не знаю клиник в Уфе. Если долго тянуть с заболеванием, животные погибают не из-за лечения, а несмотря на лечение. В любом случае, реальный врач, даже если вы ему по какой-либо причине не очень доверяете, с большей вероятностью поможет кошке, чем Вы сами, начитавшись в интернете советов.
Еще статьи по теме:
- Но шпа для кота

Как выманить кота
Течет ухо у кота

Как воспитать кота