Потница у детей: лечение в домашних условиях или медикаментозная терапия? Каким должно быть лечение потницы у детей в домашних условиях.
Потница у детей встречается достаточно часто. Недуг представляет собой раздражение кожного покрова под воздействием сильного порообразования и медленного испарения пота с поверхности эпидермиса.
Если нет сомнений в том, что раздражение кожного покрова вызвано именно этой патологией, то лечить болезнь можно при помощи средств народной медицины.
Основные причины прогрессирования потницы
Заболевание может возникать в случае сочетания сразу нескольких факторов:
· закупорка потовых протоков.
В каких случаях перегревается малыш?
· наличие синтетической одежды;
· длительное ношение памперсов в теплом помещении или в жаркую погоду;
· продолжительное пребывание в душном помещении;
· редкое принятие воздушных ванн и редкое купание;
· неадекватный гигиенический уход за ребенком;
· при простудных заболеваниях.
Иногда причиной недуга может стать наличие аллергический реакции на материал, из которого изготовлен памперс. Постоянное течение заболевания может говорить о прогрессировании рахита. Если к перегреванию присоединяется моча или кал, то потница очень быстро переходит в опрелость. Опрелость уже является воспалением кожного покрова.
Если не предпринять никаких мер и дальше продолжать парить ребенка, не давать надлежащего ухода, то опрелость перейдет в более опасное заболевание – пеленочный дерматит. Заболевание протекает с присоединением вторичной инфекции. Поэтому необходимо начинать лечение потницы у детей в домашних условиях уже при проявлении первой симптоматики.
Важно знать, что даже при грамотном уходе некоторые дети склонны к заболеванию:
· малыши с чрезмерной массой тела;
· дети, склонные к аллергиям;
· дети, находящиеся на искусственном питании;
· дети, страдающие заболеваниями эндокринной системы.
Поэтому каждый родитель должен ухаживать за ребенком, чтобы предупредить болезнь.
Лечение потницы у детей в домашних условиях: ванночки из трав
При появлении болезни у ребенка первым делом необходимо устранить причину ее развития. Температура воздуха должна быть не более 22 градусов. Влажность воздуха при этом должна быть около 50-70%. Только после этого можно начинать бороться с высыпаниями на кожном покрове. Лечение потницы у детей в домашних условиях предполагает использование ванн, антисептических мазей и кремов. Существует множество рецептов ванночек:
1. Настой из череды. Для излечения необходимо размешать в стеклянной таре литр кипятка с 25 г травы. Емкость плотно накрыть и оставить настаиваться на 10 часов. Готовый настой профильтровать и добавить в набранную ванночку. Ребенок должен принимать ванну не менее 15 минут, после чего достать его и вытереть полотенцем.
2. Дубовая кора. Для приготовления целебного настоя нужно измельчить 50 грамм коры, пересыпать в банку и залить 0,5 л кипятка. Банку плотно закрыть, замотать полотенцем и оставить на час. Готовый настой нужно профильтровать и перелить в ванну с теплой водой. Из этого компонента также возможно делать примочки. Для приготовления снадобья 100 г коры залить литром жидкости. Довести всю массу до кипения, после чего варить на малом огне 20 минут. Средство оставить настаиваться на несколько часов. После процеживания разбавить с литром холодной воды. Полученным лекарством промачивать пораженные участки.
3. Лавровый лист. Лечение потницы у детей в домашних условиях возможно при помощи лаврового листа. Для устранения симптоматики болезни готовится отвар. 15 листов залить литром жидкости. Всю массу закипятить и варить 20 минут на малом огне. Перелить отвар в ванну перед купанием.
4. Отвар чистотела. Результативным при лечении потницы у детей в домашних условиях выступает отвар чистотела. Для его приготовления нужно 1 столовую ложку травы залить 0,4 л кипятка и оставить настаиваться на несколько часов. Чистотел характеризуется антифлогистическим свойством. Уже через неделю можно избавиться от болезни. Для купания ребенка добавлять не более 1 стакана в ванночку.
Лечение примочками и протираниями
Излечение недуга у малышей в домашних условиях при помощи примочек и протираний не менее эффективно. Есть несколько результативных методов:
1. Сода и хозяйственное мыло. Хозяйственное мыло натереть на мелкой терке, размешать в теплой воде и смазать больные участки кожного покрова. Полученное средство не нужно смывать с дермы. Оставить до полного высыхания. Оно должно впитаться в кожу. Сода от заболевания используется в виде примочек. Для приготовления лекарства 1 столовую ложку добавить в 0,2 л жидкости и хорошо перемешать. Хлопковую ткань опустить в раствор, отжать и приложить к пораженной дерме на 20 минут.
Читайте также: Лечение придатков в домашних условиях таблетки
2. Настойка календулы. Довольно оперативное лечение потницы у детей в домашних условиях при помощи этой настойки. 50-60 г высушенных цветков залить 0,2 л спиртового раствора. Все ингредиенты добавить в банку и оставить на 14 дней. Время от времени лекарство необходимо встряхивать. Спустя этот промежуток времени настой профильтровать и использовать для протирания воспаленных участков дермы. Манипуляции совершать трижды в сутки до момента полного исчезновения симптоматики.
3. Отвар ромашки. Растение очень помогает при различных раздражениях, поэтому справится даже в случае тяжело протекающей потницы. В столовые ложки сырья залить 0,25 л жидкости и все вымешать. Проварить снадобье в течение 15 минут. Дать отвару остыть, после чего профильтровать. Добавить стакан кипяченой воды. Четырежды в сутки протирать отваром пораженные места.
4. Лечебный сбор. Заболевание лечится при помощи сбора, который включает в себя череду, ромашку, календулу и кору дуба. Все ингредиенты смешать в одинаковой пропорции. 1 столовую ложку сырья залить стаканом кипятка. Оставить на 2 часа после чего профильтровать. Процедура проводится в течение часа. Смачивать ткань каждые четверть часа.
Лечение при помощи присыпок
Лечение потницы в домашних условиях у детей возможно при помощи натуральной присыпки.
С этой задачей справится тальк и крахмал.
Перед совершением манипуляций ребенка следует подмыть. Не рекомендуется пользоваться детским мылом, так как оно слишком сушит кожу.
Дерма младенца слишком нежная, поэтому будет возникать раздражение.
Ребенка подмыть, хорошо вытереть и оставить на 5 минут без одежды, чтобы дерма окончательно высохла.
Крахмал в небольшом количестве насыпать на руки и массирующими движениями протирать кожу ребенка.
Иные методы лечения потницы
Существует множество других способов излечения недуга дома.
Эффективны следующие рецепты:
1. От потницы способен помочь марганец. В стакане воды растворить немного марганца, чтобы жидкость была светло розового оттенка. Нельзя переборщить с марганцем, так как возможен ожог. Все кристаллики должны раствориться в жидкости. После этого вылить раствор в ванночку. Продолжительность манипуляций около 10 минут. Терапия должна продолжаться на протяжении месяца. Ванночки делать дважды в неделю.
2. Листочки лещины. Для приготовления средства необходимо взять 20 грамм высушенных листков и залить 200 мл кипятка. Поставить на медленный огонь и варить под крышкой четверть часа. Нельзя допускать сильного бурления. Поставить лекарство настаиваться до тех пор, пока оно не остынет. Полученное снадобье используется для протирания пораженных участков кожного покрова. Применять несколько раз в день до момента полного выздоровления ребенка.
3. Столетник или алоэ. Можно быстро справиться с потницей при помощи этих растений. Для устранения воспаления на дерме необходимо срезать зеленый лист растения и срезом приложить его к пораженному участку. После проведения процедуры листок убрать в холодильник. Перед последующим применением место среза обновить. Для получения положительного результата действия проводить несколько раз в сутки на протяжении 5 дней.
Лечить потницу у детей необходимо начинать при первых ее проявлениях. В этом случае можно избежать осложнений и нежелательных последствий. Перед применением того или иного рецепта народной медицины обязательно проконсультироваться с лечащим врачом.
Потница у детей лечение.
Всем снова здравствуйте! Думаю, в преддверии тёплых деньков и летнего зноя сегодняшняя тема будет особенно актуальна. Нет, я не предлагаю обсудить защитные крема от загара. Уделим внимание нашим сладким малышам. Именно летом у деток чаще всего возникает потница, сыпь на теле, которая может доставлять малюткам сильный дискомфорт. Наша с вами задача сегодня — научиться отличать потницу от других видов сыпи, и устранять её.
Казалось бы, вполне безобидное физиологическое явление, но я в детстве чуть сильно не пострадала от сыпи. Была весьма пухлым упитанным ребёнком, чем доставляла неслыханную радость всем окружающим. Пока в один прекрасный день моя мама, тогда ещё молодая и неопытная, увидела в складочках моей шеи, которые, видимо, никто и не думал обрабатывать, самый настоящий гной. Мне немедленно начали обрабатывать поражённые места, я рыдала, мама тоже.
Это я к чему? У малышей до годика не бывает безобидных болячек. Везде нужен глаз да глаз. Если появилась потница у детей, лечение нельзя откладывать, и сегодня мы научимся распознавать первые симптомы и справляться с этой неприятностью.
Пелёночная болезнь
Обычно азы ухода за малышом мамочки узнают ещё в роддоме: как почистить и обработать глазки, ушки, пупочек, ну и, конечно, складочки на локотках, ногах, шее младенца. Впрочем, потница возникает не только в труднодоступных складочках. Кожа малыша настолько нежная, что реагирует буквально на всё.
Читайте также: Плоскостопие лечение у подростков в домашних условиях
Несмотря на то, что пеленание постепенно уходит в прошлое, и крохе не приходится потеть в «коконе» из фланели или ситца, появление потницы и по сей день ассоциируют с пелёнками, которые стесняют движения и не дают коже дышать.

Чаще всего потница возникает именно у малюток до года, и тому есть свои причины:
— кожа новорожденного содержит очень много (до 90%) воды
— кровоснабжение малышей настолько интенсивно протекает, что они легко перегреваются
— узкие, плохо развитые потовые железы тормозят выделение пота
— кожа младенцев очень тонкая и нежная, легко подвержена разного рода высыпаниям
Итак, как вы поняли, потница появляется из-за нарушенного баланса: нагревание-испарение. Кстати, нормально и полноценно потовые железы начинают работать у деток лишь к 5 годам. Поэтому мамам более взрослых деток тоже нужно знать всё о потовой сыпи.
Потница у детей: лечение
Симптомы «классической» потницы вам наверняка известны. На всякий случай повторюсь, и перечислю их ещё раз, а потом узнаем, как отличить безобидную сыпь от пота от более опасной.
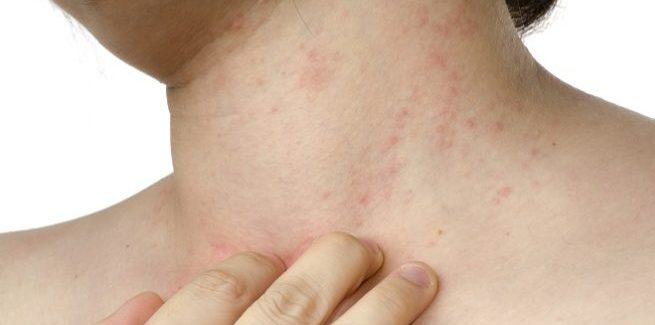
· Покраснение кожи и появление мелких, наполненных жидкостью пузырьков (перламутровых или красных, в зависимости от степени «запущенности»)
· Локализация сыпи: шея, голова, спинка и складочки
· При появлении красных пузырьков малыш может капризничать, беспокоиться из-за сильного жжения поражённых мест
· Мокнутие и покраснение в запущенной стадии. Часто страдают подмышки, шейные и паховые складки
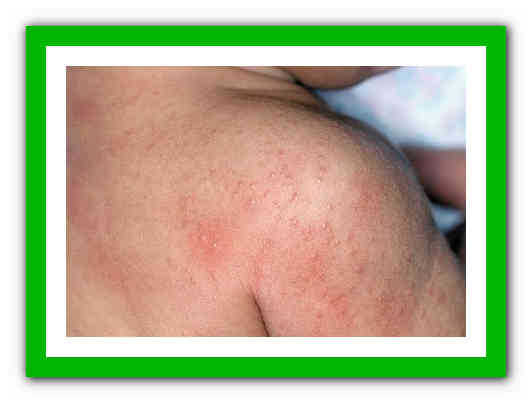
Если помимо этих симптомов наблюдаются и другие (вялость, жар, микротрещинки кожи, гнойнички) – лучше не заниматься самолечением. Скорей всего вы имеете дело с другим кожным заболеванием, которое распознать сможет только врач.
Сыпь – понятие очень широкое, и возникать она может и в ряде других случаев. Например, при аллергии или крапивнице сыпь схожа с потовой, но её расположение будет иным.
Обычно она появляется не в характерных для потницы местах, а на всём теле. Подозревать аллергию можно, если вы недавно начали давать крохе новый прикорм или сами скушали новый продукт при грудном вскармливании. Сыпь при крапивнице не исчезнет, если её лечить, как потницу. Её вы ликвидируете, лишь распознав и убрав раздражитель (аллерген).
Высыпания на голове, щёчках и конечностях с пузырьками и мелкими чешуйками – скорее всего, диатез.
Инфекционные заболевания также сопровождаются сыпью. Но, как правило, она гнойная, с характерными трещинками на коже и гнилостным запахом. Скарлатина, ветрянка, корь, опоясывающий герпес – все эти болезни требуют немедленного осмотра врача. Теперь вы знаете, как отличить от них потничку и вовремя обратиться в больницу.
Сама потовая сыпь тоже не так уж безопасна. Думаю, видели в Интернете жуткие фото с багряно-красными пятнами у детей в области паха и подмышек. Это опрелости, перешедшие в пелёночный дерматит. Штука опасная и неприятная. Лечить её будет очень проблематично. Мой вам совет: чаще осматривайте тельце малыша и при малейших симптомах потницы, обрабатывайте кожу. А как, сейчас расскажу
Лечим потницу дома
В домашних условиях избавить малютку от сыпи довольно легко. Для этого периодически нужно проводить следующие мероприятия:
· Купание в травяной ванне. Сначала приготовим настой. Возьмём по столовой ложке ромашки, тысячелистника и коры дуба, зальём литром кипятка и дадим настояться. Затем добавим процеженную смесь в ванночку, и без использования моющих средств искупаем малыша. После ванны достаточно слегка промокнуть тело крохи полотенцем и на несколько минут подержать его голышом. Пусть кожица подышит.

· Затем смажьте места, где появилась сыпь, цинковой мазью или обычным детским кремом.
· Не кутайте малютку, не давайте ему перегреваться. Температура в комнате должна быть в районе 22 С, а влажность 50-70%.
· Можно и нужно использовать и аптечные средства. Присыпки, мази , тальки, дезинфицирующие растворы (борной кислоты, хлорофиллипта) прекрасно снимают раздражение и избавляют от сыпи. Главное – правильно их применять. К примеру, присыпка может оказаться совершенно бесполезной в лечении, если неправильно её используете. Наносить её нужно только на сухое тело. На влажных участках она лишь скатается в комочки и никакого эффекта не даст. Лучше её не сыпать, а прикладывать к поражённым местам ватный диск с небольшим количеством присыпки.
· Доктор Комаровский говорит, что потничка хорошо поддаётся лечению и народными средствами. В частности, он советует применять вместо присыпки самый обычный крахмал, который есть в каждом доме.
Профилактика потницы у детей
Если не будете лениться и всё сделаете правильно, потница быстро исчезнет и больше не появится. Конечно, если будете соблюдать меры профилактики. Прежде всего, прекратите кутать малыша. Бабушкины присказки о том, что ребёнок всегда мёрзнет, и его нужно одевать в сто одёжек и сверху заворачивать в тёплое одеялко – полная чушь. Одевайте по погоде. Сами же вы не надеваете пальто или свитер при +25 градусах?
Читайте также: Обезвоживание организма лечение в домашних условиях
Чаще принимайте воздушные ванны. Дома, на улице в жару лучше вовсе раздевать кроху догола.
Да-да, и подгузник тоже обязательно снимайте. Кстати, о памперсах. Не забывайте почаще их менять, и при каждой смене обрабатывать кожицу, протирать специальными детскими влажными салфетками и мазать кремом «под подгузник» или присыпать. Аккуратнее с новомодными подгузниками с запахом ромашки и прочими отдушками. Иначе рискуете в довесок к потнице заполучить ещё и аллергию.
Порошок и гели для стирки детских вещей тоже выбирайте гипоаллергенные, без отдушек.
Не так уж много правил, а какой результат! Здоровенький, довольный, с чистой кожей малыш, и никакой сыпи. Пусть она вас больше не беспокоит. Прощай, потница. Больше не будем посвящать тебе столько времени, слишком много чести. А у нас ещё много новых тем. Жду новой встречи с вами с нетерпением, мои дорогие!
Появилась потница у ребенка. Как лечить ее в домашних условиях?.
У новорожденного ребенка кожа очень нежная, и от неправильного ухода на ней часто появляются разные высыпания. Особенно много проблем существует летом. Когда жарко, часто появляется потница у ребенка. Как лечить ее, должны знать все родители. Ведь это не инфекционное заболевание, а недостатки ухода за малышом, и справиться с этим можно 
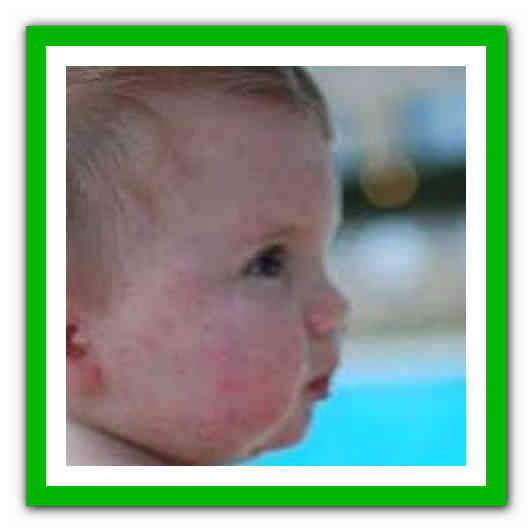
своими силами.
Чтобы правильно начать лечение, нужно знать, как выглядит потница у ребенка. Ведь эти высыпания можно спутать с аллергической сыпью и с проявлениями некоторых заболеваний. Потница проявляется в виде мелкой розовой или красной сыпи, иногда пузырьков с прозрачным содержимым. Это заболевание появляется по причине несовершенства у новорожденных потовых желез, поэтому сыпь чаще всего бывает в подмышечных впадинах, локтевых сгибах, на шее и на ягодицах. Если малыш перегревается, нарушен доступ воздуха к его коже, то появляется потница у ребенка. Как лечить ее в домашних условиях, нужно знать всем мамам.
Лучше всего не допустить появления таких проблем. Для этого не перегревайте ребенка, не кутайте его. Дома желательно не держать долго малыша в подгузнике и на сырых пеленках. Чаще устраивайте ребенку солнечные и воздушные ванны и вовремя проводите гигиенические процедуры. Купать малыша нужно каждый день, можно даже несколько раз, лучше всего простой водой, без мыла. Более взрослому ребенку правильно подбирайте одежду — нежелательно использовать вещи из синтетических тканей.
Но бывает, что и при соблюдении всех этих правил появляется потница у ребенка. Как лечить ее в этом случае?
Лучше всего купать малыша в отварах трав: ромашки, череды, чистотела или коры дуба. Можно добавлять очень слабый раствор марганцовки, но не часто, так как он сушит кожу. Рекомендуется протирать пораженные места ватой, смоченной отваром ромашки, а после высыхания смазывать детским кремом. Для подсушивания мест появления потницы пользуйтесь присыпкой.
Некоторые малыши при появлении потницы ведут себя беспокойно, кричат и отказываются от еды. В этом случае нужно поддержать их защитные силы. Педиатр посоветует, какие средства для поднятия иммунитета можно дать ребенку. Но лучшее, что может сделать мама, — это кормить малыша грудью. Ведь в грудном молоке есть все необходимые для него вещества. Очень хорошо, если мама будет пить морковный сок, он полезен для кожи, а с 9 месяцев можно давать его и самому малышу.
В более запущенных случаях требуются более радикальные средства. Чем мазать потницу у ребенка, если гигиенические процедуры не помогают?

Хорошо снимает зуд раствор соды. Растворите ложку соды в стакане прохладной кипяченой воды, смочите марлю и прикладывайте к пораженным местам. Можно смазывать их также слабым раствором настойки календулы. Если потница сильно беспокоит ребенка, рекомендуется использовать цинковую мазь или крем на основе пантенола. Иногда можно встретить совет смазывать кожу малыша детским маслом. Но это недопустимо в жару, да и высыпания оно не лечит. Если вы используете детский крем для смазывания кожи ребенка, то выбирайте такой, в состав которого входит ромашка или череда.
Почти все мамы сталкиваются с такой проблемой, как потница у ребенка. Как лечить ее, можно узнать у врача. Но самый лучший способ — это не допустить перегревания малыша, правильно одевать и купать его.
Что такое потница и ее виды
Потница – это изменения на коже, которые появляются из-за избыточного потоотделения. Потовые протоки не справляются со своей функцией, ткани вокруг них разбухают, и все это выражается в виде разнообразных высыпаний.
Выбор средства, чем нужно лечить потницу, зависит от ее вида. Некоторые высыпания проходят самостоятельно, а вот с другими нужно быть осторожнее.
Виды потницы:
- Кристаллическая потница – самая безопасная. Именно она часто встречается у детей, но и взрослых не обходит стороной. Сыпь имеет вид маленьких пузырьков 1-2 мм, наполненных полупрозрачной жидкостью. Эти пузырьки имеют тенденцию сливаться в большие волдыри, но пугаться этого не стоит. Он быстро лопаются сами и заживают. Иногда на их месте может появиться шелушение, если кожа слишком чувствительная.
- Тропическая – реакция кожи человека на акклиматизацию в другой стране. Она часто имеет рецидивирующий характер и доставляет ряд неудобств.
- Красная потница выглядит как маленький пузырек, вокруг которого наблюдается воспаленный ореол красноватого цвета. Что делать нельзя при такой , так это пускать ее на самотек. Данный вид высыпания может сильно чесаться и жечь. Чаще всего оно появляется в местах, где есть трение кожи, подмышками, под грудью у женщин, в паховых складках и т.д.
Виды и симптомы потницы
Главный признак, указывающий на потницу – кожная сыпь. Что касается разновидностей патологии, то специалисты выделяют:
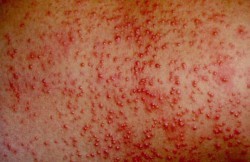
По виду сыпи потницу можно подразделить на кристаллическую, красную и папулезную, (глубокую). Кристаллическая потница появляется обычно на фоне лихорадочного состояния с обильным потоотделением.
Характерна густо расположенными безболезненными пузырьками с прозрачной жидкостью. Пузырьки проходят через 2-4 часа.
На сегодняшний день выявлено три формы потницы:
Потница у взрослых имеет 4 вида, каждый из которых отличается своей симптоматикой, которая значительно облегчает правильную диагностику.
Как бороться с потницей у взрослых мазями
Многие задаются вопросами: как избавиться от потницы? чем мазать потницу у взрослых? В случае инфицирования потницы кожный покров обрабатывают при помощи слабо-розового раствора марганца.
Первое средство – самые эффективные мази от потницы у взрослых. Результативными могут оказаться такие средства, как «Дермовейт» (крем, использовать дважды в день на сухую чистую кожу до улучшения состояния), эмульсия, содержащая оксид цинка – также два раза в сутки.
Это поможет снять раздражение и побороть отечность.
Красная потница у взрослых лечение подразумевает обработку пораженных участков кожи при помощи антисептического раствора (допустим, спиртового раствора салициловой кислоты: от одного до трех раз в сутки в течение недели).
Для того чтобы снизить зуд у взрослых, необходимо местное использование мазей, содержащих бетаметазон – дважды в течение трех дней.
Симптоматика
Клиническая картина аллергического детского дерматита во многом будет зависеть от возраста ребёнка и формы патологии. В любом случае первые вестники — симптомы возможно заметить невооружённым глазом. Медики различают основные признаки (характерные для всех случаев, т. е. типичные) и дополнительные (сопутствующие, т. е. могут проявляться, а могут нет).
Основные симптомы
- Зуд;
- покраснение, отёчность, шелушения кожи;
- всё это через несколько дней переходит в воспалительный процесс;
- высыпания с последующим образованием корок;
- первыми поражаются локти, колени, лицо;
- кожный рисунок прорисовывается очень чётко;
- лихенизация кожи — её утолщение и появление пигментных пятен.
Сопутствующие симптомы
- Сухость кожи;
- ихтиоз — ороговение эпидермиса;
- усиление на ладонях кожного рисунка;
- фолликулярный кератоз;
- дерматит кистей и стоп;
- хейлит — поражение губ в виде чрезмерной, болезненной бледности, трещин, заедов;
- экзема;
- глазные осложнения: катаракта, рецидивирующий конъюнктивит;
- белый дермографизм — появление белых полосок на коже в ответ на любое механическое действие;
- тёмные, нездоровые круги вокруг глаз (так обычно проявляет себя аллергический дерматит у детей после года, придавая лицу уставший, утомлённый и невыспавшийся вид);
- бледность или, наоборот, эритема (покраснение) лица;
- увеличение лимфоузлов (причины и как лечить воспаление лимфоузлов за ухом у детей, читайте в следующей статье);
- под подгузником кожа остаётся сухой, чистой и здоровой;
- гипопигментация.
Родителям очень трудно распознать аллергический дерматит у ребёнка, потому что по своей клинической картине он очень похож на другие кожные заболевания (крапивницу, потницу, чесотку, эритему и другие виды дерматитов). Поэтому так важно при первых же высыпаниях проконсультироваться с дерматологом. Только он может поставить точный диагноз и назначить соответствующее лечение.
Упрямая статистика. Согласно данным медицины, за последние 30 лет распространенность заболевания возросла. Она составляет около 10–15 % у малышей до 5 лет, примерно 15–20 % у детей школьного возраста.
Диагностика
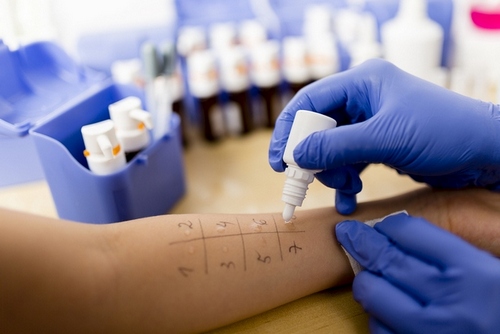
При подозрении на аллергический дерматит у ребёнка, специалист проводит различные лабораторные исследования для подтверждения или опровержения диагноза.
Сбор клинико-анамнестических данных
- Исследование клинической картины заболевания;
- изучение семейного анамнеза (страдали ли от аллергического дерматита родители);
- выявление связи с аллергенами;
- наличие заболеваний ЖКТ;
- учитывается возраст ребёнка;
- определяется локализация и характер кожных поражений.
Лабораторные обследования
- Общий анализ крови;
- кожные тесты;
- иммунологическое обследование;
- назальные и конъюнктивальные тесты по показаниям;
- биоценоз кишечника.
Инструментальные обследования
- УЗИ малого таза, органов брюшины, почек;
- ЭКГ;
- эзофагодуоденоскопия.
Дерматологу не обязательно проводить абсолютно все вышеприведённые исследования. Он назначает тот или иной анализ или обследование в зависимости от проявлений аллергического дерматита и сопутствующих симптомов. После того, как диагноз будет подтверждён, родители получат подробную инструкцию для лечения данного заболевания.
О вариантах диагноза. У аллергического дерматита много синонимов: атопический, пруриго Бенье, конституциональные экзема или нейродермит, экссудативно-катаральный или аллергический диатез. Всё это — названия одной и той же болезни.

Несмотря на существование большого количества народных средств, только врач может сказать, чем лечить аллергический дерматит у ребёнка, чтобы его состояние улучшилось. Терапия под постоянным наблюдением врача — вот то, что действительно может помочь, а не сомнительные советы подруг, соседок и бабушек.
Медикаменты
В зависимости от возраста ребёнка и характера кожных поражений врач может назначить следующее медикаментозное лечение аллергического дерматита.
- Антигистамины: Перитол, Тавегил, Супрастин, Лоратидин, Диазолин, Зиртек, Финистил, Кларитин, Клемастин.
- Антибиотики рекомендованы при бактериальном инфицировании кожных покровов.
- Может быть назначена антибактериальная мазь от аллергического дерматита для детей: Эритромициновая, Линкомициновая, Гентамициновая.
- Мембраностабилизирующие средства: Кетотифен, Цетризин, Лоратадин.
- Витамины.
- В качестве местных препаратов может быть рекомендован какой-нибудь смягчающий крем против аллергического дерматита: например, Адвантан, Пантенол, Бепантен.
- Глюкокортикостероиды: Дермовейт, Гидрокортизон, Элоком.
- Лекарственные увлажнители для кожи: Липикар, Топикрем, Атодерм, Трикзера.
- При мокнущих и гнойных образованиях назначают ранозаживляющие препараты: Актовегин, Метилурациловая мазь, Солкосерил.
- Сорбенты для выведения из организма токсинов, вызвавших аллергический дерматит: Активированный уголь, Энтеросгель, Латкофильтрум.
Помимо медикаментозных препаратов, врач может назначить различные вспомогательные процедуры.
Процедуры
Так как лечение аллергического дерматита у грудных детей представляет собой сложную задачу из-за столь малого возраста, когда большая часть медикаментов противопоказана, врач может назначить малышам лечебные процедуры.
- Лазер.
- Ультрафонофорез.
- Кварц.
- Переменное магнитное поле.
- КВЧ (электромагнитное излучение).
Основная задача таких процедур — снять обострение аллергического дерматита, устранить внешние симптомы. Иногда врач может разрешить лечение в домашних условиях народными средствами, если они не противопоказаны ребёнку.
Народные средства
При аллергическом дерматите возможно лечение народными средствами при соблюдении некоторых правил. Во-первых, оно должно проводиться не как основное, а только как вспомогательное. Во-вторых, на это должно быть получено чёткое разрешение врача. И в-третьих, предварительно нужно выяснить, нет ли у ребёнка противопоказаний для столь специфической терапии.
- Тампоны с соком алоэ, свежей тыквы или сырого картофеля.
- Мазь из сока зверобоя (1 столовая ложка) и сливочного масла (4 столовых ложки).
- Мазь из молока, глицерина и рисового крахмала (по 1 чайной ложке).
- Смесь льняного масла (100 гр) с цветами ромашки (1 столовая ложка).
- Настой из одуванчика для приёма внутрь.
- Паста из камфоры (1 чайная ложечка) и порошка сандалового дерева (2 чайных ложечки).
Все эти народные средства от аллергического дерматита не могут гарантировать 100% результата. Да и вылечить ребёнка полностью — не в их компетенции. Снять внешние признаки заболевания, улучшить состояние кожи, уменьшить боль и зуд — вот их основные функции. Нужно иметь это в виду. Гораздо больше пользы принесёт правильный уход за больным малышом и его кожей.
О роли наследственности. Согласно исследованиям, аллергический дерматит развивается у 80 % детей, если этим же заболеванием больны оба родителя, у 60 % — если страдает либо отец, либо мать, тогда как у другого родителя диагностирована аллергическая патология дыхательных путей, у 55 % — если болен кто-то один.
Домашний уход
Так как основные симптомы аллергического дерматита касаются поражения кожи, родители должны знать, как за ней ухаживать в периоды обострения заболевания, чтобы не навредить и не ухудшить состояние ребёнка. Дерматологи и педиатры советуют соблюдать следующие несложные, но обязательные к выполнению правила.
- При выявлении аллергена нужно исключить его из жизни ребёнка.
- Родители часто спрашивают, можно ли купать ребенка при аллергическом дерматите: да, это даже необходимо во избежание занесения инфекций. Однако в ванну обязательно добавлять настои и отвары таких лекарственных трав, как ромашка аптечная, календула, кора дуба, череда, зверобой, тысячелистник, подорожник.
- Частые купания противопоказаны. 1 раз в 2-3 дня будет вполне достаточно. Продолжительность водных процедур также сокращается до 5-6 минут, не более.
- Вода для купаний должна быть тёплой и не превышать более 36°С.
- Не применять при купаниях мочалку. Исключить мыло и шампуни с большим содержанием отдушек и консервантов. Все средства для мытья должны быть помечены как «гипоаллергенные».
- Тереть полотенцем тело ребёнка нельзя — аккуратно и бережно слегка промакнуть.
- Ежедневно менять для ребёнка постельное белье.
- Ежедневно проводить влажную уборку в комнате, где он живёт.
- Температура воздуха в помещении, где пребывает больной аллергическим дерматитом ребёнок, не должна превышать 23°С.
- Относительная влажность, оптимальная для него, — 60%.
- Все ткани, которые соприкасаются с кожей ребёнка, должны быть натуральными, а не синтетическими: постельное бельё, полотенца, одежда.
- Регулярно обрезать ногти у ребёнка, чтобы избежать опасных расчёсов. Грудничкам можно надевать специальные тканевые рукавички.
- Зимой перед выходом на улицу лицо ребёнка нужно обрабатывать детским кремом, летом — солнцезащитным.
- В жару малыша нельзя выпускать под палящие лучи солнца с 11 часов утра и до 16 часов дня.
Если ребёнку, страдающему от аллергического дерматита, будет обеспечен надлежащий, правильный, грамотный уход в соответствии с этими рекомендациями, периодов обострений можно избежать. И особую роль в этом деле играет питание, так как именно продукты с высоким уровнем аллергогенности — основная причина вспышек данного заболевания.
Заметки врачей. Более сильно заболевание проявляет себя, если передалось ребёнку по материнской линии.
Очень важную роль играет диета при аллергическом дерматите, так как определённая группа продуктов питания способна вызывать сильнейшее обострение заболевания. Родители должны посписочно знать их и исключать из меню малыша, страдающего таким диагнозом.
- Продукты с высоким уровнем аллергогенности, которые должны быть исключены из рациона ребёнка: коровье молоко, яйца, рыба, курица, клубника, земляника, малина, чёрная смородина, виноград, ежевика, ананас, дыня, гранат, хурма, цитрусовые, шоколад, какао, кофе, орехи, мёд, горчица, грибы, помидоры, морковь, пшеница, свёкла, рожь.
- Продукты со средним уровнем аллергогенности разрешены в минимальных количествах и нечасто: свинина, индюшатина, картофель, крольчатина, горох, персики, красная смородина, абрикосы, бананы, кукуруза, перец зелёный, гречка, клюква, вишня, рис, черника, красная черешня.
- Продукты с низким уровнем аллергогенности должны составлять основу диеты ребёнка при атопическом дерматите: кисломолочные продукты, баранина, конина, кабачки, патиссоны, тыква (только светлые сорта), редька, зелёные и жёлтые яблоки, белая черешня, крыжовник, белая смородина, слива, арбуз, зелёный огурец, миндаль, капуста, зелень.
При составлении меню для ребёнка, страдающего атопическим дерматитом, поможет также следующая таблица.
Правильное питание при аллергическом дерматите у детей — залог быстрейшего выздоровления и сведение к минимуму обострений и осложнений заболевания. Если вовремя его не пролечивать, не обеспечить надлежащие меры ухода за малышом, опасных для его здоровья последствий не избежать.
Осложнения
Родители должны знать, что данное заболевание очень опасно для здоровья малыша. Особенно часто чреват всевозможными осложнениями аллергический дерматит у грудных детей, у которых иммунная система ещё слишком слаба и недостаточно сформирована. Среди самых нежелательных последствий чаще всего отмечаются:
- Бронхиальная астма.
- Анафилактический шок.
- Ослабление иммунитета: частые инфекции.
- Дерматопатический лимфаденит.
- Патологии желудочно-кишечного тракта: хронический гастродуоденит, эозофагит, дуоденит, колит, холецистит.
- Увеличение щитовидной железы.
- Болезни эндокринной системы.
- Нарушение обмена веществ.
- Расстройства питания.
- Психопатии, неврологические расстройства.
- Болезни глаз.
- Вегетососудистая дистония.
Чтобы не допустить развития таких осложнений детского аллергического дерматита, его нужно своевременно выявлять, периодически пролечивать полными курсами и не запускать. Так как периоды обострений могут вспыхивать на протяжении всей жизни, это заболевание может измучить и родителей, и самого ребёнка. Поэтому гораздо проще предупредить его с помощью профилактических мер.
Профилактика
Так как чаще всего диагностируют аллергический дерматит у детей до года, профилактикой данного заболевания нужно заниматься с первых дней жизни малыша. Она включает в себя следующие мероприятия.
- Нормализация питания: полноценное лечение врождённых и приобретённых нарушений функций пищеварения, грамотное вскармливание, своевременное введение в меню грудничка аллергенных продуктов, профилактика и терапия кишечного дисбиоза, соблюдение диеты.
- Стараться уберечь ребёнка от стрессов, частых переживаний, нервных расстройств.
- Обеспечить ему материально-бытовые условия, соответствующие нормам: не должно быть сырости в помещениях, где он проводит большую часть своего времени, выделение ему отдельной комнаты, чтобы не было скученности (большое количество детей, например, на одной маленькой площади), питание должно быть хорошим и сбалансированным, основные правила гигиены должны соблюдаться беспрекословно.
- С первых дней жизни ребёнка оградите его от табачного дыма — он не должен становиться пассивным курильщиком по вине взрослых.
- Избегать мест с загрязнённым воздухом, где много выхлопных газов, солей тяжёлых металлов, химических взвесей.
- Стараться, чтобы детская кожа не контактировала с такими аллергенами, как шерсть, агрессивные моющие и химические средства, акрил, косметика.
- С помощью диагностических методов исследования выявить наличие микроорганизмов (особенно S.aureus) и устранить их с помощью соответствующего лечения.
Если ребёнку поставили аллергический дерматит, независимо от его возраста, нужно срочно начинать лечение и обеспечить ему питание в соответствии с диетой, назначенной врачом. Если родители сами страдали в детстве от такого заболевания, им необходимо с первых дней жизни малыша проводить профилактические мероприятия по предотвращению этой кожной напасти, чтобы снизить риск аллергических реакций.
Соблюдение врачебных рекомендаций, полный курс терапии и необходимый в таких случаях домашний уход обязательно облегчат состояние ребёнка и снизят частоту обострений.
Причины и факторы риска
Основная причина – пот. Потеет малыш, закупориваются клетки, возникает милиария. Когда малышу жарко, его железы, отвечающие за пот, вырабатывают секрет, который защищает организм от перегрева.
Иногда слишком заботливые родители начинают кутать новорожденного потеплее, туго пеленают или наносят обильный слой крема на кожу младенца.
Это ошибка. Нарушается отток секрета, и он начинает оседать в железах.
Потница может проявиться и в период заболевания. При повышенной температуре малыш потеет. В складках на шее, за ушками и ножках, может наблюдаться розовая сыпь.
Чем отличается потница от аллергии, в чем заключается лечение сыпи у новорожденных на лице, голове, шее:
к оглавлению
Как выглядит на фото и развивается
Жар у новорожденного провоцирует включение защиты – открытие пор. Сквозь них проступает пот, охлаждающий тело.
Если выход потовых желез перекрыт кожным салом или кремом, то процесс потоотделения нарушается. Влага улетучивается, оставляя на своем месте раздражение.
В составе пота присутствует соль и активные элементы, оказывающие на кожные покровы раздражающее действие.
Если тянуть с устранением излишков пота, микробы начинают размножаться по всей поверхности. Начинается воспаление, затем милиария, развитие сыпи со всеми вытекающими последствиями.
Осложнения потницы — пеленочный дерматит и присоединение инфекций к открытым ранам. Последний процесс возникает по причине расчесывания пузырьков ребенком.
Развитие вторичной патологии проявляется такими симптомами:
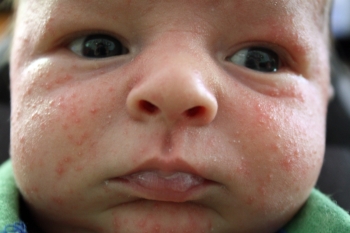
- повышение температуры тела;
- зуд кожных покровов;
- раздражительность и беспокойство младенца;
- жидкость в волдырях приобретает желтый или белый оттенок;
- пузырьки вскрываются, образуются влажные корочки.
Если с обычным высыпанием можно справиться в домашних условиях, то при возникновении перечисленных признаков нужно срочно вести малыша к педиатру.
Терапия при осложненном дерматозе должна быть комплексной. Педиатр назначает антибактериальные средства, противогрибковые и антигистаминные препараты.
Часто спрашивают: сколько вещей нужно новорожденному на первое время? Составляем список самого необходимого вместе!
Как правильно кормить грудного ребенка из бутылочки? Об этом расскажет наша статья.
Чем кормить новорожденного, если нет молока? Ответ на вопрос ищите в данной публикации.
к оглавлению
Как распознать у новорожденных
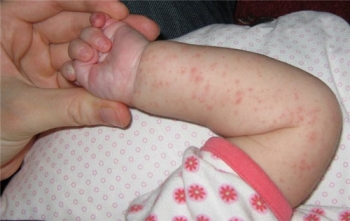
Потница проявляется в виде маленьких прыщей красного или розового оттенка во всех складках младенца:
- на ягодицах;
- на спинке;
- на локтях;
- под коленками;
- на шейке;
- внутри бедер;
- на щеках.
Внешне – это мелкие пузырьки с водичкой внутри. Нередко потничку можно наблюдать после прогулки или пробуждения.
Сыпь не вызывает дискомфорта, не провоцирует повышение температуры, боли. Малыш подвижен и активен.
Как выглядит потница на лице и шее у грудничка на фото:

А на этом фото — потница на голове у грудничка:
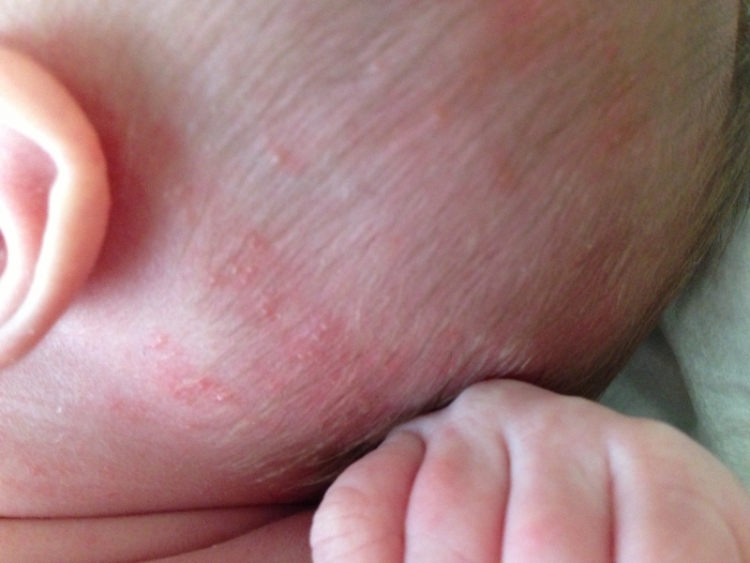
к оглавлению
Первые признаки
Крохотные точки на розовой коже младенца появляются внезапно. Это первый признак потницы. Поскольку она безопасна для его здоровья, сыпь можно устранить народными средствами.
Если потница запущена, то понадобится серьезное лечение, иначе высок риск воспаления кожных покровов с переходом в другую патологию.
к оглавлению
Нарастающие симптомы
Раздражение на коже новорожденного приводит к появлению сыпи. Иногда она может быть изолированной. Высыпания провоцируют зуд, который причиняет малышу дискомфорт.
По мере нарастания патологии пузырьки сохнут, кожа шелушится. Следов не остается.
Запущенная сыпь приводит к нежелательным последствиям в виде инфекций – пиогенной и стафилококковой.
к оглавлению
Внешние проявления
Разновидностей потницы несколько. Сюда относят красную сыпь, кристаллическую, белую и желтую.

Красная подразумевает возникновение множества мелких пузырьков. Эти папулы окружены красноватой каймой. Прыщички схожи с просом, располагаются рядом друг с другом. Высыпания сопровождаются желанием их почесать.
Кристаллическая потница отличается сыпью без ореола. Есть зуд, который продолжается несколько суток. Вскоре волдыри начинают сохнуть, возникает шелушение.
Для белого дерматоза характерны мелкие волдыри светлого оттенка. Белый цвет означает, что жидкость внутри инфицирована стафилококком.
Желтая сыпь протекает совместно с гнойным раздражением кожи.
Вы знаете, как часто нужно кормить новорожденного ребенка? Спросим у доктора!
Если хотите узнать, какие прививки нужно делать ребенку до года, прочтите эту публикацию.
А тут вы узнаете, сколько раз в день давать Бифидумбактерин новорожденным.
к оглавлению
Отличия от аллергических высыпаний
Что делать, если у новорожденного потница или это аллергия, как отличить одно от другого?
| Аллергия | Потница |
| Возникновение сыпи после контакта с аллергеном. Симптомы развиваются через 2 часа.
Если добавилась сторонняя инфекция, состояние ухудшается. Зуд вызывает чесание, провоцируя присоединение дополнительной инфекции. После шелушения кожа трескается. Требуется увлажнение и обработка |
На пораженном участке чувствуется покалывание. Сыпь может вызвать раздражение от соприкосновения с одеждой.
После 2-3 процедур обработки мылом заметны улучшения. Пятна бледнеют, уменьшаются. Потница в отличие от аллергии не нуждается в медикаментозной терапии. Исключение — определенный тип сыпи |
| Высыпания наблюдаются в области живота, лица, ягодицах. Внешне похожи на маленькие пузыри. Пятна сыпи могут сливаться между собой и образовывать большое красное пятно.
Рекомендуется пройти лечебный курс |
Проявляется в местах повышенной влажности — шея, ягодицы, складки, подмышечные впадины. Возникают розовые пятнышки маленького размера.
Главное лечение потницы – должный уход |
к оглавлению
Диагностика и осмотр специалиста
Врач любого профиля определит у новорожденного потницу.
Поэтому для постановки диагноза хватит осмотра пациента. Наблюдает за ребенком педиатр. Сложные случаи требуют консультации дерматолога.
В спорных ситуациях при неясном диагнозе педиатр или профильный врач назначает ряд обследований (соскоб, бак. посев) для исключения заболеваний с похожими проявлениями (оспа, дерматит, лишай).
Есть категории новорожденных, которые больше подвержены развитию потнички.
Это малыши со следующими нарушениями:
- аллергия;
- лишний вес;
- диабет;
- рахит;
- себорейный дерматит;
- частые поносы;
- недоношенность.
к оглавлению
Как избавиться от проблемы: чем обработать кожу, лечение мазями
При лечении пузырьковой сыпи не рекомендуется пользоваться кремами. Лучше заменить их присыпкой, которая позволяет коже дышать. Специфического воздействия на высыпания не требуется.
Лечение состоит из правильного ухода за новорожденным и его кожей. Это необходимо для исключения поражения глубоких слоев кожных покровов и присоединения инфекции.
До трех месяцев купания должны быть ежедневными или через день. В ванну с водой желательно добавлять марганцовку или ромашку. Череда, кора дуба и тысячелистник тоже будут хорошими помощниками.
После водных процедур кожу младенца необходимо обработать тальком. Разрешен легкий крем с добавлением талька. На коже должна быть нейтральная среда.
Как вылечить потницу у грудничка на лице и теле, если проблема уже запущена? Нужно устранить вызвавшую ее причину. Необходимо нормализовать температурный режим и влажность. Оптимальные показатели:
- температура – 20 °С;
- влажность – до 70%.
Только после этого можно начинать бороться с кожными высыпаниями. Врач назначает дезинфицирующие растворы, присыпку и аптечные кремы.

Чем мазать кожу новорожденного от потницы? Подходящие препараты — 1% раствор хлорофиллипта, 2% р-р борной кислоты.
Детский тальк тоже имеет способность облегчать самочувствие малыша. Можно приобрести средство с охлаждающим эффектом.
Крема и мази от патологии применяются только те, в составе которых содержится цинк и пантенол. В список средств от потницы у новорожденного входят Бепантен, Драполен и Каламин.
Антибактериальные средства используются только по назначению педиатра.
Указания родителям о том, как еще бороться с потницей у новорожденных:
- рекомендуется протирать лицо новорожденного отваром ромашки или череды;
- промакивая кожу младенца, важно не разрушить образование. Чтобы добиться максимальной сухости, необходимо пользоваться присыпкой. Необязательно втирать во все участки кожи, достаточно припудрить пораженную область;
- купать малыша нужно в кипяченой воде или с добавлением марганца — он дезинфицирует воду;
- весь курс лечения потницы нужно подсушивать области с прыщиками;
- при зуде не возбраняется протирать кожу кипяченой водой с содой в малом количестве;
- важно следить, чтобы малыш не чесал высыпания.
Мамы спрашивают: нужно ли и как пеленать новорожденного с головой? Полезные рекомендации — в нашей статье!
О том, когда вводить прикорм ребенку на грудном вскармливании, можно узнать из этого материала.
Рейтинг сухих смесей для новорожденных представлен в данной публикации. Узнайте больше!
к оглавлению





