Скарлатина (от лат. scarlatinum — насыщенно-красный) — это антропоноз, вызванный бета-гемолитическим стрептококком группы А. Характерными симптомами заболевания является сыпь, острый тонзиллит и интоксикация.
Этот недуг был известен давно. Дал научное определение болезни сицилийский врач в 1554 году. В 16-м веке эпидемия скарлатины поглотила европейские страны. Патология протекала очень тяжело, со смертельным исходом.
В наши дни преобладает легкое течение болезни. Однако, если ее вовремя не распознать и не начать лечение, последствия будут серьезными. Поэтому родители должны знать, что такое скарлатина.
Причины заболевания
Возбудитель скарлатины — это β-гемолитический стрептококк группы А, который оказывает токсическое (выделяет экзотоксины), септическое и аллергическое действие на организм.
Некоторые штаммы бактерий отличаются сильной агрессивностью. Однако определяет возникновение скарлатины не этиология и эпидемиология, а имеющийся у ребенка антитоксический иммунитет. При условии, что в момент заражения стрептококком противотоксический иммунитет отсутствует, развивается скарлатина. При его наличии будет клиника ангины, фарингита или другого проявления стрептококковой инфекции.
Типичный больной скарлатиной — это ребенок возрастной группы от 2 до 9 лет, подросток заболевает редко. Разносчиками инфекции являются носители стрептококковых штаммов или больные дети с явными либо стертыми (скрытыми) формами патологии. Заболевший является источником заразы с первых суток и еще две недели после поправки.
Новорожденные и годовалые малыши болеют очень редко, так как получают иммунитет от матери. Если мама в детстве перенесла скарлатину, то младенец защищен и первые полгода жизни ему ничего не грозит.
Самые высокие цифры заболеваемости регистрируются в населенных пунктах с холодным и умеренным климатом. В осенне-зимние месяцы эпизоды болезни встречаются чаще. Показатель контагиозности составляет порядка 40%.
Распространению инфекции благоприятствует скученность детей и нарушение санитарно-гигиенических норм в садиках и школах. Стрептококк весьма устойчив во внешней среде и может длительно не умирать в пыли, на предметах общего пользования, книгах, игрушках, одежде.
Чаще микроорганизм вызывает заболевание, если у ребенка наблюдается:
- недостаток витаминов и микроэлементов;
- слабая иммунная система;
- очаги хронической инфекции (грибковой, бактериальной или вирусной);
- переутомление, как умственное, так и физическое;
- частые переохлаждения;
- длительный прием некоторых лекарственных препаратов (иммунодепрессанты, гормоны и т. д.);
- атопическая аллергия;
- резкая смена климатических условий;
- постоянные стрессы;
- гормональные нарушения;
- наличие некоторых системных и локальных хронических заболеваний (фарингит, патология надпочечников, сахарный диабет, тонзиллит, атопический дерматит и т. д.).
В последние годы прослеживается тенденция к уменьшению уровня заболеваемости скарлатиной. У 80% пациентов болезнь протекает в легкой форме.
После выздоровления к определенной серогруппе бактерий вырабатывается иммунитет и сохраняется на всю жизнь. Поэтому скарлатину можно перенести только один раз в жизни, но стрептококковой инфекцией можно заражаться повторно.
Пути передачи
Распространенными путями передачи микроба являются воздушно-капельный и контактно-бытовой. Реже зараза может передаваться:
- посредством продуктов (пищевой путь заражения);
- при повреждении кожного покрова или слизистых (ожоговая скарлатина);
- воздушно-пылевым путем (переноситься с пылью);
- из-за ятрогенных причин (нестерильный инструментарий, нарушение правил асептики и антисептики);
- после родов (локализация очага на внутренней поверхности матки).
После внедрения в организм ребенка, чаще воздушным путем через слизистую оболочку миндалин и глотки, микроорганизм начинает размножаться и выделять токсичные вещества. Закрепление возбудителя с проявлением воспалительного процесса и локального лимфаденита окрестили первичным скарлатинозным комплексом.
Механизм патогенеза заключается в развитии болезни по трем направлениям:
- токсическое,
- аллергическое,
- септическое.
Токсины влияют на органы сердечно-сосудистой, эндокринной и нервной систем.
Как выглядит больной ребенок
Признаки скарлатины у детей при обычной форме заболевания будут выражаться триадой симптомов:
- характерная сыпь;
- ангина;
- интоксикация.
Как правило, родители наблюдают у своего чада мелкоточечную сыпь по всему телу. Иногда отдельные высыпания имеют вид маленьких пузырьков с жидким содержимым.
Кожа гиперемирована, в естественных складках ее цвет темно-красный. Глаза неестественно блестят, лицо яркое, отечное, горло алое.
Язык будет обложен налетом, потом очистится и станет малиновым с увеличенными сосочками (сосочковый симптом).
На начальном этапе болезни ребенок будет возбужденным, затем вялым. При спаде инфекционного процесса можно обнаружить шелушение кожи. Сыпь постепенно будет сходить, не оставляя после себя следов.
Скарлатина может протекать без сыпи. Тогда ее диагностика нередко сопровождается затруднениями. Поэтому так важно при любых признаках стрептококковой инфекции без промедления обращаться к врачу.
Отличие от других болезней
Дифференциальный диагноз проводится с псевдотуберкулезом, иерсиниозом, токсико-аллергическими состояниями, корью, менингококковой инфекцией, энтеровирусной экзантемой и т. д. Свойства некоторых патологий, отличающие их от скарлатины:
- Корь. Имеет начальный период, характерная энантема с пятнами Бельского – Филатова – Коплика во рту, этапность высыпаний и тенденция к их объединению.
- Аллергия. Кожные проявления имеют причину и разнообразны по характеру. Сыпь может быть похожей на пятна, прыщи, сливаться между собой и т. д. Часто аллергические реакции сопровождает насморк.
- Краснуха. Элементы сыпи локализуются на туловище и разгибательных поверхностях рук и ног, острый тонзиллит отсутствует.
- Свинка (эпидемический паротит). Воспаление сначала поражает верхние дыхательные пути и миндалины, затем переходит на околослюнные железы. Сыпи не бывает.
- Коклюш. Главный симптом — продолжительный сильный сухой кашель. Помимо этого, общее состояние больного нормальное.
- Ветрянка. Сыпь при ветряной оспе у детей пятнисто-везикулярная, появляется волнами, ладони и стопы никогда не поражаются.
Часто дифференцируют стрептококковую сыпь от стафилококковой. Если высыпания вызвал золотистый стафилококк, обязательно будет очаг гнойной инфекции (панариций, остеомиелит и т. д.).
Ангина другой этиологии может иметь различные неспецифические симптомы. Распознавать диагноз помогает тщательный осмотр пациента и лабораторная диагностика, в том числе бактериологический анализ.
Часто родители, заметив тот или иной симптом, начинают паниковать и искать информацию самостоятельно. Они путают географический язык с характерным для скарлатины малиновым, обычную потницу принимают за сыпь. Такая «ложная скарлатина» оказывается совсем другим заболеванием.
Важно! Подтверждать или опровергать диагноз всегда должен врач. Родители не могут, ориентируясь на сайты, изучив общий материал и фото, делать медицинские заключения о состоянии своего ребенка. Фотография из интернета не сможет заменить профессиональный осмотр.
Инкубационный период
Обычно инкубационный период при данной патологии занимает от двух дней до одной недели. В силу разных причин он может сокращаться до нескольких часов или растягиваться до 12 суток. Если бактерии отличаются высокой агрессивностью, а иммунная система ребенка ослаблена, то до появления первых признаков может пройти всего пара часов.
Как протекает заболевание
Картина типичной формы болезни следующая:
Первый день
Заболевание начинается внезапно. Быстро повышается температура тела, появляются типичные признаки интоксикации: недомогание, цефалгия, тошнота и рвота, сухость слизистых, жажда, ломота в мышцах. Редко бывает кашель, еще реже — сопли. Основная жалоба — интенсивная боль в горле, усиливающаяся при глотании.
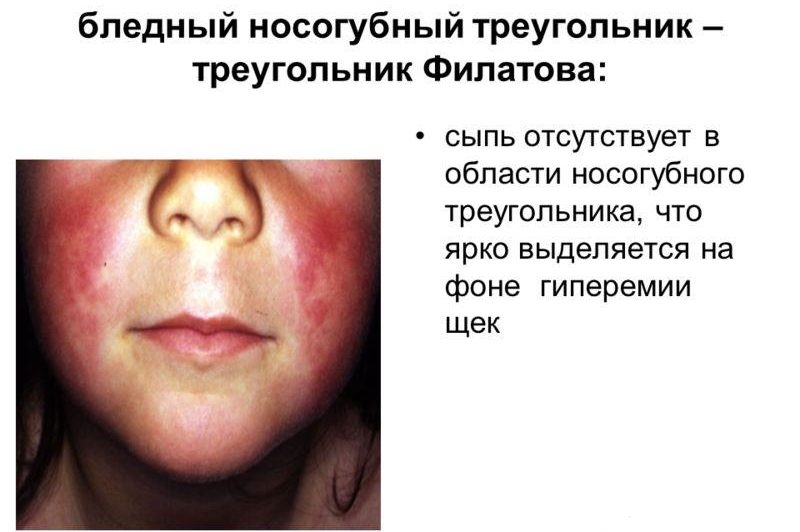
По истечении нескольких часов по всей поверхности тела проступает розовая сыпь в виде мелких точек на гиперемированном фоне кожи. На лице она имеет специфический характер — располагается на щеках, не затрагивая носогубный треугольник (симптом Филатова).
В физиологических складках кожного покрова и на боках высыпания особенно выделяются.
В надлобковой области, в паху, в подмышках, на локтевых сгибах можно видеть темно-красные линии, обусловленные концентрированной сыпью и геморрагическим компонентом, — симптом Пастиа.
Иногда элементы сыпи представляют собой мелкие пузырьки (1–2 мм) с прозрачной или мутной жидкостью. При тяжелых формах сыпь приобретает синюшный окрас. Кожа сухая, шершавая на ощупь, беспокоит малыша, вызывая зуд и болезненность.
При осмотре ротовой полости виден язык с густым сероватым налетом, зев окрашен в насыщенный красный цвет, имеется отек. Специфичным симптомом является резкая граница гиперемии — миндалины, дужки и язычок поражены, без распространения на твердое небо. Зачастую наблюдается точечная энантема, которая способна принимать геморрагический вид.
Ангина при скарлатине бывает катаральная, фолликулярная, лакунарная, но чаще встречается некротическая. В зависимости от выраженности процесса некроз будет иметь очаговый или распространенный характер и разную глубину поражения. Серовато-зеленые некротические изменения могут захватить не только миндалины, но и соседние структуры.
От степени проявления ангины будут зависеть изменения в лимфатических узлах. Лимфоузел увеличивается в размерах, он плотный, болезненный. В первую очередь реагируют лимфоузлы передней области шеи.
Со стороны сердца и сосудов наблюдается симпатикус-фаза. Она проявляется учащенным сердцебиением и подъемом АД. Влиянием тонуса симпатической нервной системы объясняется белый дермографизм (реакция сосудов на тактильное прикосновение). Для скарлатины типична повышенная проницаемость мелких вен и артерий, что выявляется с помощью жгута.
Второй день
Основные симптомы нарастают. Все тело ребенка покрыто сыпью, в том числе ладони и стопы. Малыш плохо себя чувствует, температура тела будет держаться на том же уровне. Ребенок может отказываться от еды из-за выраженного болевого синдрома при глотании, чесаться, не спать.
Четвертый день
К концу четвертых суток высыпания постепенно начинают бледнеть. Температура немного спадает. Налет на миндалинах частично исчезает. Болезненные ощущения проходят. Характерным признаком данного периода является малиновый язык. Он хорошо виден при осмотре. Сосочки на языке увеличены, поэтому в простонародье он получил название — клубничный.
Шестой день
Все симптомы идут на убыль. Яркость языка уменьшается, гланды становятся менее красными, болезненность при глотании постепенно проходит. Сыпь бесследно пропадает, заменяясь шелушением кожи. Преобладает тонус парасимпатики (вагус-фаза). Наблюдается замедление сердечного ритма и гипотония.
Восьмой–десятый день
Динамика положительная. Кожные покровы начинают шелушиться по всему телу. На лице кожа будет облезать тонкими чешуйками. На туловище, шее и ушах шелушение — отрубевидное. Стопы, ладошки, пальчики рук и ног будут слоиться пластами. Сначала трескается кожа, где ноготь, затем изменения охватывают весь палец, потом ладонь. Однако, при легкой форме скарлатины, шелушение обычно менее выраженное. Явления ангины практически исчезают. Градусник показывает нормальные цифры. Самочувствие крохи улучшается.
Исторический факт: основатель отечественной педиатрии Нил Федорович Филатов дал прозвище скарлатинозной ангине — «пылающая ангина», «пожар в зеве».
Классификация заболевания
Педиатр Александр Алексеевич Колтыпин предложил классифицировать данную патологию по:
- типу,
- тяжести,
- течению.
Типичными считаются формы болезни, имеющие отличительную для скарлатины симптоматику (высыпания, ангина, интоксикация). К нетипичным относятся:
- стертые легкие формы;
- экстрабуккальные виды (послеожоговая, послеродовая и пр.);
- тяжелые формы (гипертоксическая и геморрагическая).
Легкие формы заболевания протекают без симптомов либо со слабовыраженной симптоматикой. При экстрафарингеальной скарлатине, когда первичный очаг находится вне ротоглотки, клиника ангины отсутствует. Высыпания будут преобладать в области входа инфекции. Там же наблюдается регионарный лимфаденит. Характерные признаки интоксикации: лихорадка и рвота.
Тяжелые формы способны привести к летальному исходу до постановки диагноза и раскрытия всех симптомов болезни. Именно поэтому они получили название — агравированные. В настоящее время они не встречаются.
Типичная скарлатина у ребенка имеет следующие формы:
- Легкая. Она диагностируется у 80–90% больных и имеет все характерные признаки болезни. Температура 38–38,5°C, реже субфебрильная или нормальная. Беспокоит головная боль, однократная рвота, плохое самочувствие. Ангина всегда катаральная, лимфаденит слабовыраженный. Экзантема типичная, быстро проходит. В конце недели наблюдается клиническое выздоровление.
- Среднетяжелая. Составляет 10–20%. Лихорадка достигает 39–40°C, выражены признаки интоксикации. Бывает повторная рвота. Ребенок возбужден, не спит, иногда может бредить. Местные проявления имеют яркую клинику. Ангина сопровождается некрозом и выпотом. Регионарные лимфоузлы резко увеличены, могут болеть. Острая стадия продолжается 5–7 суток, полное выздоравливание наступает ко 2–3-й неделе.
- Тяжелая. Наблюдается крайне редко (0,5% случаев). Имеет три вида:
- токсическая (подъем температуры до 40°C и выше, многократная рвота, головные боли, помутнение сознания, менингеальные и неврологические симптомы, судороги, симпатикопарез, сыпь часто геморрагическая, имеет синюшный оттенок, ангина катаральная, иногда с локальными некрозами);
- септическая (сильно заметны местные проявления: глубокие некротические изменения в гландах и вокруг них, лимфоузлы большие, плотные и болезненные, с некрозом, не исключено развитие периаденита и аденофлегмоны);
- токсикосептическая (сочетает общие и локальные признаки).
Важно! Даже при легкой степени заболевание способно дать осложнения (гнойный процесс, инфекционное сердце и т. д.). Чтобы минимизировать риск нежелательных последствий, ребенок на всех этапах болезни должен находиться под врачебным контролем.
Течение заболевания может быть:
- гладким;
- негладким: аллергические волны после скарлатины, осложнения;
- абортивным.
В течение стрептококковой инфекции возможны рецидивы. Это случается при встрече с другим видом стрептококка. Возникает реинфекция или суперинфекция.
Возможные осложнения
Осложнения, которые может вызвать гемолитический стрептококк, следующие:
- лимфаденит;
- отит;
- синусит;
- воспаление внутренних структур сосцевидного отростка височной кости;
- артрит;
- васкулит;
- менингит;
- воспалительное поражение сердца;
- патология почки;
- тяжелые формы аллергии;
- рожа;
- флегмона шеи;
- пневмония;
- ревматическая патология;
- сепсис.
Осложнения воспалительной природы могут заявить о себе в ранние и поздние сроки, после клинического выздоравливания, быть катаральными или гнойными.
Особенно высок риск их развития у ослабленных детей, с иммунодефицитом. Однако даже у них при вовремя начатом лечении гнойные процессы и рецидивы возникают крайне редко. После изобретения антибиотиков пенициллинового ряда смертность от скарлатины стала практически нулевой.
Диагностика
При типичном течении болезни диагноз выставляется без затруднений, исходя из клинической картины и осмотра. Атипичные и стертые формы могут потребовать дополнительных обследований. Диагностировать заболевание помогают следующие методы:
- общий анализ крови (будет наблюдаться увеличение СОЭ и нейтрофильный лейкоцитоз с небольшим сдвигом влево);
- выделение бета-гемолитического стрептококка из мазков, взятых из ротоглотки;
- определение титра ферментов и антитоксинов стрептококка (антистрептолизин О и др.);
- ЭКГ;
- стрептотест (экспресс-тест, позволяющий выявить на стенках глотки и миндалинах наличие бета-гемолитического стрептококка группы А);
- определение чувствительности микроорганизма к антибиотикам (анализ делается при непереносимости пенициллинов, при неэффективности терапии и т. д.);
- реакция Дика (внутрикожно вводится 0,1 мл стандартизированного эритрогенного токсина, через сутки делается оценка: если в месте укола образовался инфильтрат или покраснение диаметром более 10 мм, то результат считается положительным и означает, что антитоксический иммунитет будет отсутствовать).
При подозрении на наличие осложнений и сопутствующую патологию доктор может назначить дополнительные диагностические методы (УЗИ органов брюшной полости и забрюшинного пространства; определение антител, биохимический анализ крови, общий анализ мочи и т. д.).
Лечение, питание и уход
Госпитализация в стационар проводится по клинико-эпидемиологическим показаниям (доставляет больных скорая помощь). Пациенты с легкой и среднетяжелой формой скарлатины лечатся в домашних условиях.
При лечении на дому нужно создать условия, исключающие взаимодействие больного ребенка с домочадцами. Необходимо обеззараживать детскую комнату (кварцевание, уборка и т. д.).
В острый период соблюдается постельный режим (обычно продолжительность — 8–10 дней), во время которого выходить на улицу нельзя. Купание разрешается при нормальной температуре и отсутствии противопоказаний.
Диета должна быть полноценной и щадящей с исключением всех раздражающих продуктов. Еда подается теплой и перетертой. Педиатры рекомендуют стол № 2.
Медикаментозный план лечения включает:
Антибиотики
- пенициллиновый ряд («Амоксициллин», «Амоксиклав», «Аугментин», «Флемоклав Солютаб», «Флемоксин Солютаб»);
По показаниям (осложнения, непереносимость пенициллинов и т. д.) доктор может назначать препараты из этих групп:
- цефалоспорины («Зиннат», «Супракс», «Цефалексин», «Цефтриаксон»);
- макролиды («Азитромицин» («Сумамед»), «Вильпрафен», «Кларитромицин», «Клацид»);
- сульфаниламиды («Бисептол»);
Другие средства
- гипосенсибилизирующие средства («Тавегил», «Супрастин» и др.);
- укрепляющая терапия (иммуномодуляторы, витаминно-минеральные комплексы и т. п.);
- препараты, восстанавливающие микрофлору кишечника, так как после курса противомикробной терапии обычно нарушается стул и ребенка мучает понос;
- дезинтоксикационная терапия («Реополиглюкин», «Энтеросгель» и т. д.);
- препараты, чтобы сбивать температуру («Нурофен», парацетамол и др.);
- симпатическая терапия, например при тошноте и рвоте назначают «Церукал».
Для местного лечения ангины применяют
- полоскание («Томицид», «Мирамистин», фурацилин);
- рассасывающиеся таблетки типа «Лизобакта»;
- раствор Люголя, чтобы обрабатывать больное горло;
- УФО.
Выписывать медикаменты, определять последовательность лечебных мероприятий должен врач, учитывая возраст пациента, течение заболевания, наличие осложнений и прочие факторы.
Схема и дозировка препаратов подбирается индивидуально. Если пациент годовалый кроха, то в аптеке можно выбрать удобный для приема медикамент в виде капель или суспензии.
Важно! Четко следуйте инструкции к лекарственным препаратам. Возникли вопросы — задайте их своему доктору — он даст пояснение, как правильно проводить лечение.
Вот, что говорит доктор Комаровский про особенности лечения скарлатины у детей:
Лечение народными средствами
К популярным народным способам относятся:
- 30%-ный раствор лимонной кислоты (полоскать горло и рот каждые 1–2 часа 2 дня подряд);
- валериана (давать 1–2 грамма измельченных корней 4 раза в сутки);
- настой из кедровых веточек (пить в течение дня 1 месяц, затем курс будет повторяться для профилактики);
- отварами трав можно полоскать горло, мазать кожу и принимать внутрь (ромашка, шалфей, календула и другие).
Важно! Определять целесообразность применения народного лечения должен педиатр.
Профилактика
Родителей больного малыша интересуют вопросы: как распознать болезнь, как быстро проходит, как долго заразна и, главное, — как защищаться от инфицирования. Доктор Комаровский, как и большинство педиатров, акцентируют внимание на том, что лучшая защита — это профилактика.
Прививки (вакцины) от этой патологии нет. Профилактические мероприятия направлены на раннее выявление зараженных стрептококковой инфекцией детей и их изоляцию. Согласно приказу Минздрава список противоэпидемических действий такой:
- заболевшие находятся на карантине 7–10 дней от начала клинических проявлений, в детские сады и школы переболевших допускают только на 23 сутки от начала заболевания;
- все окружающие люди, которые контактировали с больным ребенком, подлежат врачебному осмотру;
- не болевшие скарлатиной маленькие дети (до 2-го класса), имевшие контакт с переболевшим, подлежат изоляции на 1 неделю;
- сотрудники детских учреждений, ранее не болевшие и контактирующие с больным ребенком, допускаются к работе, но под диспансерным наблюдением;
- работники, перенесшие стрептококковую инфекцию, на 12 дней переводятся туда, где они не будут представлять эпидемиологическую опасность, до этого они находятся на больничном;
- текущая дезинфекция проводится 0,5%-ным раствором хлорамина, посуду и белье подвергают термообработке (кипятят);
- если в очаге опять удалось подтвердить скарлатину, карантин продлевают еще на неделю.
Рекомендации по индивидуальной профилактике:
- уберегать ребенка от посещения ДОУ при вспышках инфекции;
- обеспечить организм малыша всеми необходимыми витаминами и микроэлементами (грудничок получает питательные вещества с молоком матери);
- соблюдать правила личной гигиены и научить ребенка этому;
- узнавать об эпидемиях ОРЗ и в этот период избегать мест, где скапливается много людей;
- предотвращать переохлаждения;
- чаще проветривать дома и проводить влажную уборку;
- не забывать проверять пылесосы, кондиционеры и т.д. (в них могут жить опасные микроорганизмы);
- не допускать у ребенка стрессов и перенапряжения;
- употреблять натуральные фитонциды (лук и чеснок) в холодное время года;
- проводить иммунопрофилактику, принимая противовирусные и общеукрепляющие препараты («Имудон» и т. п.).
После любых перенесенных инфекционных заболеваний ребенку всегда нужна реабилитация. Маленькому организму требуется больше сил и времени на восстановление. В этот период ребенок должен получать полноценное питание и не испытывать нагрузок. Все очаги хронической инфекции нужно своевременно вылечивать.
На заметку! Вести здоровый образ жизни и учить этому своих детей — один из важных этапов профилактики многих заболеваний, который позволит обезопасить себя и свою семью. Также обязательна ежегодная диспансеризация, которую можно пройти в поликлинике по месту жительства.
Ответы на частые вопросы
Можно ли заболеть повторно?
Если выработался антитоксический иммунитет, то скарлатиной заболеть дважды нельзя. Заразиться второй раз стрептококковой инфекцией можно и переболеть тонзиллитом, фарингитом или другой типичной для стрептококка патологией.
Можно ли купать ребенка во время болезни?
Мыться во время болезни можно, но не в острый период и при нормальной температуре тела. Вода должна быть теплая, чтобы не раздражать поврежденную кожу. По этой же причине ополаскивать ребенка следует из ковша, а не из душа. Тереть кожные покровы мочалкой или полотенцем, парить ребенка в бане нельзя, чтобы не спровоцировать возникновение местных осложнений.
Можно ли гулять во время болезни?
В острый период болезни маленький пациент должен соблюдать постельный режим, когда болезнь начнет сдавать позиции, гулять на улице можно при хорошем самочувствие малыша. Контактировать на прогулке с другими людьми разрешается только на 22-й день от начала заболевания.
Бывает ли скарлатина без температуры?
На этот вопрос можно ответить кратко: да.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/skarlatina_u_detej.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Скарлатина
Заболевание является инфекционным, достаточно заразным. Возбудитель — стрептококк группы А. Болезнь передаётся воздушно — капельным путём. Характерным симптомом для данного заболевания является наличие сыпи, которая распространяется по всему телу за исключением подошв и ладоней.
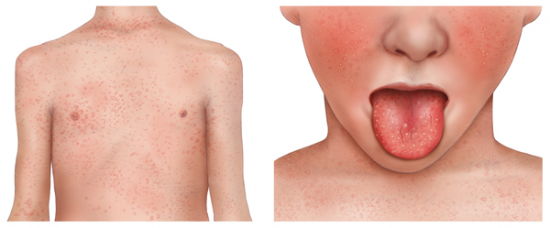 Фото скарлатины у ребенка
Фото скарлатины у ребенка
Особенности ухода
- Первым делом ребёнка должны изолировать, выделить ему личную посуду, полотенце. Стирать его вещи и постельное бельё отдельно от других членов семьи.
- При лёгком и среднем течении заболевания малыш не нуждается в госпитализации. В случае же тяжёлого процесса, лечение в обязательном порядке проводится под наблюдением врачей, на территории больницы.
- Если малыш находится дома, родители должны знать, как лечить скарлатину у детей в домашних условиях:
- главное правило, соблюдение постельного режима,
- при гипертермии необходимо проводить процедуры, способствующие постепенному снижению температуры. При показателе до 38 градусов можно применять проветривание или обёртывание влажным, холодным полотенцем, также можно ставить компрессы холодом на лоб. Если температура превышает показатель в 38, 5 градусов, то допускается приём жаропонижающих на основе парацетамола или ибупрофена,
- соблюдение диеты,
- частые проветривания и проведения влажных уборок,
- приём водных процедур, при гипертермии – обтирание.
- В период лихорадки необходимо потребление обильного тёплого питья. Это могут быть: морсы, молоко, сладкий чай с лимоном, кисломолочные продукты, узвары или простая кипячёная вода.
- При отсутствии аппетита, не стоит заставлять ребёнка кушать. Если малыш начинает голодать, то переходить к нормальному питанию необходимо постепенно, медленно расширяя рацион ребёнка, вводя в него сначала лёгкие, перетёртые продукты.
- Малыш должен получать сбалансированное питание, включающее в себя весь необходимый комплекс минералов и витаминов. Блюда должны быть легко усваиваемыми.
- Если присутствуют сильные боли в области горла, то пища должна подаваться в полужидком или жидком виде.
- Полностью должны быть исключены из рациона аллергены, маринады, соленья, газировки и другие продукты, которые могут вызывать раздражение на слизистой оболочке.
- Рекомендованы молочные блюда, тушенные и отварные продукты, но не допускается жареное и жирное, а также сладости.
Советы по купанию
Некоторые родители могут бояться допустить ребёнка до приёма водных процедур в период болезни. Однако, купание необходимо. Оно помогает снизить ощущение зуда, следовательно, предотвращает расчёсывание сыпи. Но нужно соблюдать определённые правила:
- Оптимальная температура воды.
- Если у ребёнка повышенная температура, рекомендуется купание заменить обтиранием.
- Не стоит использовать поливание тела душем, лучше воспользоваться ковшиком. Это необходимо, чтобы уменьшить напор воды.
- Запрещается тереть кожу малыша мочалкой. Так вы можете расчесать сыпь.
- Нельзя вытирать малыша полотенцем после купания. Лучше его промокнуть, завернув в простынь.
Возможные осложнения
Если процесс лечения назначают несвоевременно или соблюдаются не все рекомендации доктора, отсутствует правильный уход, или у ребёнка сильно ослабленный иммунитет, возникает высокий риск развития осложнений. При скарлатине возможны последствия, входящие в три группы:
- Септические. Сюда относятся инфекции гнойного характера, например, отиты, некротическая ангина, паратонзиллярный абсцесс, гнойный лимфаденит, пневмония, гнойный менингит, сепсис. Осложнения такого характера могут возникать, как в первые семь дней от начала заболевания, так и спустя 14 дней после этого. Как правило, осложнения такого типа развиваются в связи с неправильным лечением, например, при отсутствии антибиотикотерапии или при несвоевременно начатом лечении.
- Токсические. Сюда входит инфекционно-токсический шок. Развивается в первые сутки после начала заболевания. Причина его появления — заражение высокотоксичными стрептококками А. У ребёнка будет наблюдаться сильная слабость, возможен обморок и даже кома. Начнёт снижаться давление, замедлится дыхание, появится нарушение работоспособности сердца. Такое осложнение встречается крайне редко.
- Аллергические. Как правило, возникают спустя два, а то и три недели после начала заболевания. Сюда относятся: развитие патологий сердца, почек, поражение суставов. Такой тип осложнений обусловлен схожестью возбудителя с некоторыми клетками человеческого организма. Следовательно, организм может случайно поражать и свои клеточные системы, когда вырабатывает иммунитет против стрептококка. Как следствие, развивается аутоаллергический ревматизм, гломерулонефрит, миокардит.
Комплексное лечение
- Антибиотикотерапия. Ребёнку обязательно назначат такие препараты для борьбы со стрептококками. Курс лечения составит не менее пяти дней, возможно семь. Малышу назначат представителя пенициллиновой группы.
- Иммуномодуляторы.
- Жаропонижающие средства.
- Полоскание горла антисептиками, например, раствором фурацилина или хлорофиллиптом, до шести раз за сутки. Однако, такая терапия рекомендована после нормализации показателей температуры тела.
- Витаминотерапия. Особое внимание уделяется аскорбиновой кислоте и представителем группы В.
Народные методы
Не забывайте о том, что использование нетрадиционной медицины возможно только с разрешения лечащего доктора. Нельзя ограничиваться только народными методами. Скарлатину нельзя вылечить без курса антибиотиков. Помните, что народные методы используется только в качестве вспомогательного лечения.
- Отвар из плодов черники. Для приготовления понадобится на 100 грамм ягод (заранее высушенных) 500 мл воды. Такую смесь нужно будет прокипятить до того времени, пока в ёмкости не останется 300 мл воды.
- Для полоскания применяют свежее яйцо, смешанное со стаканом тёплой воды. Такая процедура проводится до шести раз за сутки.
- Сок чёрной редьки с мёдом. Для этого понадобится срезать с овоща верхушку, сделать небольшое углубление, заполнить его мёдом. Понадобится накрыть редьку и оставить настаиваться в течении трёх дней. Полученное лекарство применяется до шести раз за день по одной столовой ложке.
- Свежевыжатый сок репчатого лука. Принимают до четырёх раз в день по одной чайной ложке.
Рекомендации специалистов
- При своевременно начатом лечении, болезнь протекает быстро и без последствий. При отсутствии адекватного лечения развиваются серьёзные осложнения, поражающие сердце и почки.
- После первых приёмов антибиотиков, у пациента значительно улучшится состояние, благодаря высокой чувствительности стрептококков группы А к препаратам пеницилловой группы.
- Всегда необходимо курс приёма антибиотиков проводить до конца. Иногда родители думают, что малыш пошёл на поправку, и не имеет смысла дальше травить его антибиотиками, и прекращают терапию раньше положенного времени, чем усугубляют состояние ребёнка.
- После полного выздоровления не рекомендуется посещать детский коллектив в ближайшие недели три. Такая необходимость продиктована тем, что существует риск повторного заражения.
Профилактические мероприятия
К сожалению, вакцины против скарлатины не существует. Однако, можно придерживаться некоторых правил, чтобы минимизировать риск заражения:
- Необходимо регулярно проводить влажные уборки и проветривание помещения.
- Если в семье появляется инфицированный, необходимо его изолировать. Важно, чтобы его обслуживал один и тот же человек, обязательно с надетой марлевой повязкой.
- Приучайте малыша к соблюдению личной гигиены. Иногда стрептококки такого типа могут передаваться и контактным путём. Особенно, если два малыша, у которых режутся зубки, воспользуются одним и тем же прорезывателем за короткий промежуток времени, а один из детей будет инфицирован.
- Во время вспышек, не посещать с ребёнком места с большим скоплением людей.
- Если у карапуза уже состоялся контакт с инфицированным, рекомендуется его изолировать на недельный период, чтобы убедиться в том, что он не был заражён.
Теперь вы знаете, какое лечение следует соблюдать при скарлатине. Помните, что применение народной медицины возможно только после консультации с доктором. Не забывайте, о профилактических мероприятиях. Ведь всегда легче предотвратить болезнь, чем потом лечить. Не затягивайте с обращением к врачу, если у малыша уже появляются первичные симптомы заболевания. Ведь своевременно начатое лечение даёт благоприятный прогноз и в разы уменьшает риск развития осложнений. Будьте здоровы!
(Пока оценок нет)
Загрузка…
Бактериальная инфекция у детей — симптомы и лечение
Бактериальная инфекция у детей развивается тогда, когда какие-либо бактерии находят условия, подходящие для своего роста и размножения. В крепком и здоровом организме у них нет никаких шансов. А вот тогда, когда организм ребенка ослаблен, бактерии начинают активную деятельность.
Следует отметить, что лечить бактериальные инфекции значительно сложнее, чем вирусные. Это связано с тем, что бактерии отличаются высокой приспосабливаемостью к любым условиям. Ежегодно в аптеках появляется огромное множество новых антибактериальных препаратов.
И с каждым годом возникает все больше мутаций бактерий, на которые существующие антибиотики уже не действуют.
Cимптомы бактериальной инфекции у детей
Говорить о четких симптомах, появляющихся при бактериальной инфекции, сложно. Ведь бактерий очень много, и они вызывают различные болезни. Обычно бактерии не отличаются особой избирательностью в поражении тканей и органов.
Например, стафилококки во время инфекции можно обнаружить на коже, в кишечнике, в легких и даже в костях. Но все же в некоторых случаях закономерности прослеживаются.
Например, возбудитель коклюша размножается только в дыхательных путях, а дизентерийная палочка – в толстом кишечнике. Во время активного роста и размножения бактерии выделяют огромное количество токсинов, которые приносят вред организму.
В зависимости от локализации инфекции и воздействия определенных токсинов на организм, могут проявляться определенные признаки бактериальной инфекции у ребенка.
В отличие от вируса, бактериальная инфекция имеет довольно продолжительный инкубационный период, который может длиться до 2 недель. В это время бактерии размножаются, выделяя все больше и больше токсических веществ. Ребенок еще не болеет, но он уже является носителем инфекции.
Когда концентрация бактерий достигает предела, у малыша повышается температура и наблюдается общее недомогание. В этот момент родители обычно обращаются к врачу. Но даже во время лечения болезни симптомы бактериальной инфекции у детей держатся еще несколько дней.
Затем они уменьшаются, и ребенок начинает приходить в норму.
Переболев некоторыми инфекционными заболеваниями, дети приобретают к ним иммунитет. Зачастую это правило действует на такие инфекции, как корь, краснуха, ветрянка, свинка и скарлатина. Но существует также и другая группа бактерий, по отношению к которым иммунитет не вырабатывается.
Самыми опасными бактериальными инфекциями являются кишечные инфекции — дизентерия, сальмонеллез и другие. Во время кишечной инфекции у детишек резко поднимается температура, возникают сильные боли в животе, судороги, рвота и понос. Если родители немедленно не обращаются к врачу, это может привести к опасным последствиям.
Из-за рвоты и поноса происходит обезвоживание организма и нарушение его водно-солевого баланса. При плохом самочувствии родители не могут заставить ребенка пить много воды. Его организм истощается, и возникает угроза его жизни. В наиболее тяжелой стадии обезвоживания детям приходится даже ставить капельницы с водно-солевым раствором.
Поэтому при возникновении признаков инфекции нужно немедленно обратиться к врачу и как можно чаще поить ребенка водой.
Лечение бактериальной инфекции у детей
Лечение бактериальной инфекции у детей осуществляется при помощи антибиотиков, которые быстро и эффективно убивают вредоносные микроорганизмы.
Также для облегчения самочувствия малыша врач выписывает дополнительные лекарства, помогающие противостоять эндотоксинам, возникающим при гибели бактерий.
Кроме того, педиатр обязательно выписывает ребенку Электролит, который рекомендуется разводить в воде, чтобы выпаивать малыша во время инфекции. Бактериальная кишечная инфекция у детей требует также соблюдения строгой диеты. Понос и рвоту останавливать не стоит.
Так как это защитная реакция организма. Хотя если рвота становится неукротимой и несет опасность для здоровья ребенка, доктор выписывает противорвотный препарат. Никакие народные средства во время инфекции применять нельзя. Любые действия нужно согласовывать с лечащим врачом.
Как же защитить ребенка от опасной бактериальной инфекции? Общая мера профилактики, помогающая бороться с любыми бактериями – это, конечно, грудное вскармливание младенца, благодаря которому его организм укрепляется и может противостоять всем инфекциям.
Кроме того, врачи рекомендуют родителям делать своим детям прививки от основных возбудителей инфекций, таких как дифтерия, коклюш, столбняк и других. Чтобы избежать кишечных инфекций, нужно ограничить контакты ребенка с потенциальными носителями инфекции.
Не стоит посещать с малышом места большого скопления людей. Нужно тщательно мыть руки после возвращения с прогулки. Также важно хорошо мыть соски, бутылочки и даже игрушки ребенка. Нужно следить за тем, чтобы все продукты, которые попадают на стол, были качественными и свежими.
Соблюдение всех мер профилактики поможет Вашему крохе всегда оставаться здоровым.
Источник:
Что это такое
Скарлатиной считается болезнь инфекционного типа, которая передается воздушно-капельным путем. Чаще всего болеют дети до семи или десяти лет. Лечится такое заболевание дома либо в больнице, в зависимости от его стадии. Оно имеет характерные симптомы, позволяющие докторам поставить соответствующий диагноз на ранних стадиях. К ним относится: интоксикация, сыпь на коже, язык и горло красного цвета, лихорадка.
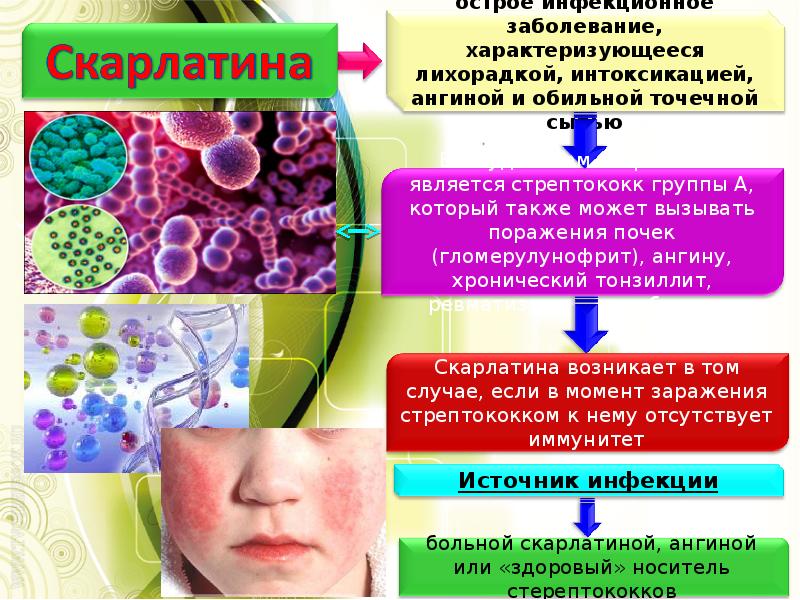
Главная причина данного заболевания заключается в поражении организма стрептококком пиогенным, который входит в состав серо группы А. Заражение происходит воздушно – капельным методом, но наличие хорошего иммунитета способно противостоять ему.
Болезни способствует отсутствие иммунной системы, либо ее ослабленные признаки.
Первые признаки заболевания у детей
Заболевание может проявить себя по истечении трех дней или одной недели после момента проникновения вируса. Это время называют инкубационным этапом болезни. Он может быть короче на один день, либо длиться определенное количество часов, самый длительный период заболевания составляет двенадцать суток. Ранние его симптомы у детей становятся ощутимыми в первые дни заражения.
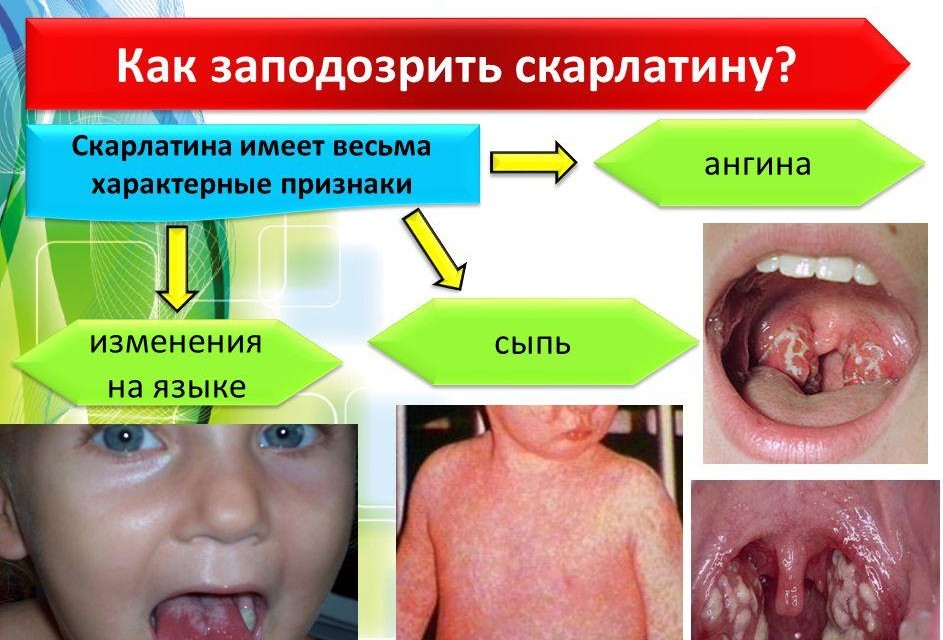
Скарлатина имеет ряд следующих признаков, по которым можно выявить ее присутствие:
- повышенная температура от тридцати восьми до сорока градусов;
- болезненные ощущения в области горла и образование белого налета;
- в редких случаях лихорадочные проявления.
Мы собрали ряд изображений для наглядного представления признаков скарлатины:
Подробный набор симптомов у ребенка
Типичная форма болезни проявляется в следующих признаках:
- головных болях, лихорадочных судорогах, недомогании организма в целом, возбужденности или слабости, тошноте, ломоте в областях мышц и суставов, учащенном сердцебиении;
- мелкоточечных высыпаниях, выступающих с самого первого дня болезни;
- ангине, протекающей в более тяжелой форме, по сравнению с обычной;
- шелушениях на коже, сменяющих пятна сыпи, появляющиеся спустя одну или две недели с начала заражения; ладони и стопы шелушатся сильнее, в отличие от тела, шеи и ушей, где подобные последствия болезни проявляются намного меньше.
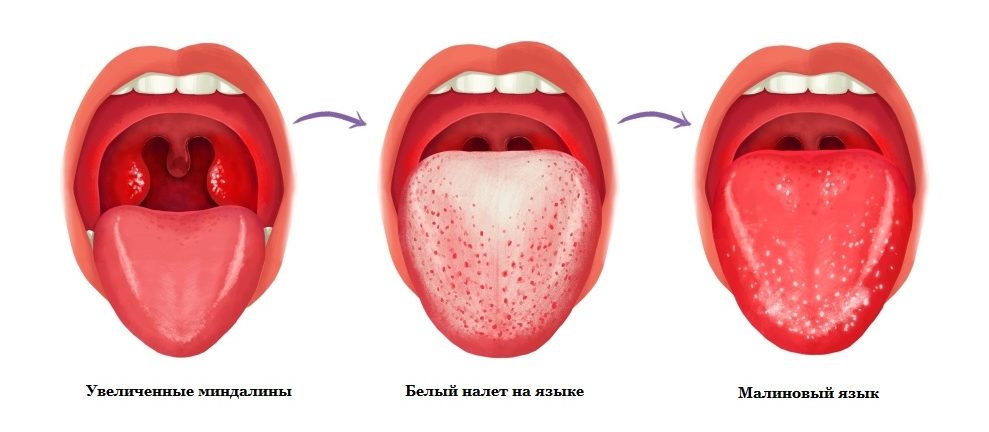
Язык во время скарлатины приобретает малиновый оттенок, а также зернистый верхний слой, в связи с увеличенными размерами вкусовых рецепторов, после двух либо четырех дней заражения. В первые дни его покрывает белый налет.
Описание визуальных проявлений
Во время этой болезни выступает сыпь, образованная из множества красных либо ярко – розовых точек. Чаще всего она покрывает: лицо, в частности щеки, паховую область, места сгибания конечностей тела. Где локтевые сгибы, подмышечные ямки, зоны ниже коленных суставов, подобные высыпания образуют полоски темно — красного цвета, они называются симптом Пастиа.
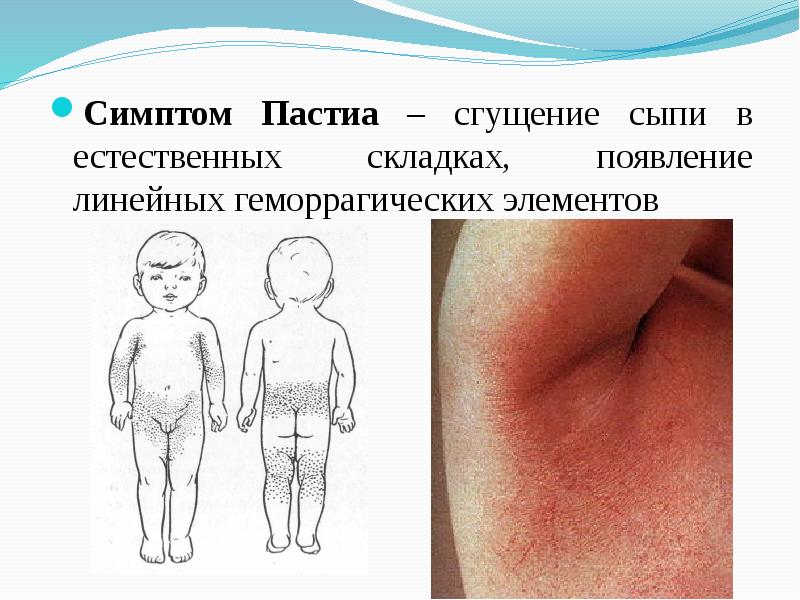
Если во время скарлатины не появляется сыпь на границе носа, рта и носогубных складок, то цвет кожи в этом участке станет бледной, по причине проявления симптома Филатова.
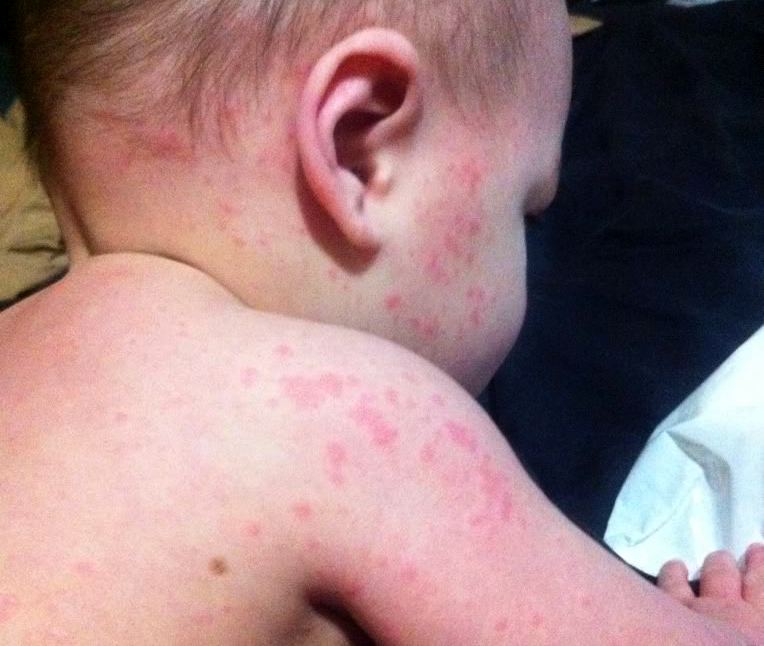
При умеренном нажатии с помощью шпателя на высыпание, вызванное скарлатиной, пятна выглядят четкими. Если туда надавить посильнее рукой, они пропадут, но оттенок кожи станет желтым. По тактильному ощущению высыпные образования у ребенка похожи на наждачный материал.
После трех суток, а иногда и одной недели, характерные кожные образования проходят, начинают шелушиться. Наиболее заметно это происходит на кистях рук, так как кожный покров, покрывающий кончики пальцев, слезает большими кусками. Пигментные пятна после выздоровления ребенка не остаются на коже.
Стадии болезни у малышей
Скарлатина у ребенка протекает в 3 этапа.
Первый называется инкубационным периодом, длительностью от одного до двенадцати дней, зачастую, от двух до семи дней. В данный период в организме размножается возбудитель. Симптомов при этом не наблюдается, ребенок не жалуется на плохое самочувствие.
На втором этапе, протяженностью от пяти до десяти дней, проявляются клинические соответствующие признаки болезни.
Последней стадией называют реконвалесценцию – то есть время, когда больной выздоравливает. Данный этап протекает в течение десяти либо пятнадцати дней. К его завершению от симптомов заболевания не остается и следа.
Как протекает болезнь у детей до 1 года
Дети до одного года в редких случаях заболевают скарлатиной, ведь они приобретают защиту с грудным материнским молоком. Когда подобное заболевание все же поражает малыша, оно проявляется в тяжелой форме. В данном случае детишек госпитализируют и круглосуточно наблюдают квалифицированные врачи. Эта болезнь у грудничков прогрессирует на тех же стадиях, как у детей старших возрастов.
Диагностика
Скарлатину следует разделять от таких инфекций, как краснуха, корь и другие. В начале диагностики следует собрать все анализы и осмотреть инфицированного.
Клинические исследования и признаки высыпаний выявляют данную болезнь. Диагностика через лабораторные исследования состоит в необходимости забора определенного количества крови, в целях определить симптомы процесса воспаления и выявить возбудитель бактериологическим способом.
Методы медикаментозного лечения
Терапия, основанная на приеме медикаментов, считается неотъемлемой частью лечебного процесса скарлатины. Подавить синтез заражения стрептококком помогают соответствующие антибактериальные препараты, то есть антибиотики, самым эффективным среди которых считается пенициллин.
Обычно малышу рекомендуют лечение Амоксиклавом, Аугментином, Флемоксин-солютабом. В случае непереносимости препаратов пенициллинной группы врачи советуют лечение макролидами, а именно, Сумамедом, Вильпрафеном и Хемомицином. Их необходимо применять курсом, длительностью не менее десяти дней.
Когда долгое время у малыша не понижаются высокие показатели температуры, врачи выписывают ему лекарственные средства, понижающие жар. Данные медикаменты имеют свойства, схожие с парацетамолом. Они имеются у Панадола и Калпола. Иногда назначается препарат Ибупрофен.

Вместе с приемом средств понижающих жар, стоит назначить малышу соки, содержащие большое количество витамина С. Врачи в этом случае также назначают малышу проведение регулярных обтираний с использованием прохладной воды.
В целях локализовать воспалительные процессы в области горла необходимо использовать соответствующие аэрозольные средства, в виде Каметона, Ингалипта и Тантум-верде форте. Для воспаленного горла идеально подходят рассасывающие таблетки, к ним относится Грамидин либо Лизобактом, а также ополаскивающие растворы. Многие виды растворов возможно изготовить дома самостоятельно.
К примеру, смешивают соду с двумя каплями йода. В данном случае потребуется еще кипяченая вода, для ополаскивающего раствора достаточно будет одного стакана. Все перечисленные компоненты необходимо смешать и приступить к полосканию. Кроме этого идеальным средством для лечения горла является ромашковый отвар.
Терапия, проводимая путем приема медикаментов, сопровождается дополнительным комплексом витаминов группы С и железом. По завершению курса лечения антибиотиками, малышу назначают прием пробиотиков на определенное время. Они оказывают восстановительную функцию, при этом нормализуется микрофлора кишечника.
К примеру, у препаратов Линекса и Аципола — лучшие пробиотические свойства.
Дополнительные методы лечения
Очень часто инфицированному данным заболеванием рекомендуется соблюдение постельного режима. Помещение, в котором он присутствует, необходимо подвергать проветриванию не один раз за сутки. Губы больного могут покрыть трещинки, для их исчезновения можно использовать гипоаллергенную гигиеническую помаду.

Мероприятия по лечению данной инфекции у малышей включают в себя соответствующую диету с употреблением большого количества жидкости: кисломолочных продуктов, компота из сушеных фруктов, киселя и морса. При острых проявлениях болезни и усиленных симптомов не следует принимать какую — либо пищу в течение одного либо двух дней.
Во время скарлатины разрешается употреблять молочные каши и продукты, бульоны из овощей, свежие фрукты. Разнообразить диету можно тушеными овощами, тефтелями, нежирным мясом, предпочтение в этом случае отдается блюдам, приготовленным на пару. Когда малышу очень больно глотать, ему следует давать измельченную пищу.
В период диетического питания нельзя употреблять продукты, вызывающие раздражение слизистой в горле. Перечень подобных блюд состоит из: солений, копченостей, кондитерских изделий, газированных напитков, консервов, хлеба, в состав которого входит мука с грубым помолом.





