Содержание
- Почему появляется сыпь на лице у грудничка, и как с ней бороться?
- Причины кожных высыпаний
- Аллергическая сыпь у грудничка
- Мелкая сыпь на лице у грудничка: виды и особенности
- Физиологические высыпания на коже лица
- Сыпь на лице у новорожденного ребенка до 1 месяца
- Причины сыпи в 1 месяц
- Виды сыпи
- Что делать при обнаружении высыпаний
- Способы лечения
- Профилактические меры
- Заключение
- Сыпь на лице у новорождённого — причины. Что делать при появлении сыпи на лице новорождённого
- Причины сыпи на лице у новорождённого — что делать
- Что делать, если на лице новорождённого сыпь
- Что нельзя делать
- Сыпь на лице у новорождённого — что делать, чтобы предотвратить ее
- Мелкая сыпь на лице у грудничка. Стоит ли переживать
- Разновидности высыпаний у малышей
- Инфекционная или вирусная сыпь бывает следующих видов:
- Причины возникновения сыпи
- Лечение мелкой сыпи у грудничка
- Последствия безграмотного лечения
- Сыпь на лице у грудничка: причины и способы лечения
- Неонатальный детский пустулез
- Потничка
- Аллергическая сыпь
- Инфекционная сыпь
- Детская розеола
- Краснуха
- Корь
- Ветряная оспа
Что нужно делать при обнаружении
Если Вы заметили, что у младенца белая сыпь на руках, сыпь на ушах или сыпь на лице новорожденного и иных частях тела, то постарайтесь придерживаться таких правил:
- следует вызвать врача. Не стоит идти с ребенком в больницу, иначе есть риск заразить других окружающих, если сыпь вызвана какой-то инфекцией.
Также больного ребенка нужно оградить от женщин в положении, до того момента пока доктор не объявит, что это не краснуха.
- если вы обнаружили у своего чада признаки геморрагической сыпи, то моментально вызывайте скорую.
- до осмотра ребенка врачом не нужно обмазывать кожные высыпания, особенно раствором, который скрывает истинный вид сыпи (как «зеленка»).
Ведь главная причина сыпи – внутренняя. Поэтому хорошего результата от ваших манипуляций не будет совершенно. А вот доктору будет очень сложно установить точный диагноз.
Сыпь на лице у грудничка: причины и способы лечения
Сыпь на лице у грудничка может быть вызвана рядом различных причин, начиная от банальной аллергии и заканчивая инфекционными заболеваниями. Поэтому каждый случай требует индивидуального подхода и определенной схемы лечения. Начинать терапию необходимо только после предварительного обследования и консультации с педиатром или дерматологом. В противном случае ситуация может только ухудшиться и привести к непредсказуемым последствиям.
Рассмотри, что может стать причиной высыпаний на лице и теле у детей.
Неонатальный детский пустулез
Неонатальный пустулез (акне, гормональная сыпь, милии или цветение) — появление на коже лица пустул (небольшие образования размером до 5 мм, внутри которых находится вязкая жидкость желтоватого или белого цвета) у новорожденного в возрасте одного месяца. Впоследствии такие прыщики могут сливаться и даже перемещаться на другие части тела (голову, шею, плечи).
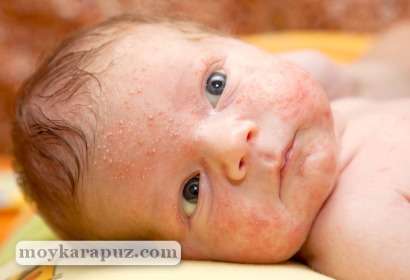 Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Пустулез сопровождается следующими симптомами:
- на коже лица появляются красноватые прыщики с гнойным содержимым либо красная мелкая сыпь;
- они не беспокоят малыша, поскольку не вызывают боли или зуда.
Лечение пустулеза у новорожденного не требуется, так как в большинстве случаев прыщики самостоятельно проходят в течение 1-2 месяцев (как только материнские гормоны выйдут из организма ребенка).
Ни в коем случае нельзя обрабатывать их кремом, мазью, спиртосодержащим раствором, поскольку они не помогут от их избавления, а только навредят чувствительной коже малыша. Также не поможет строгая диета мамы, если младенец находится на грудном вскармливании.
Внимание!Прыщики категорически запрещено выдавливать, иначе под кожу могут проникнуть болезнетворные бактерии.
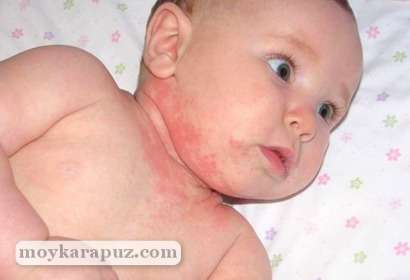
Потничка
Потничка на лице у новорожденных — патология, возникающая в результате сбоя в работе потовых желез. При этом к раздраженным участкам кожи могут присоединяться вторичные инфекции, вызывая появление пузырьков и гнойничков.
 Причинами возникновения потницы служат следующие факторы:
Причинами возникновения потницы служат следующие факторы:
- жара в помещении или на улице (высокая температура способствует излишней выработке пота, что в свою очередь оказывает раздражающее воздействие на кожу младенца);
- одежда, несоответствующая температуре воздуха (некоторые родители, боясь простудить младенца, начинают кутать его в несколько пеленок, надевать много одежды);
- закупорка выводных протоков потовых желез;
- нанесение на кожу различных масел, чрезмерное использование детской косметики;
- недостаточный уход (редкое купание);
- нарушение обменных процессов в организме.
Стоит отметить!Потница часто возникает у недоношенных детей.
Потница у ребенка характеризуется такими симптомами, как:
- появление на коже, преимущественно на шее, подбородке, затылке, спине, ягодицах, в паху, мелких красноватых прыщиков.
- может наблюдаться шелушение кожи;
- ребенка беспокоит зуд.
Данное состояние требует проведения лечебных мероприятий. Если потницу не лечить, то высок риск инфицирования кожи грибками или микробами.
В качестве лечения рекомендуется:
- создать комфортные условия для младенца (оптимальная температура в помещении 22 градуса, минимум одежды на теле в помещении, одевать по погоде).
- протирать пораженную область 3-4 раза в день отварами трав (ромашкой, зверобоем);
- обеспечить воздушные ванны для подсушивания кожи и высыпаний (2-3 раза в день по 15-20 минут);
- смазывать пораженные участки тонким слоем цинковой мази (до 3 раз в день).
Аллергическая сыпь
 Аллергическая сыпь бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Аллергическая сыпь бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Пищевая аллергия у грудничка — естественная реакция иммунной системы в ответ на тот или иной продукт в рационе матери (при грудном вскармливании) или на молочную смесь. Также может возникать на продукты прикорма.
Аллергическая пищевая сыпь характеризуется следующими симптомами:
- на коже лица появляется мелкая розовая, шелушащаяся сыпь, локализирующаяся на щеках, лбу;
- младенца беспокоит зуд;
- могут наблюдаться запор, жидкий стул или кишечные колики.
Лечение пищевой аллергической сыпи состоит из нескольких этапов:
- при грудном вскармливании исключить из рациона матери аллергенный продукт (например, цитрусы, красные овощи, фрукты, кондитерские изделия, мед, молочную продукцию, консервы, пряности, копчености);
- при искусственном вскармливании, рекомендуется перевести ребенка на другую смесь;
- отменить на некоторое время введение продукта, вызвавший аллергическую реакцию;
- выявление аллергена посредством специального анализа (проводится после года);
- для облегчения симптомов назначаются врачом антигистаминный препарат (Диазолин, Кларитин, Супрастин, Зодак, Фенистил).
Контактная аллергия у грудничка вызывается воздействием каких-либо веществ (косметических средств для ухода, гигиены, пыльцы цветущих растений, шерсти домашних животных, пыли, плесени).
Для контактной аллергии характерны такие симптомы, как:
- появление по всему телу красных пятен или прыщиков;
- шелушение, зуд.
Для лечения сыпи необходимо:
- обратиться к врачу и выявить аллерген;
- перестать использовать аллергенную косметику, средства гигиены;
- исключить контакт с растениями, животными;
- назначение антигистаминных препаратов, мазей.
Лекарственная аллергия характеризуется появлением мелкой красной сыпи, зуда.
Является побочным эффектом применения препаратов (антибиотиков, лекарственных мазей, кремов, сиропов, поливитаминных комплексов). При прекращении применения их неприятные симптомы бесследно исчезают.В этом случае требуется замена препарата на безопасный аналог. Маленьким детям не рекомендуется давать сладкие сиропы от температуры, лучше использовать суппозитории.
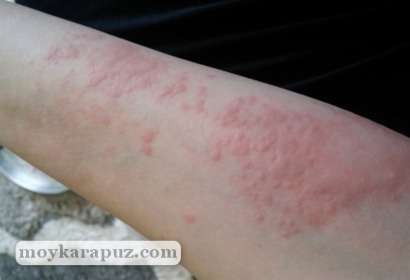 Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Появление такой реакции возможно при любой форме аллергии (пищевой, контактной, лекарственной).
Инфекционная сыпь
Высыпания на лице у малыша могут служить одним из симптомов инфекции (розеола, краснуха, корь, ветряная оспа).
Детская розеола
Вирусное заболевание, передающееся воздушно-капельным или контактным путем. Причиной ее является вирус герпеса 6 типа, который проникает в кожу или попадает в организм через дыхательные пути. Инкубационный период при этом длится 5-15 дней. Болезнь распространена среди детей до двухлетнего возраста.
Характерные симптомы розеолы
Болезнь начинается с резкого повышения температуры тела до 40 градусов. Также могут наблюдаться насморк, кашель, рвота, понос. Спустя 3 дня температура приходит в норму, но спустя несколько часов появляются мелкие высыпания. Сыпь сначала возникает на лице, животе, груди, а спустя несколько часов распространяется по всему телу. Лимфатические подчелюстные узлы увеличиваются в размере. Высыпания держаться до 4 дней, затем постепенно начинают сходить. После выздоровления в крови у ребенка сохраняются антитела к инфекции, предотвращающие повторного заражения.
Специального лечения от детской розеолы не предусмотрено. Используются лишь жаропонижающие средства (Парацетамол, Нурофен).
Сыпь и шелушение на лице у грудничка
В некоторых случаях назначают Ацикловир.
Краснуха
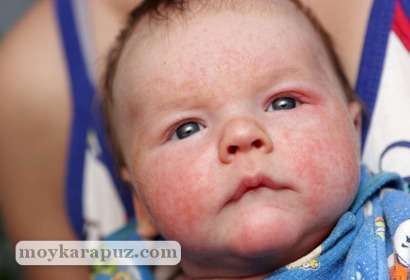 Данное вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Данное вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Характерные симптомы краснухи у ребенка:
- появление мелкой сыпи (до 3 мм) на лице, волосистой части головы, шее, за ушами, а затем по всему телу;
- увеличение околоушных, затылочных лимфоузлов;
- повышение температуры тела;
- покраснение слизистой рта.
Благодаря вакцинации краснуха встречается редко. Если заражение произошло, то никакого специального лечения не требуется, так как симптомы самостоятельно проходят в течение 5 дней. Допустимо лишь использование жаропонижающих и антигистаминных препаратов.
После выздоровления в организме вырабатывается стойкий иммунитет.
Это высокозаразное вирусное заболевание, характеризующееся появлением пятнисто-папулезной сыпи на коже, конъюнктивита, повышением температуры тела до 40 градусов, воспалением слизистой рта. Возбудитель болезни — РНК-вирус, который передается от больного ребенка к здоровому во время чихания, кашля. Корь поражает детей в возрасте 2-5 лет. Новорожденные до 3 месяцев защищены иммунитетом, переданный им от матери, переболевшие им ранее.
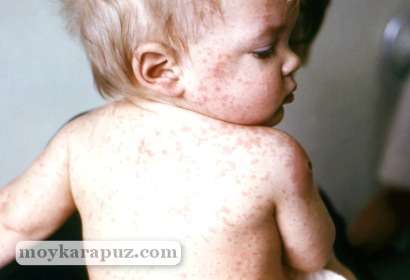 Характерные симптомы:
Характерные симптомы:
- подъем температуры тела до 40 градусов;
- насморк, чихание, сухой кашель, осиплость голоса;
- конъюнктивит;
- красные пятна на небе;
- появление на 2 день в области маляров на слизистой щек мелких белых пятен, окруженных красноватой каймой;
- на 4 день появление мелкой сыпи на лице, за ушами, шее, затем на туловище, пальцах, сгибах ног, рук, склонной к слиянию.
Препаратов для лечения инфекции не существуют. Ребенку могут быть назначены жаропонижающие, противовоспалительные, отхаркивающие препараты, спазмолитики.
Ветряная оспа
Распространенная и очень заразная вирусная инфекция, передающаяся воздушно-капельным путем. Также заражение ребенка может произойти внутриутробно от матери, которая не болела инфекцией и заразилась ей при беременности. Возбудитель ветряной оспы — Варицелла-зостер.
Ветряная оспа у детей протекает по разному. В большинстве случаев ребенок переносит болезнь легко, его общее состояние не ухудшается и наблюдаются единичные элементы сыпи. Но из-за незрелости иммунитета некоторые малыши тяжело переносят ветряную оспу с повышением температуры тела, многочисленными высыпаниями, сильным зудом, ухудшением самочувствия. Также болезнь протекает тяжело у новорожденных, заразившихся вирусом внутриутробно.
 Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Совместно с появлением сыпи у ребенка ухудшается общее состояние, он становится капризным, отказывается от еды, наблюдается повышение температуры тела до 38 градусов.
Лечение ветряной оспы легкой степени не требуется. Ребенку назначают жаропонижающие, антигистаминные препараты. При тяжелом течении лечение проводят в стационаре, где применяют препараты, оказывающие губительное влияние на вирус.
Важно не допускать расчесывание ребенком сыпи, иначе это чревато инфицированием или образованием рубцов. В этом случае малышам рекомендуется надевать специальные рукавички, а детям постарше — коротко состригать ногти.
Необходимо ежедневно менять постельное белье, избегать перегрева ребенка (это усиливает зуд). Каждый новый прыщик рекомендуется обрабатывать зеленкой. Это делается не для лечения, а чтобы выявлять появление нового пузырька. Ребенок становится не заразным спустя 5 дней после появления последнего прыщика.
После болезни в организме образуется стойкий иммунитет.
Сыпь на лице у ребенка служит серьезным поводом для обращения к врачу. Каждая патология или инфекция имеет разные причины появления и симптомы, поэтому требует специального лечения.
Просмотров: 380.
Токсическая эритема новорожденных
Фото токсической эритемы у грудничка
У новорожденного ребенка в первый месяц жизни происходит адаптация организма к окружающей среде — к пище, воздуху, воде. На этом фоне у младенцев нередко можно наблюдать проявления эритемы.
Эритемой называется покраснение кожных покровов, возникающее вследствие расширения поверхностных капиллярных сосудов.
Различают эритему у новорожденных:
- физиологическую;
- токсическую.
Физиологическая эритема
Физиологическое покраснение кожи может распространяться только на ножки или ручки младенца, а может охватывать всё тельце. В этом случае расширение кожных капилляров является естественным признаком адаптации организма к новой среде обитания. Лечения такая эритема не требует. Ей подвержены почти 50 процентов всех рождающихся детей.
Как лечить сыпь у новорожденных на теле
Чаще всего покраснение возникает в первые двое или трое суток жизни. Симптомы физиологической эритемы в норме держатся около недели или десяти дней. Затем они проходят сами по себе.
Если при этом на коже появляются признаки шелушения, рекомендуется смазать сухие участки тела ребенка мягким детским кремом.
Причины и признаки токсической эритемы новорожденных
Физиологическая эритема может не пройти через десять дней, а перерасти в токсическую форму. Токсическая эритема по ряду причин возникает и как самостоятельное патологическое состояние организма.
Причина такого состояния, по сути, одна – в организме ребенка вырабатывается большое количество биологически активных веществ, которые являются передатчиками аллергической реакции.
А поводов для возникновения такой реакции может быть несколько:
- перенесенный матерью токсикоз во время беременности;
- прием беременной женщиной каких-либо лекарств;
- наследственный фактор;
- если родившая женщина работала на вредных производствах;
- наличие у матери таких заболеваний как сахарный диабет, ожирение, нарушение функции щитовидной железы или яичников;
- если эта беременность для женщины не первая;
- внутриутробное инфицирование младенца;
- если плод подвергался в утробе матери длительной гипоксии;
- когда первое кормление ребенка грудью произошло позже, чем через 12 часов после рождения.
Основные признаки токсической эритемы:
- общее беспокойство ребенка;
- покраснение кожи малыша в виде красных, слегка уплотненных пятен;
- в центре пятен наблюдаются серовато-желтоватые бугорки или пузырьки;
- высыпания локализуются, как правило, на груди и ягодицах, на разгибательных поверхностях ножек и ручек, в местах расположения суставов;
- в зоне высыпаний возможно появление зуда.
Фактически покраснение кожи является внешним, визуальным проявлением происходящего у малыша токсикоза, или отравления. Токсикоз может сопровождаться повышением температуры тела ребенка и некоторым увеличением лимфатических узлов.
Наиболее подвержены аллергическим реакциям младенцы, которых кормят грудью. У детей, получающих искусственное питание, явление токсической эритемы наблюдается редко.
Токсическая эритема у новорожденных может сопровождаться отечностью, сыпью в виде папул в сальных протоках, скоплением лейкоцитов.
При затянувшейся эритеме или при её неординарных проявлениях рекомендуется сделать ребенку анализ крови и исследование верхних слоев кожи.
Также следует провести анализ грудного материнского молока. Все это поможет выявить аллергены, провоцирующие токсическую эритему.
Лечение эритемы у младенцев
Токсическая эритема, как и физиологическая, обычно в лечении не нуждается. Она проходит постепенно сама. Высыпания не оставляют на коже никаких следов. В норме, чтобы купировать процесс, достаточно соблюдать гигиену ребенка:
- ежедневно купать его в воде с добавлением отвара череды, ромашки или марганцовки;
- чаще менять одежду малыша;
- не допускать перегрева ребенка;
- следить, чтобы чистым было его постельное бельё;
- устраивать ребенку регулярные воздушные ванны;
- контролировать, чтобы одежка на малыше была свободной, не стискивала его тело;
- сухие участки кожи с местами шелушения смазывать детским кремом или маслом;
- не растирать кожу малыша полотенцем после купания, а нежно промокать её легкими движениями.
Рекомендуется в этот период побольше поить ребенка простой питьевой кипяченой водой.
Если эритема оказывается затяжной или осложненной, то требуется подключить медикаментозное лечение. Малышу назначаются в этом случае лекарства антигистаминного действия, бифидобактерин или подобные ему препараты для поддержания микрофлоры желудка и кишечника, витамины группы В, витамин Е, аскорбинка, рутин.
Чтобы уменьшить явления зуда, можно смазывать красные высыпания противоаллергической мазью, которую прописал врач.
При сильной пустулезной сыпи высыпания обрабатываются препаратами, содержащими окись цинка, зеленкой или марганцем.
Для кормящей женщины важно в период лечения у новорожденного токсической эритемы перейти на диетический режим питания.
Из рациона матери рекомендуется исключить продукты, чаще всего вызывающие аллергию:
- орехи;
- мёд;
- апельсины и мандарины;
- шоколад;
- яйца;
- красные фрукты и ягоды;
- манку;
- гречку;
- курицу.
Отлаженное гипоаллергенное питание матери поможет новорожденному быстрее справиться с токсической эритемой.
При правильно организованном уходе и питании высыпания на коже младенца благополучно проходят, не вызывая осложнений.
Что надо знать о сыпи у грудничков?
Если пустить этот процесс на самотек, кожа будет мокнуть, изъязвляться и воспаляться.
Себорея на волосистой части головы представляет собой желтоватую, порой плотную корочку которая состоит из выделений сальных и потовых желез. Чаше всего это образование появляется, если малыш много потеет, излишне укутан, получает в питании много углеводов и жиров. Чтобы избавиться от проявлений себореи, за 30 минут до купания смажьте волосистую часть головы пастеризованным растительным маслом. Во время купания корочка будет хорошо отходить. Если волосы густые, придется вычесывать отделившиеся несмытые чешуйки. Покоряйте подобную процедуру до тех пор, пока корочка не исчезнет.
Несмотря на то, что пятна на лице имеют множество красивых народных названий, например «укус аиста» или «поцелуй ангела», родители, мягко говоря, не в восторге от увиденных пятен на лице новорожденного. Основывая на форме, цвете, а также размере «родовых пятен» врачи в роддоме способны дать по ним прогноз. Любые пятна на лице у новорожденного ребенка должны быть изучены специалистом.
Пятна на лице у новорожденного: Земляничная гемангиома.
Располагается обычно на любом участке тела, в том числе и на лице. Пятно мягкое и выпуклое, окрашено в земляничный цвет. Бывает больших и не очень больших размеров. Представляет собой недоразвитые и отделившиеся от кровеносной системы сосудики. Отличительная черта таких пятен заключается в их возможности мигрировать, а также увеличиваться. Обычно к шести годам у детей такая гемангиома исчезает полностью. Родителям стоит лишь запастись терпением и внимательно следить за пятном. Если гемангиома будет увеличиваться и мешать ребенку, хуже того она будет находиться на лице, что может спровоцировать проблемы со зрением, то в таком случае необходима срочная консультация врача.
Пятна на лице у ребенка: Пещеристая гемангиома.
Исчезает к 10 годам, оставляя за собой след. Встречается у детей крайне редко.
Лечение гемангиом проводится с помощью лазера, стероидов, массажа, криотерапии, а также склеротерапией и рентгеновскими лучами.
Пятна на лице у новорожденного: Простой невус.
Это появляющиеся на лбу, веках, у рта или носа, на затылке и между бровками, красные, невыступающие над кожей, однородные пятна. Уже через несколько месяцев такие пятна светлеют, а по истечении двух лет они уже практически незаметны. Выступают иногда лишь при сильном напряжении, либо плаче ребенка. Причины появления таких «родовых пятен» пока неизвестны. Однако их часто связывают с гипоксией плода.
Пятна на лице у новорожденного ребенка: Огненный невус.
Поражающее абсолютно любую часть тела «винное пятно». Структура его выпукла, а капилляры довольно расширены. Появление такого пятна часто связывают с отклонениями в развитии головного мозга. Поэтому, как только было обнаружено такое пятно на лице новорожденного, врачи рекомендуют провести тщательное обследование ребенка у невропатолога. Лечится огненный невус при помощи лазера.
Пятна на лице у новорожденного светло бежевого цвета несет в себе угрозу малышу. Такие пятна следует удалить. Если же удаление невозможно осуществить, то ребенку требуется регулярное посещение и осмотр врача. Если вы вдруг обнаружили пятна на лице у ребенка, то стоит понять, что они собой представляют, а также каковы причины их появления. Наиболее распространенными являются пигментные пятна. О них и поговорим.
Пигментные пятна на лице у ребенка
Пигментные пятна это результат чрезмерно активной выработки меланина на небольшом участке кожи. Такие пятна могут быть как врожденные, так и приобретенные. Они также различаются по цвету и форме. У новорожденных родимые пятна меняют со временем свой цвет и могут пропадать полностью, но только лишь в некоторых случаях.
Пятна на лице у ребенка проявляются либо сразу после рождения, либо через пару месяцев. Существует несколько видов данных пятен: юношеская меланома, лентиго, невусы внутридермальные, пограничные, смешанные, голубые. Каждый из видов имеет свои характерные отличия в причинах появления, в развитии и лечении.
Наиболее часто на лице встречаются пятна кофейного оттенка. Могут быть не только на лице, но и где угодно на теле. В большинстве случаев такие пятна не опасны, но остаются навсегда.
Причин появления пятен на лице несколько: недостаток витаминов, проблемы в работе ЖКТ, аллергические реакции на препараты, нарушение обмена веществ.
Пятна на теле ребенка не нуждаются в особой заботе. Здесь стоит стоит помнить лишь о том, что необходимо минимизировать трение, а также возникновение всяческих царапин и травмирования этого участка кожного покрова.
Пятна на лице у новорожденного ребенка: способы удаления
Полностью удалить пятно невозможно. А кремы способны лишь на легкое осветление проблемного участка. Для того чтобы добиться лучше результата необходим комплексный подход. Во время отбеливания ребенку необходимы витамины, в том числе аскорбиновая кислота.
Популярным способом удаления пятен на лице является лазерная терапия.
Причины и лечение высыпаний на лице у грудничка
Процедура безболезненна и не оставляет на месте пятен рубцов. Однако, как писалось выше, не все пятна можно удалить, даже если использовать лазер.
Выше был изложен ответ на вопрос многих родителей о том, как можно избавить лицо своего ребенка от пигментных пятен. Если вы решили, что новорожденному необходимо удаление пятна, то проконсультируйтесь в врачом дерматологом. Он даст окончательный ответ.
Причины появления прыщиков
Избежать появления на лице прыщиков не удалось еще ни одному младенцу. Как правило, они совершенно не опасны и на общее развитие ребенка никакого влияния не оказывают. Но могут чесаться, чем доставляют малышу некоторые неудобства.
Вот основные причины:
Изменения гормонального уровня
В первые шесть месяцев после появления на свет у грудничков происходит формирование гормонального фона, который в этот период подвержен частым колебаниям. Именно это и становится причиной появления на личике малыша характерной сыпи. Визуально это прыщики, очень напоминающие просяные зернышки. Основной район сосредоточения такой сыпи – крылья носа и лоб.
Такая сыпь у новорожденных на лице проходит достаточно быстро. Высыпания подобного рода совершенно неопасны. И если только прыщики появляются в больших количествах, маме следует получить консультацию у врача-дерматолога.
Аллергические реакции
Аллергия у малышей на лице выглядит, как прыщики или корочки яркого красного цвета, и расположены они чаще всего на щечках, вокруг рта и на лбу. В особенно тяжелых случаях сыпь может покрывать все личико младенца.
Причина аллергической сыпи – неправильное питание кормящей мамы либо неподходящая для крохи по составу молочная смесь. Если малыш получает грудное молоко, то маме нужно просто пересмотреть свой рацион, исключив все аллергенные продукты. Особенно часто у ребенка такая реакция случается на скушанный мамой помидор, красный перец, а также другие овощи и фрукты, содержащие красный пигмент.
Аллергией на щечках может проявляться и свежее коровье молоко, даже если ребенок получил его в уже переработанном виде с молоком мамы. Именно поэтому при частых высыпаниях на лице у крохи, женщине необходимо как можно тщательнее следить за тем, что она ест.
Несоблюдение правил ухода за ребенком
 В этом случае речь идет о потничке. Проявляется она в виде многочисленных пузырьков красного цвета. У грудничка сыпь на лице в виде потнички может возникать, если малыша слишком сильно укутывают. Вернее, первоначально пузырьки могут появляться в складках шеи и только потом подниматься на личико.
В этом случае речь идет о потничке. Проявляется она в виде многочисленных пузырьков красного цвета. У грудничка сыпь на лице в виде потнички может возникать, если малыша слишком сильно укутывают. Вернее, первоначально пузырьки могут появляться в складках шеи и только потом подниматься на личико.
Основное правило, которое нужно помнить при одевании малыша – на ребенке должно быть одежды ровно на один слой больше, чем на маме. И еще – если у крохи холодный нос, то малыш замерз.
Еще одна причина появления потнички – недостаточно качественный уход за кожей ребенка. Исправить ситуацию поможет более частое купание, применение детского крема, а также и ежедневные воздушные ванночки.
Сыпь как проявление инфекции
Сыпь на лице у малыша может оказаться признаком развития инфекции. Визуально она может разниться:
- при детской розеоле – это красновато-розовые прыщики;
- возвышающиеся над поверхностью кожи пузырьки, заполненные прозрачной жидкостью, говорят о развитии ветряной оспы;
- папулезная сыпь – явный признак инфицирования ребенка корью.
В любом случае, если появление сыпи сопровождается подъемом температуры тела, то у ребенка явно развивается инфекция.
Как помочь ребенку
Если на личике малыша появилась подозрительная сыпь, то не стоит сразу начинать использование мазей и присыпок. Если прыщики не являются симптом инфекции или проявлением аллергии, то они проходят самостоятельно, не причиняя ребенку никаких неудобств. Но для успокоения, все же, можно получить консультацию врача-дерматолога.
К общим рекомендациям стоит отнести:
- ежедневные купания в воде с добавлением отваров ромашки, череды или шалфея;
- можно также использовать очень слабый раствор марганцовки;
- после кормления кожу вокруг рта малыша нужно вытирать увлажненной салфеткой, снимая все остатки молока или смеси;
- важно проветривать комнату ребенка, поддерживая в помещении комфортную для малыша температуру (примерно +18…+21);
- при стирке детских вещей можно использовать только специальные моющие средства;
- ногти на руках малыша должны быть коротко острижены, чтобы ребенок не смог расцарапать прыщики.
Что категорически нельзя делать при сыпи на лице у ребенка
Довольно часто мамы пытаются лечить прыщики на лице у ребенка самостоятельно, применяя классические методы.
Категорически запрещено:
- Использовать лосьоны и «болтушки», содержащие в своем составе спирт. Кожу ребенка нельзя пересушивать.
- Также нельзя применять жирные по составу крема и мази. Жирная среда – лучшее место для размножения бактерий, что практически всегда вызывает развитие воспаления.
- Нельзя также самостоятельно назначать ребенку к приему антибиотиков и противоаллергических препаратов. Подбирать лекарственные средства может лишь врач-специалист.
Прыщики у новорожденных малышей, появившиеся в результате колебаний гормонального фона, проходят сами по себе примерно после третьего месяца жизни крохи. И это вполне нормальное явление.
Если сыпь не доставляет ребенку беспокойства, то явной необходимости для посещения врача нет. Но если ребенок начинает отказываться от еды, капризничает и беспокоится, то нужно незамедлительно обратиться за медицинской помощью.
Рекомендуем также посмотреть:
- Прыщики на лице у новорожденного
- Потничка у новорожденных
- Цветение новорожденных
- Акне у новорожденных
Что такое аллергия
Аллергией называют защитную реакцию организма на какие-либо раздражители (косметику, продукты питания, пыль и т. д.), в результате чего начинает вырабатываться иммуноглобулин Е. Соединяясь с аллергеном, этот белок и вызывает появление различных аллергических реакций, которые могут проявляться сыпью, расстройством пищеварения и другими неприятными симптомами.
Раздражение может появиться не только на лице, но и на волосяной части головы и других местах. Внешне это может выглядеть как мелкая сыпь, красные и шелушащиеся участки на коже, которые появляются сразу же после еды или возникают через определенное время после контакта с веществом-аллергеном. При этом малыша может мучать зуд, его кожа становится сухой и стянутой, а сам грудничок становится беспокойным.
Почему возникает аллергия у грудничка
Аллергия у новорожденного на лице, фото которой вы видите, может иметь пищевой или непищевой характер возникновения. При этом не последнюю роль в ее появлении имеет наследственный фактор. И если в семье кто-то страдает хроническим насморком, бронхиальной астмой или другими аллергическими проявлениями, то не удивительно, если и у малыша однажды покраснеют щечки.
Кроме того, на появление аллергической реакции влияют состояние иммунной системы новорожденного и время, когда было начато грудное вскармливание.
Пищевая аллергия
Очень часто аллергеном для грудничка становится белок, входящий в состав грудного молока или готовых смесей. Реакция на него проявляется кожными высыпаниями, болью в области живота, заложенностью носа, спазмом дыхательных путей, нарушением стула и частыми срыгиваниями. В таких случаях причиной становится:
- Рацион кормящей мамы, в котором присутствуют продукты аллергены (что можно кушать во время кормления малыша грудью? Читайте статью: Питание при грудном вскармливании>>>);
- Молочные смеси, в составе которых есть белок, злаки или лактулоза. Прежде чем давать малышу новую смесь, проведите тест на аллергенность;
- Неправильный рацион мамы в период беременности. Также пищевая аллергия у новорожденных бывает следствием курения мамы или перенесенных ею во время ожидания малыша некоторых заболеваний.
Контактная аллергия
Организм маленького ребенка может негативно отреагировать на контакт с бытовой химией, косметическими средствами, пыльцой растений или шерстью животных. Среди основных причин контактной аллергии выделяют:
- Пыль, бытовые клещи или клопы;
- Некоторые комнатные растения;
- Домашние животные, даже если у них отсутствует шерсть или перья;
- Бытовая химия (средства, которыми мама моет посуду, стиральный порошок и т. д.);
- Косметические средства, в том числе и те, которыми пользуются родители грудничка.
Другие причины аллергии
Аллергия у новорожденного при грудном вскармливании также может появиться из-за:
- Наследственной предрасположенности;
- Вакцин, в состав которых могут входить вещества, способные вызывать такую реакцию;
- Позднего начала грудного вскармливания. Это связано с тем, что провоцирующим фактором к возникновению аллергических реакций служит дисбактериоз. Кишечник новорожденного является стерильным, а его заселение полезными микроорганизмами происходит во время кормления. У деток, которые вместо маминого молочка получают искусственные смеси, этот процесс может быть нарушен;
Знайте! Примерно 75% деток очень чувствительны к белку, который содержится в коровьем молоке, следовательно, и на смесь у них тоже может быть негативная реакция.
- Прием медикаментов, в частности антибиотиков. Многие малыши в первые месяцы жизни страдают от коликов, поэтому мамы, стремясь им помочь, дают деткам различные лекарственные препараты (что можно, а что не стоит давать малышам, узнайте из статьи Лекарство от коликов у новорожденных>>>). Но, оказывается, что возможна даже аллергия на укропную воду у новорожденных.
Колики – это сильнейшее беспокойство у ребенка. Он плачет часами, его живот твердый, лицо красное от постоянного напряжения в плаче. Аптечные средства в борьбе с коликами помогают мало.
Самое лучшее и безопасное «лечение» для малыша при болях в животе – это лечение материнскими уходом. Как безопасно помочь ребенку, без применения лекарственных средств, смотрите в интернет-курсе Мягкий животик>>>
Как распознать аллергию
Чтобы распознать аллергию и вовремя начать ее лечить, вам нужно знать, как проявляется аллергия у новорожденных. К ее основным признакам относят:
- Поражение кожных покровов. Это может быть различная сыпь, сухость, шелушение, отечность. Обычно они появляются в области лица, шее, ягодицах, в паховых и подколенных складках. При этом степень выраженности может быть самой разной: от незначительной сухости кожи до появления мокнущих ранок;
- Нарушение пищеварения. У деток-аллергиков, после кормления, могут наблюдаться обильные срыгивания, колики, запор или, наоборот, диарея. Как правило, так себя проявляет пищевая аллергия;
- Респираторные проявления становятся следствием реакции на аллерген, который находится в воздухе (пыль, шерсть животных, цветочная пыльца). При этом у грудничка отекает гортань и носоглотка, ему сложно дышать носиком, возникает слезотечение, кашель. Очень часто, мамы путают такие симптомы с обычной простудой, однако в случае аллергии, температура тела новорожденного повышаться не будет;
- Беспокойство. Новорожденный малыш пока еще не может пожаловаться вам на то, что его что-то беспокоит. Но, вы можете отметить, что он стал плохо спать, постоянно капризничает и проявляет беспокойство.
Как выглядит аллергия у новорожденного малыша?
Прежде всего, становятся красными щечки, на подбородке или лбу начинает шелушиться кожа. Это может наблюдаться, как самостоятельный симптом или же происходить на фоне нарушения работы ЖКТ. В таких случаях важно выявить фактор, спровоцировавший аллергическую реакцию и устранить его. Обычно, этого бывает достаточно, чтобы избавить кроху от неприятных ощущений.
Внимание! Использовать антигистаминные препараты стоит только в самых сложных случаях.
Здесь нужно отметить еще один важный момент – сыпь у ребенка может возникнуть не только в результате аллергии. Точно так же могут проявлять себя потница или обычное цветение у малыша.
- Как отличить аллергию от цветения у новорожденных? Во время цветения, кожные покровы малыша становятся ярко-красными. Прыщи, которые при этом появляются, могут иметь внутри водяную жидкость. Это происходит из-за неправильной работы сальных желез. Все проявления цветения описаны в статье, размещенной у нас на сайте: Цветение у новорожденного>>>;
- Потница появляется в тех местах, где тело малыша соприкасается с одеждой или в районе складочек на коже. Прыщи в таком случае небольшого размера и не содержат внутри жидкости. Подробнее об этом явлении читайте в статье Потница у новорожденного>>>.
Сыпь, в случае аллергии, может появиться абсолютно в любом месте, а в тех местах, где она имеет контакт с одеждой, возможны даже нагноения. Такие прыщики сильно чешутся, что доставляет крохе дискомфорт.
Если вам сложно разобраться самостоятельно, то посмотрите семинар про питание кормящей мамы, где мы пошагово разбираем различные высыпания на коже малыша. Вы сможете правильно определить причину высыпания и быстро устранить беспокойство у малыша. Курс доступен по ссылке: Питание кормящей мамы без вреда для ребенка>>>
Смотрите также мой видеоурок об аллергии:
Профилактика
Чтобы избежать появления аллергии у младенца, важно начинать соблюдать профилактику с первых дней его жизни. Для этого нужно:
- Некоторое время внимательно следить за своим питанием при грудном вскармливании;
- Начиная со второго месяца, допускается введение новых продуктов в рацион мамы, но небольшим порциями, с постоянным контролем за состоянием грудничка;
- Кормящей маме, на любом этапе кормления, важно избегать употребления продуктов, которые способны вызвать аллергическую реакцию;
- Сохранять грудное вскармливание максимально долго;
- Ежедневно проводить влажную уборку в квартире, снизить к минимуму контакт малыша с животными и цветущими растениями;
- Не принимать никакие лекарственные препараты без особой надобности.
Эти простые правила помогу сохранить кожу младенца здоровой, и обезопасят ее от возникновения негативных реакций. А зная, как выглядит аллергия у грудничков, вы сможете вовремя отреагировать на проблему и помочь малышу.
Читайте также:
- Прибавка в весе у новорожденных по месяцам
- Признаки рахита у грудничков
- Укропная водичка для новорожденного
Алгоритм выявления причины сыпи
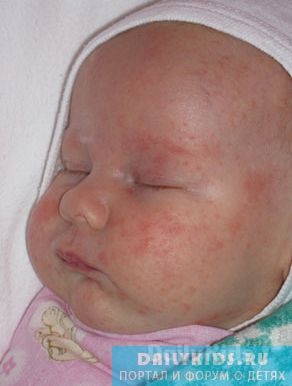
Обсыпать может по ряду поводов. Прежде чем переходить к действиям, придется уделить время аналитической работе, вспомнить, где вы были и что делали в последние сутки-двое перед происшествием.
Причины сыпи:
- инфекция,
- аллергия,
- паразиты (комары, клопы, чесоточный клещ),
- болезни сосудов и крови.
Популярны первые две. Инфекционной сыпи предшествует контакт с источником заражения, острое начало заболевания (повышение температуры, ухудшение состояния здоровья).
Если проблема есть, а температуры нет, природа явления – аллергическая. Аллергия бывает респираторная, пищевая, контактная. Вспоминайте, чем дышали, что ели, что трогали.
Еще одна распространенная причина высыпаний на лице грудничка – перегрев. Он вызывает потничку (читайте о ней на портале), молочницу во рту, сопровождающуюся сыпью на слизистой оболочке.
Когда высыпания на лице у грудничка — повод вызвать врача?
В ряде случаев появление высыпаний требует обращения к доктору:
- ребенку меньше шести месяцев;
- высыпание сопровождается температурой;
- сыпь не бледнеет при надавливании;
- после сыпи кожа грудничка шелушится;
- обсыпало всю семью;
- есть подозрение, что это реакция на лекарства.
Доктор Комаровский просит запомнить один случай, когда обращение за помощью требуется незамедлительно. Это менингококковый менингит. В редких случаях возбудитель болезни может попасть в кровь и начать там размножаться. Стенки сосудов повреждаются, и на коже появляется мелкая сыпь в виде звездочек от внутренних кровоизлияний.
При надавливании такие пупырышки не светлеют. Также для этого состояния характерно острое начало, высокая температура, могут быть тошнота и рвота. Заболевание лечится антибиотиками, но важно успеть в больницу вовремя, так как от первых симптомов до гибели достаточно суток. Необходимые препараты есть у каждой бригады скорой помощи, поэтому про симптомы важно сообщить по телефону, когда вызываете врачей.
Сыпь на щеках у грудничка или диатез

Диатез – не болезнь, его нет в справочнике по педиатрии. Этим словом принято называть предрасположенность к неадекватным реакциям на стандартные раздражители, которая зависит от генетических особенностей и образа жизни новорожденного.
Диатез вызывает покраснения, покрывает щеки, руки и тело ребенка, возникает на голове, ушах. С медицинской точки зрения это аллергический дерматит (воспаление кожи). Аллерген проникает через воздух, пищу или контактирует с кожей напрямую.
Первой причиной аллергии являет еда. Даже не конкретный вид пищи, а ее количество. Не нужно перегружать кишечник, то есть переедать.
Второй фактор – пот. Чем суше и теплее в комнате, тем больше ребенок потеет и сильнее проявляются проблемы.
Последний фактор – внешние контакты. Понять, актуально это или нет, можно, сравнив поверхность попы под подгузником с состоянием открытого кожного покрова. Если ягодички выглядят лучше, изучите качество одежды, порошка или воды. Важен и чистый, прохладный, свежий воздух. Светлая нежная кожа особенно не переносит сухости.
После купания в хлорированной ванне рекомендуется ополоснуть ребенка мягкой, кипяченой водой, а потом уже вытирать. Постиранные детские вещи после финального полоскания стоит тоже опустить в очищенную воду, чтобы смыть все химические добавки.
Доктор Комаровский уточняет, что при пищевой аллергии реагирует всё тело. Если только попа покраснела, нужно изучить то, что контактирует с кожей в этом месте.
На просторах интернета встречается совет: лечить поврежденные участки нужно тетрациклиновой мазью – антибиотиком. В показаниях к применению лекарства написано, что оно используется против бактериальных инфекций. Диатез – это аллергическая реакция, а не бактериальная инфекция. Следовательно, тетрациклиновая мазь не может быть эффективна при лечении этого симптома.
Причина высыпаний заключена внутри организма, направьте внимание на ее выявление и устранение. Смазывание лица грудничка препаратами на излечение не влияет. Можно говорить только о мерах, которые помогут снизить зуд, если он сопровождает недуг. О способах облегчить раздражение читайте в статье, посвященной ветрянке. Будьте здоровы!
Расскажите о ваших способах справляться с сыпью на лице и теле грудничка в комментариях. Ваш опыт будет полезен нашим читателям.
Возможные причины аллергии
Может ли быть аллергия на сигареты, знают немногие. Между тем, такое часто встречается в современном мире. Часто заболевание маскируется под насморк и обычный кашель курильщика, поэтому человек может и не догадываться о существовании проблемы. Но со временем аллергия может начать проявляться так сильно, что станет причиной серьезных осложнений.
Аллергия на табак нередко формируется и у курящего человека, и у людей, которые постоянно вдыхают сигаретный дым (пассивное курение). Обычно отрицательная реакция появляется на токсины, что входят в состав дыма, например, никотин, смолы, мышьяк, кетон и прочие.
Провоцируют развитие негативных реакций микроскопические частички, содержащие белок, который организм человека за вирус или патогенные микроорганизмы. Медики утверждают, что развивается аллергия на никотин и прочие канцерогены. Сам табачный дым при этом не играет роли, так как не содержит чужеродных белков. Только определенные частички в его составе могут вызвать раздражение и спровоцировать появление таких отрицательных моментов, как бронхиальная астма.
Также дым сигарет приводит к увеличению нагрузки на иммунитет, а присоединение других аллергенов вызовет сильную ответную реакцию. Человек, который склонен к появлению аллергических реакций, при взаимодействии с никотином получит аллергию.
В результате, курение выступает провоцирующим фактором развития болезни в двух случаях:
- Когда проявляется аллергическая реакция на дым сигарет.
- При снижении иммунитета и развития аллергии на иные раздражители.
Провоцирующие факторы
Если несколько десятилетий назад курение становилось причиной появления аллергий у небольшого количества людей, то сегодня данное явление широко распространено. Связано это со следующими факторами:
- Плохая экология. Человек помимо табачного дыма вдыхает загрязненный воздух в перерывах между курениями.
- Современные технологии производства табачных изделий. Сегодня смесь табака пропитывается особыми составами, что улучшают вкус сигарет и способствуют длительному их хранению. Такие компоненты могут представлять опасность для здоровья.
Пассивное курение
Аллергия на табак симптомы проявляет в зависимости от многих факторов. Нередко развитие патологии может быть спровоцировано пассивным курением, так как человек, находящийся в прокуренном помещении или непосредственно рядом с курильщиком, вдыхает целый комплекс вредных веществ. Симптоматика проявления аллергических реакций в данном случае будет зависеть от размера помещения, наличия в нем вентиляции. А также от индивидуальных особенностей организма пассивного курильщика. Учеными было доказано, что активное и пассивное курение в одинаковой степени провоцируют развитие патологии.
Читайте также: Курение и мозг, описание и характеристика проблемы
Симптомы и признаки заболевания
Симптомы аллергии на сигареты:
- Кашель, что приносит дискомфорт и вызывает боль в горле.
- Трудность дыхания, сиплость.
- Развитие ринита.
- Отек слизистых оболочек.
- Высыпания на коже в виде крапивницы, зуд.
- Жжение в органах зрения.
Иногда аллергия на никотин симптомы проявляет такие, которые могут привести к опасным осложнениям, иногда и к летальному исходу. Например, нередко развивается отек Квинке и анафилактический шок. Но обычно заболевание характеризуется не такой выраженной симптоматикой. Длительный ринит может трансформироваться в гайморит, а кашель – в бронхит, одышка может стать причиной развития астмы, а зуд и крапивница – дерматита и псориаза.
Анафилактический шок можно распознать по таким признакам:
- Утрата сознания;
- Падение кровяного давления;
- Изменение цвета кожных покровов;
- Тахикардия, нарушение дыхания.
При обнаружении вышеперечисленных симптомов необходимо незамедлительно обратиться за помощью к медикам.
Очень часто в семье курильщика постоянно присутствует аллергия на табак у ребенка в виде насморка и дерматита. А родители и не догадываются о возможных причинах их появления. Такие патологии невозможно вылечить, пока воздействие никотина не будет прекращено. Также сигаретный дым оседает на стены помещения, провоцируя развитие болезни даже при отсутствии курения.
Аллергия у детей
Очень плохо аллергию на курение переносят дети. Категорически запрещается курить в тех помещениях, где есть груднички, так как симптоматика у них проявляется достаточно сильно и агрессивно. У детей, которым больше трех лет, наблюдаются такие признаки:
- Отек слизистых оболочек.
- Продуктивный кашель.
- Сильный болевой синдром в области головы.
- Шелушение кожи.





