Тахикардия — это нарушение ритма, которое характеризуется увеличением частоты сердечных сокращений свыше 90 ударов в минуту. В норме у взрослого человека частота пульса в покое составляет 60-90 ударов в минуту, превышение этого показателя до 100 ударов минуту не является патологией. У новорожденных детей частота сердечных сокращений в норме доходит до 120-140 ударов в минуту, а к 5-6 годам этот показатель снижается до 90 ударов в минуту.
Причины возникновения тахикардии

Тахикардия может быть физиологической и патологической. Для уточнения причин возникновения симптома и назначения лечения тахикардии необходимо обратиться к специалистам.
Физиологическая тахикардия возникает при повышенной физической нагрузке, повышении температуры тела или окружающей среды, в состоянии стресса (положительного или отрицательного), при подъеме на высоту, а также при переедании и употреблении возбуждающих напитков (алкоголь, чай, кофе, энергетические коктейли), приема некоторых лекарственных средств. Другими словами, это реакция/адаптация организма на внешний раздражитель.
Патологическая тахикардия, в отличие от физиологической, может возникать в состоянии физиологического и эмоционального покоя и является проявлением заболеваний со стороны сердечно-сосудистой системы (миокардиты, пороки сердца, инфаркт миокарда, кардиосклероз, легочное сердце) или других органов и систем организма (тиреотоксикоз, анемия, неврозы, инфекционные заболевания, острые состояния — кровопотеря, почечная колика). В этом случае, тахикардия — это симптом заболевания.
Виды тахикардии
1. Синусовая тахикардия
Главным генератором сердечного импульса является синусовый узел. Именно он образует импульс, который в итоге заставляет сокращаться все сердце. Если по каким-либо причинам активность синусового узла повышается — возникает синусовая тахикардия.
Основные характеристики синусовой тахикардии:
- сохраняется правильный синусовый ритм,
- начало и завершение приступа постепенное,
- частота сердечных сокращений превышает 90 ударов в минуту.
2. Эктопическая тахикардия
Когда симптом возникает из очага возбуждения, который находится вне синусового узла (причиной может быть повреждение или угнетение функции синусового узла), такую тахикардию называют эктопической. В зависимости от того, где находится этот очаг — в предсердиях или желудочках — соответственно возникают наджелудочковая (предсердная, АВ-узловая, суправентрикулярная) и желудочковая тахикардии. Эти нарушения ритма, как правило, протекают в виде приступов (пароксизмов). Пароксизмы эктопической активности чаще всего начинаются и заканчиваются внезапно и продолжаются от нескольких секунд до многих суток.
Симптомы тахикардии
Основными симптомами тахикардии, на которые стоит незамедлительно обратить внимание и обратиться к врачу, являются:
- перебои, толчки, «провалы» в работе сердца;
- головокружение, потемнение в глазах, потеря сознания (один или несколько эпизодов);
- высокая частота пульса в покое, которая не проходит самостоятельно в течение 5 минут;
- боли в груди.
Диагностика тахикардии

При появлении одного или нескольких симптомов тахикардии, описанных выше, необходимо немедленно обратиться к врачу-кардиологу, аритмологу для определения основной причины возникновения, а также для выбора тактики лечения.
Чтобы диагностировать тахикардию необходимо:
- пройти осмотр у врача-специалиста;
- снять ЭКГ;
- провести суточный мониторинг ЭКГ (ЭКГ по Холтеру);
- сдать анализы для лабораторных исследований (клинический и биохимический анализы крови, анализ гормонов щитовидной железы)
При необходимости пройти дополнительную диагностику:
- ЭХО (УЗИ сердца);
- электрофизиологическое исследование (ЭФИ);
- коронарография;
- контроль сердечного ритма дома самостоятельно — ЭКГ по телефону
Профилактика тахикардии
Профилактика тахикардии — это меры, направленные на устранение состояния, которое могло или может стать причиной возникновения нарушений ритма сердца. Необходимо отказаться от курения, употребления алкоголя, черного и зеленого чая, кофе, энергетиков. Также, необходимо сбалансировать свой режим «труд-отдых» и не забывать давать организму регулярные физические тренировки.
Основные принципы лечения тахикардии:
- Лечение основного заболевания, которое спровоцировало проблему.
- Анализ и коррекция эмоционального состояния пациента.
- Консервативное лечение — назначение антиаритмических препаратов, возможно комбинация с препаратами других групп. Терапия подбирается строго индивидуально после полного обследования и определения вида тахикардии.
В случае, если лекарственная терапия не дает желаемого результата или она неэффективна, необходимо выбрать радикальный метод лечения:
- Радиочастотная аблация
- Установка электрокардиостимулятора
- Установка кардиовертера-дефибрилятора
Высокая эффективность наблюдается при применении комбинированного лечения — «Гибридная терапия»
Опасные виды аритмии, такие как желудочковая тахикардия требуют неотложной помощи и госпитализации пациента!!!
Никогда не занимайтесь самолечением!!!
Причины заболевания
Предпосылкой развития пароксизмальной наджелудочковой тахикардии является наличие дополнительных путей проведения импульса врожденного характера или возникших при поражениях миокарда. В детском и подростковом возрасте может развиваться патология, основную причину которой установить не удается. В основе нейронных форм болезни нередко лежит влияние психоэмоциональных факторов.
Виды тахикардии
ПНТ имеет 2 подвида:
-
предсердный
-
предсердно-желудочковый.
В зависимости от механизма развития патология может быть:
-
реципрокной;
-
эктопической (очаговой);
-
многофокусной (многоочаговой).
Симптомы пароксизмальной наджелудочковой тахикардии
К основным симптомам патологии относятся:
-
Учащенное сердцебиение. Как правило, оно развивается с «укола» или «толчка» в сердце.
-
Увеличение частоты сердечных сокращений.
-
Немотивированная тревога.
-
Боль в грудине.
-
Слабость и потливость.
-
Шум в голове.
-
Снижение артериального давления (при выраженной тахикардии).
-
Устойчивая частота пульса.
-
Метеоризм, частое и обильное мочеиспускание.
Как правило, пароксизм длится 3 сердечных цикла. Они даже получили особое название – «пробежки» тахикардии. Длительность приступа может составлять и несколько часов, и даже суток. В запущенных ситуациях увеличение частоты пульса наблюдается у пациентов на протяжении нескольких месяцев. Любой симптом патологии может исчезнуть самостоятельно так же внезапно, как и появился.
При длительных приступах существует риск внезапного смертельного исхода.
Также длительные пароксизмы опасны:
-
развитием острой сердечной недостаточности;
-
сокращением коронарного кровоснабжения;
-
возникновением инфаркта миокарда.
Диагностика
Диагностика патологии обычно не вызывает проблем. Выявить патологию можно по характерным для приступов чертам. Нужно лишь отслеживать частоту пульса. При суправентрикулярной тахикардии, например, число сердечных сокращений достигает 250 ударов в минуту. Быстро выявить патологию и поставить точный диагноз позволяет ЭКГ во время приступа. На кардиограмме врач сразу же обнаруживает изменение формы и полярности зубца P. Если ЭКГ не было проведено во время приступа, осуществляется суточный мониторинг. Он позволяет зарегистрировать короткие эпизоды тахикардии. Обычно они не ощущаются самим пациентом.
Для исключения органической патологии дополнительно проводятся такие исследования, как:
-
МСКТ сердца.
-
УЗИ сердца.
Лечение пароксизмальной наджелудочковой тахикардии
Тактика терапии выбирается с учетом:
-
формы аритмии;
-
ее этиологии;
-
длительности и частоты приступов;
-
наличия осложнений;
-
общего состояния пациента;
-
сопутствующих заболеваний.
В некоторых случаях требуется срочная госпитализация пациента. Плановая госпитализация осуществляется в случае, если пациент переносит более 2 приступов в месяц. В стационаре проводится углубленное обследование. Также специалистами определяется подходящая тактика терапии и показания к оперативному вмешательству.
Для купирования пароксизма проводят вагусные маневры.
К ним относят:
-
натуживание;
-
пробу Вальсальвы;
-
пробу Ашнера;
-
пробу Чермака-Геринга;
-
обтирание холодной водой.
Такое купирование приступа возможно не во всех случаях. Дополнительно вводятся противоаритмические препараты. При длительных пароксизмах, которые не купируются лекарственными препаратами, проводят электроимпульсную терапию. После снятия приступа пациенты подлежат постоянному наблюдению у кардиолога. Именно он определяет, как лечить заболевание.
При повторяющихся приступах их следует предупреждать.
Для этого назначают:
-
Сердечные гликозиды.
-
Бета-блокаторы и др.
Любой из препаратов может оказаться как эффективным, так и не дать желаемого результата. Поэтому их подбор часто занимает много времени. Пробная терапия начинается с отдельного или комбинированного приема вышеуказанных лекарственных средств.
Оперативные вмешательства проводятся при:
-
тяжелом течении наджелудочковой тахикардии;
-
неэффективности мер, направленных на предупреждение приступов.
Заболевание можно устранить путем:
-
Электрической, механической, лазерной, криогенной или химической деструкции дополнительных путей проведения импульса или эктопических очагов автоматизма.
-
Радиочастотной амбляции.
-
Вживления электрокардиостимуляторов.
-
Имплантации электрических дефибрилляторов.
Сегодня врачи уделяют особое внимание методикам, которые обеспечивают быстрое восстановление и являются максимально безопасными для пациента с точки зрения послеоперационных осложнений. Обо всех вариантах вмешательства расскажет кардиолог. При необходимости он направит вас на консультацию к кардиохирургу.
Занимаясь лечением на протяжении многих лет, наши специалисты точно знают, какую методику подобрать, и обязательно учтут ваши пожелания и индивидуальные особенности. Цены профессиональной поддержки не завышаются нами. В нашей клинике в Москве получить помощь можно даже при ограниченных финансовых возможностях. Ориентировочная цена консультации у специалистов и обследования указана на сайте. Точную определит наш специалист на приеме.
Профилактика
Профилактика патологии всегда направлена на раннее ее обнаружение, терапию основного заболевания и устранение факторов, повышающих вероятность развития приступов. Обо всех мерах вам расскажет наш специалист.
Общие рекомендации сводятся к:
-
Отказу от вредных привычек. Обязательно нужно бросить курить и не злоупотреблять алкоголем.
-
Умеренным и правильным физическим нагрузкам. Как правило, при патологиях сердечно-сосудистой системы и склонности к ним рекомендуют совершать пешие прогулки на свежем воздухе, заниматься плаванием и гимнастикой.
-
Диете. При склонности к патологиям сердечно-сосудистой системы следует отказаться от кофе и крепкого чая, жирных, жареных и соленых блюд.
-
Сокращению стрессовых ситуаций.
-
Налаживанию режима работы и отдыха. Следует спать не менее 8 часов в сутки.
Вторичные меры профилактики сводятся к сокращению рисков повторения приступов.
Они заключаются в приеме:
-
Антиаритмических препаратов.
-
Седативных средств.
Кроме того, очень важно своевременно обнаружить все причины патологического процесса. Для этого следует пройти полную диагностику, которая не ограничивается только ЭКГ.
Преимущества клиники
У нас работают высококвалифицированные специалисты. Они проводят успешные обследования и лечение различных патологий. Многопрофильность клиники позволяет врачам различных специализаций работать в единой команде. Объединение знаний и навыков дает возможности для устранения даже серьезных патологий в запущенных случаях и предупреждения возможных осложнений.
Все специалисты соблюдают медицинскую этику, располагают широкими диагностическими возможностями и обеспечивают безопасную и комфортную обстановку для пациентов. Кроме того, наша клиника придерживается лояльной ценовой политики. Помощью профессионалов могут воспользоваться все желающие. В приоритетных медицинских направлениях применяются уникальные комплексные терапевтические программы. Они дают возможности для быстрого излечения и устранения основных признаков патологических процессов.
Каждый пациент ценен нам, прежде всего, как личность, а не как больной с интересной историей болезни или клиент, создающий материальное благополучие специалиста. В нашей клинике вы не тратите деньги на терапию, вы инвестируете их в свое здоровье.
Обращайтесь!
Тахикардия: природа болезни
 В сердечной мышце расположен синусовый узел, который регулирует ритм сокращений сердца. Синус чутко реагирует на любые внешние и внутренние раздражители. Поэтому сердцебиение учащается при волнении, в состоянии стресса, при повышении температуры окружающей среды или температуры тела, при сильной кровопотере, при быстром подъеме по лестнице и в других случаях. Это проявление нормальной физиологической тахикардии.
В сердечной мышце расположен синусовый узел, который регулирует ритм сокращений сердца. Синус чутко реагирует на любые внешние и внутренние раздражители. Поэтому сердцебиение учащается при волнении, в состоянии стресса, при повышении температуры окружающей среды или температуры тела, при сильной кровопотере, при быстром подъеме по лестнице и в других случаях. Это проявление нормальной физиологической тахикардии.
Тахикардия сердца: что это такое? В норме у взрослого человека сердце сокращается около 60-80 раз в минуту. Диагноз «тахикардия» ставят при повышении этого показателя до 100 и более сжатий за 60 секунд. В некоторых случаях биение пульса при тахикардии превышает 190-230 ударов в минуту. Такое аномальное сердцебиение сильно изнашивает сердце, вызывает кислородное голодание всего оргназма и обморочную слабость у больного.
К патологическим видам тахикардии относят синусовую и пароксизмальную.
Синусовая тахикардия
Синусная тахикардия что это такое, и как лечить болезнь?
В некоторых случаях синусовый узел начинает сбоить, заставляя сердце биться быстрее, чем это необходимо. Сердцебиение ускоряется до 140-180 сокращений в минуту.
Это не болезнь, а некое состояние организма, которое нормализуется, если устранить вредные условия жизни, наладить сон и питание и отказаться от вредных привычек.
Возникает синусовая тахикардия в различных ситуациях:
- при недостатке в организме калия или магния;
- при переутомлении и хронической бессоннице;
- при длительном нахождении в стрессовом состоянии;
- при острых болезненных состояниях организма (отравлении, инфекционной болезни, при опасной кровопотере и т.п.).
Лечение синусовой тахикардии состоит в приеме успокоительных препаратов и травяных сборов и налаживании щадящего режима питания и отдыха.В тех случаях, когда сердцебиение вызывает у больного дурноту, назначают антиаритмические препараты.
Пароксизмальная тахикардия
Пароксизма тахикардии является опасным для организма состоянием, которое во многих случаях требует экстренного врачебного вмешательства и госпитализации больного.
При пароксизме тахикардии функции синуса выполняет другой отдел сердца: желудочки или предсердие. В этом случае снижается вероятность того, что синусный нервный узел «выправит» сердечный ритм, и приступ может длиться сутками.
Больному вводят антиаритмические лекарственные средства. В тяжелых случаях приходится осуществлять шоковую терапию сердца электрическим разрядом. Под действием электрического тока сердце останавливается и начинает работу заново. В большинстве случаев после электрошока синус возобновляет нормальную работу сердца.
Пароксизмальная тахикардия возникает как проявление заболеваний сердца.
Желудочковая тахикардия появляется при аномальном состоянии сердечной мышцы: склерозе, атрофии, некротии, появлении рубцовой ткани (миокрадиты, ИБС, пороки сердца, инфаркты миокарда и др.).
Наджелудочковая тахикардия служит признаком нарушений в симпатическом отделе нервной системы.
Лечение пароксизма тахикардии осуществляется в стационаре, поскольку могут потребоваться срочные меры реанимации.
Причины
Физиологическая тахикардия сопровождает бурные эмоциональные состояния, быстрый бег, подъем на высоту и т. п.
Синусовая тахикардия появляется как реакция на различные болезненные состояния организма:
- неврозы и депрессивные состояния;
- отравление;
- тиреотоксикоз (аномально повышается содержание гормонов щитовидной железы в организме);
- феохромоцитома (опухоль в надпочечниках);
- кислородное голодание;
- болезни сердца;
- высокая температура тела или окружающей среды;
- опасная кровопотеря.
Пароксизмальная тахикардия появляется при нарушении работы сердца и сосудов:
- вегетососудистая дистония;
- миокардит;
- инфаркт миокарда;
- ишемия;
- гипертония;
- порок сердца;
- нарушения в симпатических ответвлениях нервной системы.
Опасные симптомы
Тахикардия требует лечения, если появляется без всяких очевидных причин: человек хорошо себя чувствует и находится в спокойном состоянии или спит.
Какие симптомы предупреждают об опасности?
- Одышка (тяжело вдохнуть);
- кружится голова;
- появляются шумы в голове, в ушах;
- темнеет в глазах;
- обморочная слабость, потеря сознания;
- боль в сердце.
Больному нужно вызвать скорую помощь, а до ее прибытия следует:
- освободить шею и грудь;
- открыть окно;
- приложить ко лбу холод;
- умыться ледяной водой.
Диагностика
Определить, как лечить тахикардию сердца, может только врач-кардиолог. Лечить саму тахикардию бесполезно – следует устранить причину усиленного сердцебиения.
Чтобы диагностировать болезнь-первопричину назначают ряд обследований:
- ЭКГ (суточное по Холтеру, 2-3-хдневный мониторинг);
- анализы крови и мочи;
- анализ для выявления содержания гормонов щитовидной железы;
- УЗИ сердца, чтобы выявить аномалии в строении сердца или его отделов;
- эхокардиографию.
Лечение
Для устранения тахикардии проводят лечение заболевания, которое вызывает усиленное сердцебиение.
Рекомендуется наладить щадящий режим.
- Полноценный ночной сон не менее 8 часов.
- Отказ от каждой вредной привычки, в том числе от употребления крепкого чая или кофе.
- Питаться лучше по 5 раз в день, понемногу. Предпочтение отдается простой нежирной пище и зелени.
- Следует избегать нервного переутомления и волнений.
- Можно принимать отвары трав с успокаивающим эффектом: валерианы, пустырника, мяты, боярышника.
Во время приступа тахикардии, который сопровождается болезненными симптомами, принимают антиаритмические препараты: Этацизин, Финоптин (Верапамил, Изоптин), Ритмилен (Ритмодан), Резерпин (Рауседил, Раупасил), Раунатин (Раувазан).
При возникновении тахикардии следует пройти врачебное обследование, чтобы исключить возникновение серьезного заболевания.
Общая характеристика патологии
Частота сердечных сокращений при наджелудочковой тахикардии превышает 120-150 ударов в минуту. Исходит сердечный ритм из участка миокарда выше желудочков.
Встречается такая патология в 0,3% случаев. Подавляющее большинство пациентов (80%) с этим диагнозом перешагнули возрастной рубеж в 60 лет. Среди мужчин патология встречается в 2 раза реже.
К наджелудочковой тахикардии приводят измененные структуры миокарда и активизированные пусковые факторы: нарушение электролитного состава, изменившаяся растяжимость миокарда, ишемия.
В норме синусно-предсердный узел, который является основным водителем ритма, посылает электрические импульсы, заставляющие сердце сокращаться. При наджелудочковой тахикардии сердечные сокращения этим узлом не контролируются.
Возможно два механизма развития патологии:
- Формируются патологические проводящие пути. Наблюдается циркуляция электрического импульса по ним. Такой механизм называют re-entry.
- Образуется дополнительный узел, посылающий свои импульсы. Они нарушают сердечный ритм.
Классификации
Различают несколько видов наджелудочковой тахикардии. Она может быть предсердной или предсердно-желудочковой. Такое разделение обусловлено нахождением источника ритма.
Предсердно-желудочковую форму патологии называют также атриовентрикулярной. Она встречается в подавляющем большинстве (80%) случаев. При такой форме болезни предсердно-желудочковый узел является источником регулярных нервных импульсов, которые распространяются по всему сердцу.
Атриовентрикулярная форма тахикардии бывает реципрокной, узловой реципрокной и очаговой (фокусной).
В зависимости от количества очагов патологии, различают также фокусную и многофокусную (множественную) предсердную тахикардию.
Причины
Развивается наджелудочковая разновидность тахикардии на фоне органических повреждений миокарда. Они включают изменения ткани склеротического, дистрофического и воспалительного характера.
Чаще пусковым механизмом служит хроническая ишемическая болезнь сердца, различные кардиомиопатии, нарушение проводящей системы сердца, врожденные аномалии. Запустить патологию может также механическое воздействие на орган.
Различают и прочие причины возникновения патологии, которые называют внесердечными:
- легочную эмболию;
- нарушение баланса вегетативной нервной системы;
- пневмонию;
- тиреотоксикоз (редко) и другие патологии эндокринной системы.
Приступ может возникнуть без видимых причин либо после физических нагрузок, стресса, приема алкоголя, кофе или кофеиносодержащего напитка.
В некоторых случаях причину развития патологии выявить невозможно. Чаще такое явление наблюдается у пациентов в молодом возрасте. В этом случае ставят диагноз идиопатическая тахикардия.
Нередко наджелудочковая тахикардия наблюдается у детей. В группе риска находятся также люди, злоупотребляющие кофеином, алкоголем, занимающиеся тяжелым физическим трудом.
Симптомы наджелудочковой тахикардии
Симптоматика довольно обширна. На особенности клинической картины влияет степень тяжести патологии.
Если частота сердечных сокращений не превышает 130-140 ударов в минуту, а продолжительность приступов незначительна, то болезнь может протекать практически бессимптомно. Иногда больной даже не подозревает о наличии у него каких-либо нарушений.
При превышении порога частоты сердечных сокращений в 180 ударов минуту наджелудочковая тахикардия проявляется более ярко. Основными симптомами в таком случае являются:
- общая слабость;
- головокружение;
- тошнота.
Наиболее ярко наджелудочковая тахикардия проявляется, если у человека имеются сопутствующие патологии сердечно-сосудистой системы. В таком случае болезнь сопровождается следующими симптомами:
- обмороками (у каждого 6-7 больного);
- одышкой;
- болью в сердце (обычно на фоне ишемической болезни);
- сердечно-сосудистой недостаточностью (на фоне продолжительного приступа);
- кардиогенным шоком.
Во время приступа человек чувствует дискомфорт в груди. Сердцебиение учащается резко, но также внезапно и пропадает.
Реже заболевание сопровождается учащенным мочеиспусканием.
Типичной картины наджелудочковой тахикардии нет. Даже при условии одинакового механизма развития патологии у двух людей одного возраста и пола при равнозначном состоянии здоровья проявления болезни могут различаться.
Симптомы наджелудочковой тахикардии возникают внезапно. Длительность их проявления может разительно отличаться. У одного больного признаки патологии исчезают за считанные минуты, другому на это требуются часы.
Диагностика
Диагностировать наджелудочковую тахикардию несложно. Специалист может определить патологию на основании жалоб пациента, выслушивания сердца и кардиограммы.
Прослушивание сердца позволяет выявить ритмичное учащение сердцебиение. На наджелудочковую тахикардию укажут косвенные признаки: затруднение дыхания, сниженное артериальное давление и учащенный, но слабый пульс, который невозможно точно подсчитать.
Золотым стандартом диагностики при наджелудочковой тахикардии считают электрокардиографию. Она подразумевает также суточное (Холтеровское) мониторирование. На кардиограмме при этой патологии видно, что частота сердечных сокращений превышает норму. Зубцы P при этом отсутствуют.
Холтеровское мониторирование позволяет выявить пароксизмы патологии, когда они протекают бессимптомно. Пациент в таком случае о наличии нарушений не подозревает.
В целях диагностики проводят некоторые клинические исследования:
- Общие анализы крови и мочи. Они необходимы для выявления сопутствующих заболеваний.
- Анализ крови на биохимию. Особенно важно проверить уровень холестерина (общий, низкой и высокой плотности), триглицеридов, калия, сахара.
В некоторых случаях прибегают к чреспищеводной стимуляции сердца. Она может помочь в выявлении механизма развития патологии и ее обнаружения в случае редких приступов, когда их фиксация на электрокардиограмме затруднена.
Прибегают также к внутрисердному электрофизиологическому исследованию. С помощью электродов и специальной аппаратуры записывают биологические импульсы. Такое исследование важно для точного определения механизма развития патологии и подтверждения необходимости хирургического вмешательства.
Признаки заболевания могут напоминать другие патологии, поэтому обязательно проводят дифференциальную диагностику с желудочковой тахикардией, синдромом предвозбуждения желудочков, синдромом слабости синусового узла.
Лечение наджелудочковой тахикардии
Лечение назначают, ориентируясь на форму болезни, частоту и продолжительность приступов, сопутствующие заболевания.
При приступе патологии необходимо оказание больному срочной медицинской помощи. Если она неэффективна либо у пациента развились осложнения, то необходима его госпитализация.
Вагусные пробы
Необходимо купировать приступ тахикардии. Это можно выполнить посредством вагусных проб. Они повышают тонус блуждающего нерва, что позволяет подавить активность аритмии.
Эффективны следующие методики:
- проба Вальсальвы: пациент должен полностью выдохнуть, глубоко вдохнуть и задержать дыхание на 10 секунд, одновременно натужившись;
- проба Ашнера: надо надавливать на глазные яблоки 5-10 секунд;
- опустить лицо в холодную воду;
- сделать несколько приседаний на корточках;
- помассировать каротидный синус.
Применять вагусные пробы следует осторожно. Такие меры могут быть опасны, если у человека наблюдается тяжелая сердечная недостаточность, синдром слабости синусового узла, глаукома.
Медикаментозная терапия
Особенности лечения наджелудочковой тахикардии зависят от ее формы. Профилактику приступов обеспечивает прием сердечных гликозидов и антиаритмических препаратов. Для предупреждения рецидивов обычно применяют средство, которое помогло эффективно купировать приступ.
Основа лечения – β-блокаторы. Предпочтение отдается Анаприлину, Метопрололу, Бисопрололу. Эффект такой терапии усиливает одновременный прием других антиаритмических препаратов.
Возможно применение блокаторов кальциевых каналов, в частности Верапамила. С другими антиаритмиками его не сочетают.
Из числа сердечных гликозидов обычно прибегают к Дигоксину или Строфантину-Г.
При наджелудочковой тахикардии возможет прием следующих антиаритмических средств:
- Аденокор;
- Амиодарон;
- Дизопирамид;
- Новокаинамид;
- Пропафенон;
- Соталол;
- Хинидин;
- Этацизин.
Чтобы прекратить пароксизм, прибегают к внутривенному введению антиаритмических средств.
В некоторых случаях требуется применение анксиолитиков (транквилизаторов). Обычно прибегают к Оксилидину или Нобритему. Назначают также седативные препараты: Корвалдин или Валокардин.
Наджелудочковая тахикардия означает запрет на медикаментозные средства, способные спровоцировать ее приступ. Следует также отказаться от алкоголя, кофе и крепкого чая.
Хирургическое лечение
Оперативное вмешательство может потребоваться для разрушения дополнительных проводящих путей. В этих целях может быть применена электрическая, лазерная или химическая методика.
Если у пациента наблюдается непереносимость антиаритмических средств, то может понадобиться чреспищеводная стимуляция сердца. В некоторых случаях прибегают к установке кардиостимулятора.
Еще одна методика хирургического лечения – радиочастотная абляция источника аритмии, то есть его разрушение.
Оперативное вмешательство показано при частых приступах тахикардии или плохой их переносимости человеком. Необходима операция также в тех случаях, когда профессия больного несет риск при внезапной потере сознания.
Прогноз
Наджелудочковую разновидность патологии считают наиболее благоприятной среди остальных форм пароксизмальной тахикардии, хотя полностью вылечиться практически невозможно.
Опасность представляет заболевание, возникшее на фоне сердечных патологий. Благоприятность прогноза в таком случае зависит от своевременности и корректности лечения.
Одно из осложнений наджелудочковой тахикардии – сердечная недостаточность. Обычно она возникает на фоне продолжительного течения болезни.
Еще одно возможное осложнение – фибрилляция желудочков.
Продолжительные приступы могут вызывать снижение давления до критической отметки. Такое состояние может быть угрожающим для жизни.
Профилактика
Первичной профилактикой наджелудочковой тахикардии служит исключение возникновения болезней, способных запустить ее развитие. Вторичной профилактической мерой является грамотное лечение патологий, на фоне которых могут возникнуть приступы тахикардии.
Необходимо соблюдать общую профилактику. Она заключается в следовании следующим правилам:
- поддержание нормальной массы тела;
- избегание психоэмоциональных перегрузок;
- отказ от алкоголя или минимальное его употребление;
- отказ от курения и приема наркотиков;
- регулярные физические нагрузки в умеренных объемах;
- здоровый и сбалансированный рацион.
Наджелудочковая тахикардия – одна из форм аритмии. При ее лечении важно предупредить повторное появление приступов и возможных осложнений. Достигается это медикаментозным путем и применением вагусных проб. По показаниям проводят операцию.
Описание
Аритмия — это признак различных заболеваний, который проявляется в виде нарушения ритма сокращения и проводимости в сердце. Эти болезни могут сопровождаться поражением сосудов, сердечной мышцы, клапанов и с нарушением нервной регуляции работы сердца. В сердце есть клетки, обладающие автоматизмом – способностью самостоятельно формировать импульс (возбудимость) и передавать его дальше (проводимость). Скопление таких клеток называются узлами; их всего два: синусовый узел — работает в норме, и атриовентрикулярный (предсердножелудочковый) – запускается в случае отказа работы минусового узла. Есть также специальные волокна, по которым импульс быстро передается к мышечным клеткам, что в результате приводит к сокращению сердца. После того, как импульс прошел по сердцу, клеткам необходимо время для восстановления и подготовки к продукции нового импульса. Эти узлы и волокна вместе образуют проводниковую систему сердца. Аритмия возникает при нарушении работы какой-то части этой системы.
Частота сердечных сокращений – это величина, характеризующая число полных циклов сокращения сердца минуту. Один полный цикл сокращения включает в себя: формирование импульса в синусовом узле; его проведение по волокнам проводниковой системы; период отдыха и подготовки к образованию нового импульса. В норме частота сердечных сокращений составляет от 60 до 80 в минуту. Определить ее можно с помощью определения величины пульса, либо при выслушивании сердца и подсчете количества его ударов.
Все виды аритмии объединены в группы: нарушение автоматизма сердца, нарушение возбудимости, нарушение проводимости сердца, смешанные. Данная классификация позволяет определить, где именно происходит нарушение и как лечить. Нарушение функции автоматизма приводит к учащению, урежению или нерегулярности сердцебиения. При нарушении возбудимости наблюдается образование внеочередных сокращений – экстрасистол. При проблемах с проводимостью сердца возникают различные блокады, либо пароксизмальные тахикардии. К смешанным видам относятся фибрилляция, трепетание и мерцание предсердий.
Причины
Причины аритмии могут быть естественными и патологическими. Естественные связаны с особенностями иннервации и развиваются при нагрузках (синусовая тахикардия), во сне (синусовая брадикардия), после стресса, при голодании, употреблении кофеисодержащих продуктов и проч. Патологические вызваны различными нарушениями при заболеваниях различных органов и систем: заболевания сердца, щитовидной железы, желудка, почек и проч. Кроме того, они могут быть врожденными.
Проявления аритмии различны, и чаще всего связаны с нарушением работы органов и систем, возникающим в результате нарушения их кровоснабжения. Если цикл работы сердца укорачивается, то число сердечных сокращений в минуту увеличивается, развивается тахикардия. При этом клеткам сердца дается меньше времени на самовосстановление, что приводит к их быстрому истощению. При удлинении цикла количество сердечных сокращений в минуту уменьшается (брадикардия): страдают клетки всего организма, особенно головного мозга, так как в этом случае они дольше остаются без крови, а, значит, без кислорода и питательных веществ. Кроме того, при укорочении сердечного цикла за период покоя, кровь не успевает в достаточном количестве поступить в желудочки, а, значит, меньше крови разносится по организму.
Симптомы
Симптомы аритмии со стороны сердца проявляются в виде ощущения сердцебиения, перебоев, замирания сердца. При этом могут возникать боль, жжение, покалывание в области сердца, потребность глубоко и часто дышать. В результате гипоксии головного мозга наблюдается головная боль, головокружение (вплоть до потери сознания), шум в ушах и голове, потемнение в глазах, дурнота. Из-за недостатка поступления крови к клеткам, может нарушаться работа почек. Кроме того, наблюдается нестабильность уровня артериального давления, что также утяжеляет состояние. Иногда симптомы не ощущаются больным. Но это не значит, что ее не нужно лечить, так как она может привести к быстрому истощению сердца, и развитию различных его заболеваний. Некоторые аритмии опасны для жизни, и требуют экстренного лечения – фибрилляция желудочков или желудочковая тахикардия.
Синусовая аритмия включается в себя синусовую тахикардию, брадикардию и дыхательную. Учащение и урежение частоты сердечных сокращений при этом виде связаны с деятельностью вегетативной нервной системы. И, как правило, не требуют лечения. Иногда синусовая брадикардия возникает при заболеваниях сердечной мышцы, например миокардите. Поэтому при выявлении учащенного или уреженного пульса есть смысл пройти обследование у врача. Дыхательная проявляется в виде поочередной смены тахикардии и брадикардии в зависимости от цикла дыхания. При вдохе происходит замедление сердечного ритма, при выдохе – его ускорение. Это состояние также связано с иннервацией и, как правило, не требует лечения. Но может быть признаком физического и умственного истощения организма.
Аритмия у ребенка может быть физиологической или патологической. К физиологической относится синусовая, которая не опасна для жизни и здоровья. Патологические виды, как правило, связаны с врожденными пороками развития. Например, дефекты межпредсердной м межжелудочковой оболочек могут сопровождаться мерцательной или различными блокадами. Они могут быть врожденными, например, WPW- сидром – один из видов пароксизмальной аритмии. Могут стать опасными для жизни ребенка, поэтому требуют проведения тщательного обследования и лечения.
Мерцательная аритмия еще называется фибрилляцией желудочков. Она относится к смешанным видам, так как представляет собой комбинацию нарушения формирования импульса (импульс образуется не в синусовом узле, а в любом месте предсердий), и нарушения проведения импульса. В этом случае импульсы образуются с очень высокой частотой, и у клеток сердца не всегда хватает времени для восстановления. Это приводит к тому, что ритм сердца становится нерегулярным. Данное состояние опасно тем, что при очень высокой частоте сердечных сокращений происходит быстрое истощение сердечной мышцы. Сокращения предсердий неэффективны, что приводит к нарушению оттока крови из предсердий в желудочки сердца. Застой крови в предсердиях способствует тромбооразованию, что может привести к инфарктам, инсультам, тромбоэмболиям и прочим опасным состояниям.
При выявлении аритмии, особенно если она сопровождается потерей сознания, необходимо обратиться за помощью к специалисту. Так как только на основе определении величины пульса сделать вывод об опасности или неопасности невозможно. В некоторых случаях лечение требует проведения операции. Учитывая, что она может быть проявлением заболеваний других органов и систем (болезни щитовидной железы, почек и т.д.), проведения одного только электрокардиографического обследования будет недостаточно.
Диагностика
Диагностика состоит в том, чтобы установить вид аритмии и причину ее возникновения. Определить тип нарушения сердечного ритма можно с помощью проведения электрокардиографического исследования. Существует его разновидность – суточное мониторирование, когда запись кардиограммы проводится в течение суток. Этот метод позволяет определить пароксизмальные формы. Кроме того, пациенты с нарушениями ритма должны быть пройти ряд обследований и анализов, позволяющих определить заболевания, которые стали причиной развития данного состояния. Оценить результаты анализов может только врач.
Лечение
Лечение аритмии включает в себя: нормализацию образа жизни, избавление от вредных привычек, лечение заболевания, которое стало причиной развития, прием таблетированных препаратов с профилактической или лечебной целью. При ряде случаев противопоказано физиотерапевтическое и санаторно-курортное лечение сердца. Медикаментозную терапию в любом случае должен назначать доктор, так как данные препараты имеют ряд противопоказаний и побочных действий и в ряде случаев они опасны для жизни.
Лекарства назначаются с учетом вида нарушения. При тахикардиях назначаются препараты, уменьшающие частоту сердечных сокращений (атенолол, ивабрадин, верапамил). При брадикардиях используются препараты, ускоряющие сердечный ритм (амлодипин). При экстрасистолиях и пароксизмальных тахикардиях назначаются препараты, снижающие возбудимость клеток миокарда (дигоксин, кордарон). Для поддержания сердечной мышцы назначают метаболические препараты – триметазидин, тивортин, АТФ. Кроме того, необходимо лечить основные заболевания, которые стали причиной развития заболевания.
Лечение мерцательной аритмии народными средствами эффективно при комбинации его с лекарственными препаратами. Растительные препараты принимаются в виде водных и спиртовых настоек боярышника, пустырника, валерианы, и отваров. Эффективно применять отвары из сборов трав: боярышник, пустырник, сушеница, ромашка. Отвар готовят из рассчета 2 ст. л на 1 стакан кипятка. Дать настояться, принимать по 75 мл 3 раза в сутки. Также эффективен травяной сбор: семена укропа, полынь, мята, валериана, зверобой, травы берутся в равных количествах. При аритмиях используется сбор из: цветов клевера, мяты, цветов лабазника, корня девясила, тысячелистника, побеги багульника, лист малины, корень левзеи.
Пластырь от давления эффективно использовать в случает повышенного артериального давления, которое сопровождается тахикардией. Входящие в состав пластыря успокаивающие травы, способствуют нормализации работы нервной системы.
Какой бывает тахикардия
Для лучшего понимания механизма появления учащенного пульса медики выделяют 2 формы отклонений от нормы:
- Физиологическая – связана с физической нагрузкой. Например, вы занимаетесь бегом или поднимаетесь пешком на 9-й этаж.
- Патологическая – формируется за счет имеющихся заболеваний, необязательно связанных с сердечно-сосудистой системой. Это могут быть нервные расстройства и потрясения, интоксикация алкоголем, сбои в деятельности эндокринной системы.
Когда пациент впервые обращается к кардиологу, врач изначально устанавливает форму появления тахикардии. Течение недуга у женщины на этот момент может быть как хроническим, так и приступообразным.
Пароксизмальный тип учащенного сердцебиения легко отличить по четким временным границам приступа – пациентка сама определяет, когда он начинается и завершается, чего нельзя сказать о синусовой тахикардии.
У одних женщин тахикардия может быть врожденной и проходить практически незаметно. Другие пациентки ощущают явный дискомфорт, волнуются, отчего пульс учащается еще больше, а приступ проявляется еще ярче.
Чтобы зафиксировать учащенное сердцебиение, не нужно специальное оборудование – достаточно нащупать пульс на запястье руки или на шее сбоку и подсчитать его за минуту.
Лечение тахикардии после еды
Что способствует появлению тахикардии
Причин возникновения учащенного пульса у женщин разных возрастов множество. Врачи отмечают лишь небольшой список самых распространенных факторов, влияющих на биение сердца:
- эмоциональное перенапряжение;
- физические нагрузки;
- увеличение температуры тела, связанное с каким-либо заболеванием;
- вредные привычки;
- перепад давления в сторону уменьшения;
- анемия на фоне снижения показателей содержания гемоглобина в крови;
- наличие гнойной инфекции;
- злокачественные новообразования;
- побочный эффект от приема некоторых лекарств;
- отклонения функций эндокринной системы;
- нарушения, затрагивающие работу сердечной мышцы;
- гормональный сбой, связанный с перестройкой организма в климактерический период – актуально для женщин после 40 лет;
- беременность;
- лишний вес, особенно после 50 лет.
Симптомы тахикардии
Пациент может ощущать следующие признаки учащенного сердцебиения:
- Резкое повышение частоты пульса, которое врачи называют приступом.
- Общее недомогание.
- Головокружение.
- Нехватка воздуха.
- Синие круги перед глазами, связанные с недостатком кислорода, поступающего в головной мозг.
- Одышка.
- Болевой синдром, сосредоточенный в области грудной клетки и сердца.
- Предобморочное состояние.
Как лечить синусовую тахикардию у женщин
Для этого необходимо выявить причины возникновения ухудшения самочувствия пациентки. В большинстве случаев достаточно хорошо выспаться, отдохнуть и избегать в дальнейшем стрессовых ситуаций, которые вынуждают волноваться и вызывают учащенное сердцебиение. Для адекватного лечения кардиолог назначает больным разных возрастов следующие виды исследований:
- Электрокардиограмма.
- УЗИ сердца.
- Допплер сосудов.
Если пульс переваливает в спокойном состоянии за показатели 120 ударов в минуту, женщине показано пить медикаменты, способствующие замедлению пульса, к которым относят эффективные бета-блокаторы. Заниматься самолечением не рекомендуется – выбранные в аптеке наобум таблетки могут стать причиной резкого падения частоты сердечных сокращений, которое приведет к потере сознания и спровоцирует блокаду сердца.
Как определить предсердную тахикардию
Если частота сердечных сокращений находится в интервале от 140 до 250 ударов сердца в минуту, значит, вы столкнулись с предсердным видом тахикардии. Бороться с ней самостоятельно нет смысла, причиной могут быть самые разные отклонения в работе больного органа. Кроме этого, пациент ощущает приступ сильнейшего страха, переходящего в паническую атаку.
Чтобы предсердная тахикардия не вызвала нежелательные осложнения, следует незамедлительно обратиться за врачебной помощью в скорую и прибыть в отделение кардиологии для проведения диагностики и интенсивного лечения болезненного состояния.
Пароксизмальная желудочковая тахикардия
Приступ может начаться, когда угодно, а его симптоматика четко выражена:
- Сильное сердцебиение от 140 до 220 ударов в минуту.
- Резкое ощущение слабости.
- Головокружение, шум, появляющийся в ушах.
- Тяжесть за грудиной, чувство сжимания сердца.
- Признаки, похожие на ВСД – тошнотный рефлекс, повышенная потливость, вздутие кишечника, волнение.
- Если приступ затягивается, падает артериальное давление, пациент может потерять сознание.
Терпеть такую тахикардию нельзя, ведь основными ее причинами являются серьезные поражения сердца по типу инфаркта миокарда, интоксикация как побочный эффект от лекарств. Что касается отличий от предсердной тахикардии, желудочковый тип поможет выявить только ЭКГ-исследование.
Метод лечения – избавиться от первичного недуга, вызвавшего учащенный пульс, а затем принимать антиаритмические средства.
Тахикардия у беременных
Когда женщина вынашивает ребенка, организм сталкивается с удвоенной нагрузкой, которая является для него стрессом. Соответственно, сердце начинает работать в удвоенном режиме. Пик проявлений приступов приходится на третий триместр беременности. Если пациентка имела врожденную тахикардию, во время беременности пульс достигает от 130 до 160 ударов в минуту в спокойном состоянии, иногда он зашкаливает и составляет 220 ударов.
Среди сопутствующих симптомов врачи выделяют самые явные:
- общая слабость;
- головокружения;
- болевой синдром в грудной клетке.
Лечение состоит из приема действенных антиаритмических препаратов, которые назначает доктор, исходя из состояния больной, развития плода и срока беременности. В любом случае паниковать будущей маме не стоит, ведь учащенный пульс обеспечивает достаточное питание будущему малышу, его нормальный рост и развитие.
Список препаратов при тахикардии сердца
Во время приступа тревожности психотерапевты и неврологи советуют делать дыхательную гимнастику – глубокий вдох на 2 счета, а выдох на 4 счета, упражнение следует повторять на протяжении 5-10 минут. Переводите внимание на внешние предметы, отвлекайтесь от внутреннего состояния на наблюдение за тем, что происходит вокруг.
Вызова скорой помощи требуют состояния, когда беременная вместе с учащенным пульсом чувствует сильную тошноту, переживает рвоту. Возможно, это первые признаки имеющегося сердечного заболевания.
Тахикардия у женщин во время менопаузы
Климакс не болезнь, а привычная стадия затухания женского организма, означающая, что завершился период деторождения. Как следствие, снижается уровень женских половых гормонов, называемых эстрогенами. Именно изменение количества эстрогенов влияет в период менопаузы на работу сердечно-сосудистой системы и провоцирует тахикардию.
Вместе с приступом тахикардии женщина может испытывать жар в теле, повышение температуры, тревожность, но само по себе учащенное сердцебиение, вызванное климаксом, безопасно для здоровья. Во избежание волнений на этот счет впору проконсультироваться у гинеколога и кардиолога, а также пройти комплексное обследование.
Как можно помочь себе пережить тревогу:
- Сделать дыхательную гимнастику.
- Пойти на йогу.
- Ежедневно заниматься медитацией.
- Бросить курение и не злоупотреблять алкоголем.
Патофизиологические механизмы
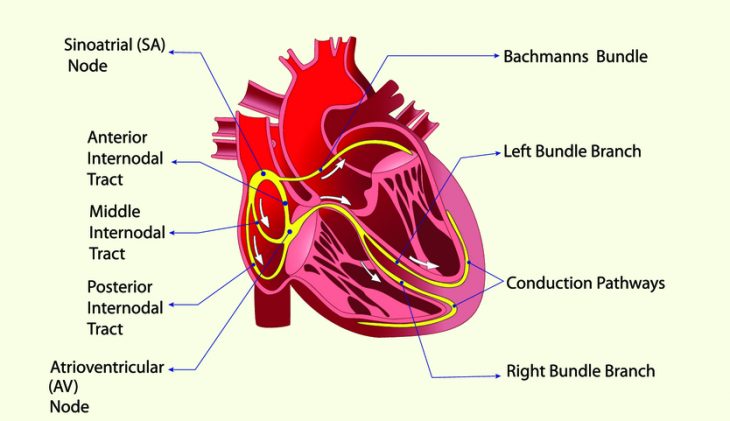
Для возникновения АВУРТ необходимо функционирование двух отдельных каналов, по которым волна возбуждения проводится от предсердий к желудочкам и обратно. Это происходит при диссоциации предсердно-желудочкового узла на 2 пути:
- быстрый (располагается в его передней части);
- медленный (находится в задней части этого соединения; представлен изолированными волокнами, которые подходят к узлу в зоне между трехстворчатым отверстием и устьем коронарного синуса).
Циркуляция электрических импульсов по этим путям может происходить в различных направлениях. Это определяет различные варианты аритмии:
- В типичных случаях болезни возбуждение распространяется антеградно по медленному пути (через пучок Гиса к желудочкам), а ретроградно (назад к предсердиям) – по быстрому. В результате желудочки и предсердия возбуждаются практически в одно время.
- При атипичной форме тахикардии происходит циркуляция волны по медленному пути в ретроградном направлении, в то время как быстрый путь остается рефрактерным. Достигнув предсердий, электрический импульс возвращается обратно к желудочкам уже по быстрому пути, который к этому времени восстанавливает проводимость, а затем возвращается назад снова по медленному каналу. При этом процесс проведения возбуждения от предсердий происходит медленнее, чем обычно.
- В редких случаях циркуляция возбуждения происходит только в пределах медленного пути.
Запускает приступ тахикардии наджелудочковая экстрасистола. При этом импульс идет в антеградном направлении по одной части атриовентрикулярного соединения и блокируется по другой, по которой он же проводится ретроградно. Таким образом замыкается петля re-entry и образуется замкнутый круг в пределах узла, от которого импульсы передаются к миокарду предсердий и желудочков (механизм re-entry).