Папилломы на коже – новообразования доброкачественной природы, причиной которых является вирус папилломы человека (ВПЧ). В результате действия вируса на коже образуются объемные образования различных размеров, достаточно часто располагающиеся на ножке. Достаточно часто папилломы бывают множественными. В таких случаях принято говорить о папилломатозе. Папилломы могут возникать в любом возрасте, однако чаще встречаются у людей старшего возраста. Развитие папилломатоза в старшем возрасте нередко связано с физиологическим ксерозом, который значительно повышает травматизацию кожных покровов. Заражение ВПЧ, приводящее к развитию папиллом, возможно контактно-бытовым путем в случае какого-либо микроповреждения кожи. Вторым путем передачи ВПЧ является половой. В этом случае наблюдается развитие остроконечных кондилом. Последствия заражения папилломавирусом появляются далеко не всегда, но зачастую через какое-то время дают о себе знать.
Клинические проявления папиллом
Папиллома кожи, как правило, не имеет особых симптомов и не сопровождается субъективными ощущениями. Беспокойства могут возникать лишь в случаях их травматизации, причем может также наблюдаться кровотечение. Характерным признаком папилломы является мягкий неровный нарост на коже, величиной до одного или двух сантиметров. Поверхность их в начале гладкая и блестящая, а затем становится шероховатой. Папилломы могут появиться практически на любой части тела, но особенно часто образуются на лице, шее, руках и в области декольте, что доставляет эстетические неудобства, создает риск развития бактериальной инфекции.
Виды папиллом
Существует большое количество различных видов папиллом.
Вульгарные (простые) папилломы – это небольшие плотные на ощупь образования диаметром около 1- 3 миллиметров с шероховатой поверхностью. Могут появиться в любом месте на теле человека, но чаще всего располагаются на кистях рук (особенно на пальцах).
Подошвенные папилломы – это небольшие шероховатые новообразования с характерным выступающим ободком на подошвах ног. Чаще всего они единичные, но иногда вокруг первоначальной папилломы может образоваться несколько «дочерних». Подошвенные папилломы часто болезненны и доставляют чувство дискомфорта при ходьбе. Не следует путать папилломы с обычными мозолями.
Плоские папилломы имеют вид гладких плоских, слегка возвышающихся над кожей высыпаний, округлой или многоугольной формы, совпадающих по цвету с цветом кожи. Данные папилломы могут появиться практически на любом участке кожи (чаще всего на руках и лице). У детей достаточно часто они локализуются на лице.
Нитевидные папилломы – один из наиболее распространенных видов папиллом, особенно часто встречающийся у людей старшего возраста (от 40-50 лет). Чаще всего такие папилломы появляются в области подмышек, паха, шеи, глаз. Сначала это небольшие желтоватые высыпания, затем они превращаются в удлиненные эластичные нитевидные образования, достигающие в длину до 5-6 миллиметров.
Остроконечные кондиломы возникают при передаче вируса половым путем и представляют собой сосочковидные наросты на слизистой оболочке половых органов, шейки матки и т.д.
Лечение папиллом
Несмотря на то, что папилломы – доброкачественной природы, обязательно стоит проконсультироваться у дерматолога. Особенно, если папиллома находиться на участках кожи, подвергающихся риску повреждения или частой травматизации, что может повлечь за собой ряд тяжелых последствий и нанести вред здоровью. Существуют несколько методов лечения папиллом. Но ни одна из методик не является идеальной или универсальной. Метод лечения папилломы определяется специалистом после осмотра и обследования. Лечение папиллом, независимо от формы и их расположения, должно всегда быть комбинированным. Терапия состоит из сочетания двух методик. Первая направлена на удаление уже имеющихся папиллом, вторая на предотвращение появления новых. Обычно они назначаются одновременно. Если лечение ограничивается только удалением, нередки случая рецидивов заболевания. Для удаления папиллом предлагается достаточно много методов – от применения химических средств (кислот) для их выжигания, до использования жидкого азота, прижигания током и других механических способов, разрушающих вирусные новообразования, в том числе лазерных технологий. Все методики достаточно болезненны и в большинстве случаев требуют местного обезболивания. После удаления подошвенных папиллом рекомендуется воздерживаться от активной ходьбы.
Однако удаление папилломы, это только половина лечения. Необходимо принять меры по предотвращению их повторного появления, что можно добиться использованием препаратов, способных уничтожать скрытые вирусы, особенно в момент их активации. С этой целью в лечебной схеме может быть предусмотрен препарат ВИФЕРОН®, противовирусное средство, способное справляться с активными формами инфекции. Более того, за счет способности активизировать иммунную систему, препарат может обеспечить защиту организма от скрытых инфекций.
Применение препарата ВИФЕРОН® Суппозитории в терапии папиллом обусловлено рядом моментов, связанных как с самой вирусной инфекцией, так и с провоцирующими факторами, способствующими их развитию. Вирус обычно попадает в организм человека при ослаблении защитных факторов. При этом обычно наблюдается снижение как системного, так и местного иммунитета. Вирус попадает на кожу в большом количестве, но проявлять себя сначала могут лишь отдельные активные формы. Однако это не означает, что остальные вирусы, попавшие в клетки кожи, будут в дальнейшем находиться в «спящем» состоянии. Появление папиллом является сигналом опасности – произошло заражение вирусом, но где скрываются остальные неактивные формы инфекции, установить нельзя. Они могут проявить себя со временем, например, в случае отсутствия лечения, либо в результате иммунного стресса при механическом удалении папиллом, а также при остром процессе какого-либо другого заболевании. Поэтому всегда необходимо помнить, что видимые высыпания и реальное количество потенциально опасных очагов значительно различаются. Препарат ВИФЕРОН® назначается одновременно с деструкцией папиллом, но при необходимости может использоваться до и после удаления новообразований.
Дерматовенеролог, аллерголог-иммунолог, д.м.н., профессор А.А. Халдин.
Loading …
Пройти другие опросы
Читайте также:

Иммуномодуляторы при ВПЧ, онкологии и ВИЧ

Средства против герпеса

Герпес в интимной зоне
Оценка состояния шейки матки. Возможности жидкостной цитологии
 Что делать, если анализ на ВПЧ положительный? Как выявляется рак шейки матки на ранней стадии? Кто в группе риска? Что можно сделать для профилактики рака шейки матки? — На эти и другие вопросы отвечает акушер-гинеколог Европейской клиники, куратор направления лечения миомы матки, к.м.н. Дмитрий Михайлович Лубнин
Что делать, если анализ на ВПЧ положительный? Как выявляется рак шейки матки на ранней стадии? Кто в группе риска? Что можно сделать для профилактики рака шейки матки? — На эти и другие вопросы отвечает акушер-гинеколог Европейской клиники, куратор направления лечения миомы матки, к.м.н. Дмитрий Михайлович Лубнин
ВПЧ высокого онкогенного риска
Довольно часто приходится сталкиваться с ситуацией, когда у пациентки выявляется вирус папилломы человека (ВПЧ) высокого онкогенного риска. Как правило, докторами тут же сообщается, что имеется риск развития рака шейки матки. Нередко сразу же назначается довольно агрессивное лечение, проводится биопсия, однако, в целом четко не объясняется, что на самом деле происходит, и каков дальнейший прогноз. И самое неприятное – в большинстве случаев, к сожалению, наши коллеги не следуют четкому алгоритму лечения таких пациенток, который уже достаточно давно существует в мире и является общепринятым в развитых странах.
Итак, если у вас выявлено методом ПЦР наличие вируса папилломы человека (ВПЧ) высокого онкогенного риска – это совершенно не означает, что нужно впадать в панику. В этой находке нет ничего серьезного, это всего лишь повод пройти соответствующее обследование.
О факторах риска развития рака шейки матки
 Наличие ВПЧ высокого онкогенного риска не означает, что рак шейки матки обязательно разовьется — вероятность есть, но она очень мала и если вы будете регулярно посещать гинеколога, то даже в случае возникновения, это неприятное заболевание можно будет обнаружить на самых ранних (предраковых) стадиях и полностью его вылечить.
Наличие ВПЧ высокого онкогенного риска не означает, что рак шейки матки обязательно разовьется — вероятность есть, но она очень мала и если вы будете регулярно посещать гинеколога, то даже в случае возникновения, это неприятное заболевание можно будет обнаружить на самых ранних (предраковых) стадиях и полностью его вылечить.- Вирус папилломы человека проникает в клетки шейки матки и может длительное время не вызывать в них никаких изменений. Этот вирус может быть подавлен иммунной системой, и в последствии не определяться при выполнении анализа. Чаще всего это происходит к 30-35 годам. Соответственно, присутствие вируса в организме после этого возраста заставляет внимательнее относиться к оценке состояния шейки матки.
- Большое значение имеет количество вируса в организме. Обычный анализ методом ПЦР указывает лишь на присутствие вируса папилломы человека в организме, но не отражает его количество. Есть специальный анализ, который выявляет количество вируса ВПЧ.
- В мире не существует ни одного эффективного средства для лечения вируса папилломы человека, как и не используются иммуномодуляторы и прочие препараты. От вируса папилломы человека «вылечить» невозможно. Иммунная система может подавить его репликацию, но никакие препараты (что бы ни утверждалось производителями) не могут помочь иммунной системе подавить этот вирус. Все назначаемые в нашей стране схемы лечения (например, включающие в себя аллокин-альфа, полиоксидоний, панавир, циклоферон, изопринозин и пр.), не имеют никакой доказанной эффективности. Аналогов этих препаратов в развитых странах не существует.
Что надо делать с целью профилактики развития рака шейки матки?
- Наблюдаться у гинеколога. Один раз в год обязательно проходить осмотр у гинеколога с обязательным осмотром шейки матки — кольпоскопией.
- Простого осмотра шейки матки недостаточно — необходимо сделать определенные анализы. То есть ответить на два вопроса: есть ли у вас вирус папилломы человека, и есть ли в клетках шейки матки изменения, которые могут потенциально привести к развитию рака шейки матки. Чаще всего в обычных клиниках и лабораториях берут простой цитологический мазок и мазок методом ПЦР на определение вируса (то есть анализ, который просто ответит на вопрос — есть этот вирус или нет). У этих анализов есть несколько существенных недостатков, которые могут существенно влиять на их точность.
- После 65 лет также необходимо регулярно проходить скрининг на рак шейки матки. К нему, в большинстве случаев, приводит заражение вирусом папилломы человека. Причем, возбудитель мог попасть в организм даже во время сексуальных контактов 10-летней давности, «дремать» в течение длительного времени, а затем привести к развитию злокачественной опухоли. В том случае, если женщина в пожилом возрасте продолжает ежегодно проходить проверку на предрасположенность к раку шейки матки, возможность «вовремя» поймать болезнь и вылечиться от нее повышается в несколько десятков раз.
Последние исследования ученых из Кильского университета (Великобритания) показывают, что верхний возрастной предел для регулярного скрининга рака шейки матки должен быть увеличен.
Запись на консультацию онколога-гинеколога
Недостатки обычной цитологии и мазка методом ПЦР:
Мазок с шейки матки берется плоской щеточкой и материал «размазывается» по стеклу:
- врач может не забрать клетки со всей поверхности шейки матки;
- при нанесении на стекло получается мазок с неравномерно нанесенным материалом (где-то толще, где-то тоньше), что не позволяет врачу-цитологу полноценно его осмотреть и корректно оценить все полученные клетки;
- стекло с нанесенным мазком может «засоряться», что так же влияет на качество оценки полученных клеток.
Мазок методом ПЦР в результате покажет есть вирус папилломы человека или нет. По нему нельзя судить о количестве этого вируса, а это имеет значение.
Поэтому в настоящее время наиболее точным методом диагностики является метод жидкостной цитологии. Суть метода заключается в том, что материал забирается с шейки матки с помощью специальной щеточки, которая за счет свой конструкции позволяет захватить клетки со всей поверхности шейки матки и из цервикального канала. Далее щеточка погружается в специальный контейнер с раствором. Это контейнер отправляется в лабораторию. Все клетки с этой щеточки оказываются в специальном растворе, который загружается в сложный аппарат. В нем происходит обработка материала, и после этого клетки тонким и равномерным слоем наносятся на стекло, которое после окраски оценивает врач-цитолог. Помимо этого, аналитический аппарат также «прогоняет» через свой анализатор полученные препараты, что позволяет выявить сомнительные или подозрительные участки и обратить на них внимание врача-цитолога.
Такой подход позволяет рассмотреть все полученные при заборе материала клетки и полноценно их оценить. Это существенно увеличивает вероятность точной диагностики состояния клеток шейки матки и позволяет не пропустить их злокачественную трансформацию.
У жидкостной цитологии, как метода ранней диагностики раковых изменений шейки матки, есть еще два важнейших преимущества:
- Напомним, что клетки после забора находятся в специальном растворе, где они могут храниться до полугода. Используя этот раствор можно также провести анализ на наличие вируса папилломы человека количественным методом (Digene-тест). То есть выявить не только наличие этого вируса, но и узнать его количество, а это имеет значение при интерпретации результатов цитологического анализа и влияет на дальнейшую тактику.
- Из полученного раствора с клетками можно сделать еще один важнейший анализ — определение особого белка Р16ink4a. Определение этого белка позволяет прояснить ситуацию при выявлении измененных клеток шейки матки, имеющих косвенные признаки трансформации. Выявление этого белка указывает на то, что клетка имеет серьезные повреждения, и есть высокая вероятность ее злокачественного превращения. Отсутствие этого белка говорит о том, что дефект в клетках не опасен и вероятность злокачественной трансформации минимальна.
Таким образом, из одного забора материала можно сделать три анализа и для этого не надо несколько раз приезжать в клинику. То есть, если у вас берут анализ только для проведения жидкостной цитологии и выявляют «плохие» клетки, то дополнительные исследования (определение количества вируса папилломы человека и анализ на специфический белок) можно выполнить из уже полученного материала, просто дополнительно заказав эти тесты в лаборатории.
Подобный тройной тест позволяет с максимально возможной в настоящий момент точностью провести анализ клеток шейки матки и решить, что делать дальше.
Такой тест важно проводить не только женщинам, у которых уже были выявлены изменения на шейке матки или диагностировано наличие вируса папилломы человека онкогенных типов. Этот тест необходимо выполнять профилактически 1 раз в год, в таком случае вы сможете быть уверены, что не пропустите возможные изменения шейки.
В Европейской клинике выполнятся такой анализ клеток шейки матки. При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны.
на консультацию
круглосуточно
+7(495) 125-13-31
ВИЧ – только одна из многих инфекций, передаваемых половым путем (ИППП).
При этом многие из ИППП значительно увеличивают риск передачи ВИЧ, а некоторые особенно опасны для ВИЧ-положительных. В этой статье дается краткая информация о некоторых ИППП.
Сифилис
Сифилис в наше время является инфекцией, которая вылечивается полностью, если конечно, был поставлен правильный диагноз. Она начинается с образования одной безболезненной язвы (шанкра), которая образуется в месте проникновения инфекции. Однако шанкр может быть на незаметном месте, например, внутри влагалища, и бывает, что он проходит незамеченным. При контакте с шанкром сифилис легко передается другому партнеру.
Инфекцию можно определить по специальному анализу крови через 3-4 недели, ее также можно определить в жидкости язв и спинномозговой жидкости. Сифилис успешно лечится антибиотиками, однако не леченный сифилис может привести к поражению нервной системы и других систем, и органов организма. При этом ущерб от сифилиса обычно уже нельзя исправить.
Даже без лечения шанкр исчезает сам примерно через три недели. После этого у пациента развивается вторичный сифилис, который часто, хотя и не всегда, сопровождается специфической сыпью. Без лечения сыпь остается до 4-6 недель и проходит сама.
Для людей с ВИЧ сифилис особенно опасен, так как инфекции влияют друг на друга.
Сифилис приводит к росту вирусной нагрузки ВИЧ и снижению иммунного статуса. Также для людей с ВИЧ гораздо выше риск нейросифилиса – поражения нервной системы, поэтому сифилис иногда относят к ВИЧ-ассоциированным оппортунистическим инфекциям. Кроме того, сифилис хуже поддается лечению у ВИЧ-положительных людей.
Присутствие сифилиса у любого из партнеров увеличивает риск передачи ВИЧ от двух до пяти раз. Также, если у человека уже есть сифилис, возможен риск повторной передачи инфекции, что может ухудшить течение заболевания. Если человек является сексуально активным, ему рекомендуют сдавать анализ на сифилис каждые 6 месяцев, особенно это важно для людей с ВИЧ. Также анализ на сифилис рекомендуется всем людям, у которых был незащищенный секс. Сифилис может быть опасен сам по себе, однако лечение и диагностика этой инфекции также способствуют профилактике ВИЧ среди населения.
Диагностика и лечение сифилиса особенно сложны для людей с ВИЧ.
Однако без лечения возбудитель сифилиса – спирохета – будет оставаться в организме, что может привести к уродствам, поражению мозга и смерти. Фазы сифилиса могут проявляться неявно или пересекаться, они не всегда следуют одной схеме, поэтому диагностика только по симптомам невозможна. Обычно первые симптомы включают образование безболезненного шанкра через 3 недели или более, который держится до 6 недель, а потом исчезает. Часто первая фаза сифилиса сопровождается увеличением лимфоузлов. Вторичная фаза сифилиса может сопровождать сыпью, которая часто появляется на ладонях и подошве ног. Другие симптомы могут включать лихорадку, усталость, боль в горле, выпадение волос, потерю веса, увеличение лимфоузлов, головные и мышечные боли.
Сифилис передается при вагинальном, анальном и оральном сексе, а также от матери к ребенку, в очень редких случаях возможна передача при поцелуях (при наличии язв во рту). Наиболее часто сифилис передается при контакте с шанкром и выделяемой им жидкостью. На любой стадии сифилиса он может передаться от матери к ребенку, что может привести к гибели плода и врожденным дефектам у ребенка. Поэтому женщинам рекомендуется тестирование на сифилис в начале, а также в течение беременности, и специальное лечение для предотвращения влияния инфекции на плод.
Хламидиоз
Хламидиоз – одна из наиболее распространенных ИППП, и одна из наиболее скрытых, так как обычно она проходит бессимптомно. Хламидия – это микроскопический паразит, который может со временем привести к бесплодию как у мужчин, так и у женщин. У женщин хламидии инфицируют шейку матки и могут распространяться в матку, фаллопиевы трубы и яичники. Это может привести к воспалению малого таза, бесплодию и внематочной беременности. Воспаление малого таза развивается у 40% женщин с хламидиозом. Для ВИЧ-положительных женщин воспалительные заболевания особенно опасны и хуже поддаются лечению, поэтому хламидиоз особенно проблематичен для женщин с ВИЧ.
В редких случаях хламидиоз приводит к синдрому Рейтера, особенно у молодых мужчин, который приводит к инфекциям глаза, уретриту и артриту. Симптомы хламидиоза включают:
- Выделения из пениса или влагалища.
- Боли при мочеиспускании.
- Чрезмерные менструальные кровотечения.
- Боли во время вагинального полового акта у женщин.
- Кровотечения между менструациями или после полового акта.
- Боли в животе, тошноту или лихорадку.
- Воспаление шейки матки или кишечника.
- Опухание и боли яичек.
Однако у 75% женщин с хламидиозом нет никаких симптомов. Часто женщины узнают об инфекции, когда ее находят у партнера, или, когда они обращаются к врачу по поводу бесплодия.
Симптомы могут продолжаться от 7 до 20 дней. У мужчин хламидиоз обычно вызывает симптомы инфекции мочеиспускательного канала. Только у одного из четырех мужчин не бывает никаких симптомов.
Хламидиоз передается при вагинальном и анальном сексе, а также от матери к ребенку. В очень редких случаях, он может передаться с руки на глаза, если на руке была сперма или вагинальные выделения. Как и многие ИППП хламидиоз увеличивает риск передачи ВИЧ при незащищенном сексе.
Презервативы очень эффективны для профилактики хламидиоза. Иногда хламидиоз путают с гонореей и другими заболеваниями. Для правильного диагноза нужен анализ мазка слизистой или мочи. Хламидиоз можно вылечить полностью курсом антибиотиков.
Цитомегаловирус (ЦМВ)
Цитомегаловирус (ЦМВ) – это вирус, передаваемый через жидкости организма. Как и ВИЧ, это неизлечимая инфекция. ЦМВ очень часто передается половым путем. ЦМВ обычно никак не проявляется в организме и опасен только во время беременности, так как может передаваться плоду, а также при иммунодефиците. На стадии СПИДа эта инфекция может привести к очень серьезным заболеваниям.
ЦМВ-инфекция в подавляющем большинстве случаев проходит полностью бессимптомно. Однако повторная передача вируса, как это часто бывает, может вызвать активацию вируса и болезненные симптомы.
Проявления ЦМВ-инфекции, в том числе при очень низком иммунном статусе могут включать:
- Увеличение лимфоузлов, хроническую усталость, слабость, повышение температуры (ЦМВ – одна из причин мононуклеоза).
- Проблемы с пищеварительной системой: тошноту, рвоту, хроническую диарею.
- Ухудшение зрения.
ЦМВ содержится в слюне, сперме, крови, цервикальных и вагинальных выделениях, моче и грудном молоке. Он может передаваться при поцелуях и тесных бытовых контактах, от матери к ребенку и переливании крови. Однако наиболее часто он передается при вагинальном, анальном и оральном сексе.
ЦМВ диагностируется специальным анализом крови. Этот анализ рекомендуется всем людям с ВИЧ, а также женщинам, которые беременны или планируют беременность. Презервативы защищают от ЦМВ при вагинальном, анальном и оральном сексе, однако возможны риски и в других ситуациях.
Гонорея
Гонорея также является очень распространенной ИППП. Ее вызывает бактерия, которая может привести к бесплодию, артриту и проблемам с сердцем. У женщин гонорея может стать причиной воспаления малого таза. Во время беременности гонорея может привести к выкидышу и гибели плода.
Гонорея может проходить бессимптомно. Симптомы у женщин включают:
- Частое, иногда болезненное мочеиспускание.
- Менструальные нарушения, боли внизу живота.
- Боль во время секса.
- Желтые или желто-зеленые вагинальные выделения.
- Опухание или затвердение вульвы.
- Артрит.
Симптомы у мужчин включают выделения из пениса и боли во время мочеиспускания. Симптомы могут появиться через 1-14 дней после передачи инфекции. У 80% женщин и 10% мужчин гонорея проходит полностью бессимптомно.
Гонорея передается при вагинальном, анальном и оральном сексе. Ее можно определить с помощью анализа мазка из влагалища, уретры, прямой кишки или горла. Часто при гонорее также присутствует хламидиоз и нужно лечить сразу обе инфекции.
Презервативы очень эффективны для профилактики гонореи. Как и многие другие ИППП, гонорея в несколько раз увеличивает риск передачи ВИЧ при незащищенном сексе. Гонорея легко вылечивается антибиотиками.
Гепатит «В»
Гепатит «В» легко передается половым путем, но его можно предотвратить с помощью вакцинацией. Без лечения в течение первого часа после родов у 90% детей, рожденных от матерей с гепатитом «В», также оказывается этот вирус. Людям с ВИЧ гораздо легче передается гепатит «В», и также он приводит к более тяжелым последствиям при ВИЧ-инфекции. Всем сексуально активным людям, включая ВИЧ-положительных, рекомендуется вакцинация против гепатита «В».
Гепатит может проходить полностью незаметно. Однако у некоторых людей в первые четыре недели после передачи инфекции могут появиться: сильная усталость, головная боль, лихорадка, потеря аппетита, тошнота и рвота, боли в животе, потемнение мочи, светлый кал, пожелтение кожи и/или белков глаз («желтуха»).
Гепатит «В» передается при вагинальном, анальном и оральном сексе, также он часто передается при использовании нестерильных шприцев.
Гепатит «В» диагностируется с помощью анализа крови. У большинства людей вирус сам исчезает из организма в течение первых 4-8 недель. Однако у 20-30% инфекция становится хронической, то есть остается пожизненно.
Презервативы достаточно надежно защищают о гепатит «В» во время секса, однако для большей защиты рекомендуется вакцинация.
Герпес
Два вируса вызывают герпесные высыпания – герпес-1, который обычно вызывает «простуду на губах», и герпес-2, который обычно связан только с генитальным герпесом. Оба вируса передаются половым путем. Во время беременности герпес связан с риском выкидыша, а активизация инфекции во время беременности может быть опасна для плода.
Чаще всего герпес передается, когда у партнера есть герпесные язвочки. Как и многие другие вирусы, герпес остается пожизненно в организме и является неизлечимой инфекцией.
Герпес вызывает сыпь со специфическими пузырьками, обычно очень болезненную, которые могут появиться на половых органах, внутри влагалища, на шейке матки, в анусе, на ягодицах, на рту или в других местах. Проявления герпеса могут сопровождаться болью и зудом на пораженном участке, жжением во время мочеиспускания, увеличением лимфоузлов в паху, повышением температуры, головной болью и общим недомоганием.
Герпес может проходить бессимптомно очень долго, первые проявления герпеса могут появиться через несколько лет после передачи. Необходимо следовать строгой гигиене при появлении герпесных высыпаний, тщательно мыть руки после прикосновения к язвочке, особенно избегать прикосновений к глазам. Проявления герпеса учащаются при снижении работы иммунной системы. Поэтому у людей с ВИЧ при низком иммунном статусе герпес проявляется наиболее сильно, болезненно, хуже поддается лечению и может принимать серьезные формы.
Герпес передается при сексуальных контактах, в том числе при прикосновениях. При незащищенном оральном сексе герпес может передаться с ротовой полости на гениталии. Герпес обычно передается при контакте слизистой с язвочками, но риск также есть непосредственно перед их появлением. Иногда герпес передается даже при отсутствии внешних проявлений. Наличие полового герпеса повышает риск передачи ВИЧ при незащищенном сексе в 4-6 раз.
Герпесные высыпания можно перепутать с другими инфекциями и заболеваниями, поэтому необходимо, чтобы их осмотрел врач. Хотя нет способа вылечить герпеса есть лечение для его симптомов. Препараты ацикловир и валацикловир назначаются для борьбы с симптомами и предотвращения новых проявлений.
Презервативы значительно уменьшают риск передачи герпеса, но не исключают его полностью. Партнерам рекомендуется воздерживаться от сексуальной активности при появлении язвочек до их полного исчезновения. Также небольшие дозы противогерпесных препаратов, назначенные врачом, могут уменьшить риск передачи герпеса.
ВПЧ и генитальные бородавки
Вирус папилломы человека (ВПЧ) очень легко передается половым путем. Существует более 60 видов ВПЧ. Некоторые из них приводят к образованию генитальных бородавок – кондилом, другие проходят полностью бессимптомно. Некоторые ВПЧ, которые не вызывают симптомов, связаны с повышенным риском рака шейки матки и рака ануса. У людей с ВИЧ последствия ВПЧ могут быть более сильно выражены, в связи с ослаблением иммунной системы. В частности, у них чаще встречаются генитальные бородавки, а для ВИЧ-положительных женщин риск рака шейки матки гораздо выше.
Генитальные бородавки могут образоваться на гениталиях, в анусе, редко в горле. Обычно они безболезненны, иногда зудят, часто они похожи на цветную капусту в миниатюре. Без лечения генитальные бородавки могут доставлять дискомфорт. Они быстрее развиваются во время беременности, передаче других инфекций, при снижении иммунного статуса.
ВПЧ легко передаются при вагинальном и анальном сексе. В редких случаях ВПЧ передается от матери к ребенку во время родов. ВПЧ диагностируется при исследовании образца ткани. Для профилактики онкологических заболеваний, связанных с ВПЧ, делается цитологический анализ мазков слизистой шейки матки (мазки Папаниколау), а также колоскопия.
ВПЧ – это неизлечимая инфекция. Однако ранняя диагностика и лечение позволяют предотвратить рак шейки матки. Генитальные бородавки могут появляться снова, но их можно удалять хирургическим путем – обычной хирургией, лазерной хирургии или криохирургией. Также существуют специальные наружные средства для уменьшения генитальных бородавок. Презервативы уменьшают риск передачи ВПЧ, однако не исключают риск его передачи. Не так давно появилась вакцина для профилактики штаммов ВПЧ, связанных с раком и генитальными бородавками.
Уреаплазмоз
Уреаплазмоз – заболевание, вызываемое уреаплазмой (Ureaplasma urealyticum). Уреаплазма, относится к внутриклеточным микробам, как и микоплазма.
Уреаплазмы – мелкие микроорганизмы диаметром около 0,3 микрон. У мужчин заболевание поражает мочеиспускательный канал и предстательную железу. При обследовании больных с хроническими воспалительными заболеваниями (кольпиты, цервициты, эндометриты, аднекситы) нередко выделяют уреаплазмы. Обнаруживаются они иногда и у практически здоровых людей. Поэтому считают, что уреаплазмы могут проявить патогенную активность или обусловить носительство их без проявления патологических процессов. Патологические свойства уреаплазм проявляются при определённых состояниях организма, когда снижается сопротивляемость – после операций, во время воспалений, общих заболеваний или их обострений.
Очень часто уреаплазмоз встречается вместе с микоплазмозом. Оба эти возбудителя (уреаплазма и микоплазма), занимая промежуточное положение между вирусами и бактериями, относятся к внутриклеточным микробам и передаются половым путем.
Нередко уреаплазменная инфекция встречается у людей, страдающих трихомониазом и/или гонореей.
Наиболее часто уреаплазмой инфицированы молодые люди, часто меняющие половых партнеров.
Заражение и симптомы
Заражение уреаплазмозом (микоплазмозом) происходит половым путем. Инкубационный период может длиться от 2-4 недели. Начало заболевания может проходить совершенно незаметно, а могут появиться симптомы уретрита. У мужчин уреаплазменный уретрит часто сопровождается баланопоститом. Пациент может жаловаться на выделения из мочеиспускательного канала по утрам, жжение при мочеиспускании, у него повышена температура тела и ухудшено общее состояние.
Иногда неприятные симптомы проходят самостоятельно, без всякого лечения. У одних людей впоследствии могут отмечаться рецидивы появления таких симптомов, у других же этого не происходит, но причины этого пока не выяснены. Поэтому уреаплазмоз продолжает оставаться для врачей одним из наиболее непонятных и таинственных заболеваний.
Последствия
Несмотря на то, что часто уреаплазмоз протекает бессимптомно, если его не лечить, то он может стать причиной следующих заболеваний:
- Воспалительные заболевания органов малого таза
- Камни мочевого пузыря и почек.
- Бесплодие.
- Простатит
Диагностика
Основными методами диагностики являются культуральные методы исследования. Обычно используется несколько методик для получения более точных результатов:
- Культурольный (бактериологический) метод
- Определение антигенов микоплазм методом РИФ или ИФА
- Серологический метод
- Метод генетических зондов
- Метод активированных частиц
- Метод полимеразной цепной реакции (ПЦР)
Лечение
Лечение уреаплазмоза назначает только врач, с учетом особенностей биологии возбудителя и антибиотика устойчивости штаммов.
Лечение включает в себя не только применение антибактериальных препаратов, физиотерапию, инстилляции, но и коррекцию образа жизни: соблюдение диеты, отказ от алкоголя, отказ от половой жизни на время лечения.
Для назначение адекватного лечения уреаплазмоза необходимо знать о клинических проявлениях воспалительных процессов, результатах комплексного микробиологического обследования. Это позволит подобрать необходимый препарат, который способен подавить инфекцию.
Профилактика
Основными методами профилактики упеаплазмоза являются использование презервативов и профилактическое лабораторное обследование.
Гонорея (триппер)
Гонорея относится к классическим инфекциям, передаваемым половым путем. Возбудитель заболевания – гонококк (Neisseria gonorrhoeae).
При этом заболевании возможно поражение мочеиспускательного канала (уретры), прямой кишки, глотки и глаз.
Заражение гонореей
У мужчин, практикующих секс с мужчинами, в большинстве случаев заражение гонореей происходит при незащищенном анальном и оральном сексе.
Заражение бытовым путем случается крайне редко. Это обусловлено двумя причинами:
- Гонококк быстро погибает вне организма человека.
- Для заражения необходимо, чтобы в организм попало достаточное количество гонококков.
Бытовой способ заражения не может обеспечить попадания нужного количества гонококков. Поэтому причиной заражения не могут быть сидения унитазов, плавательные бассейны, бани, общая посуда и полотенца.
Вероятность заражения при незащищенном анальном контакте с больной гонореей составляет около 50%.
При оральном сексе вероятность заражения ниже. Однако, учитывая распространенность бессимптомного гонококкового фарингита среди секс-работников, незащищенный оральный секс со случайным партнером легко может стать причиной инфицирования.
Инкубационный период гонореи у мужчин обычно составляет от 2 до 5 суток.
Симптомы гонореи у мужчин:
- Боль при мочеиспускании и/или желтовато-белые выделения из мочеиспускательного канала.
- Гонококковый фарингит (поражение глотки) часто протекает бессимптомно. Иногда он проявляется болью в горле.
- Гонококковый проктит (поражение прямой кишки) обычно протекает бессимптомно. Возможна боль в прямой кишке, зуд и выделения из прямой кишки.
- Гонококковый фарингит и гонококковый проктит встречаются преимущественно у мужчин практикующих секс с мужчинами и женщин.
Осложнения гонореи
У мужчин наиболее частым осложнением является воспаление придатка яичка – эпидидимит.При попадании гонококков в глаза возникает гонококковый конъюнктивит.
При распространении гонококков на другие органы возникает диссеминированная гонококковая инфекция. При этом поражаются суставы, кожа, головной мозг, сердце и печень.
Диагностика гонореи
Для диагностики гонореи наличия одних лишь симптомов недостаточно. Необходимо подтверждение диагноза лабораторными методами.
Диагностика острой гонореи у мужчин обычно основана на результатах общего мазка. При хронической гонорее у мужчин необходимы более точные методы исследования – ПЦР или посев.
Лечение гонореи
Гонорея очень распространенная инфекция. Одна из причин этого явления – самолечение. До сих пор многие стесняются обращаться за профессиональной помощью в специализированные учреждения и предпочитают лечить гонорею и многие другие ИППП пеницициллиновыми антибиотиками в домашних условиях. Такое «лечение» часто не имеет результата и приводит к серьезным осложнениям и последствиям для здоровья. Поэтому для лечения любых ИППП обращайтесь к специалисту, который сможет подобрать для вас наиболее эффективную схему лечения.
Учитывая, что в 30% случаев гонорея сочетается с хламидиозом, лечение должно включать: препарат, активный в отношении гонококков и препарат, активный в отношении хламидий.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска осложнений.
Если Вы вылечитесь, а Ваш половой партнер – нет, Вы легко можете заразиться повторно.
Профилактика гонореи
Отказ от сексуальных отношений или использование презерватива при каждом половом контакте.
Сифилис
Сифилис относят к классическим инфекциям, передаваемым половым путем. Возбудитель – бледная трепонема (Treponema pallidum). Сифилис характеризуется медленным прогрессирующим течением. На поздних стадиях он может приводить к тяжелым поражениям нервной системы, внутренних органов и смерти.
Заражение сифилисом
У мужчин, практикующих секс с мужчинами, в большинстве случаев заражение сифилисом происходит при незащищенном анальном и оральном сексе.
Наиболее заразны больные первичным сифилисом (с язвами на половых органах, во рту или в прямой кишке).
Бытовое заражение сифилисом встречается крайне редко. Большинство случаев, которые связывают с бытовым заражением, на самом деле являются недоказанными случаями полового заражения. Это обусловлено тем, что бледная трепонема (Treponema pallidum) быстро погибает вне организма человека. Вероятность заражения при однократном половом контакте с больным сифилисом составляет около 30%.
Инкубационный период сифилиса
Инкубационный период сифилиса обычно составляет 3-4 нед (от 2 до 6 нед).
Симптомы сифилиса
Симптомы сифилиса очень разнообразны. Они меняются в зависимости от стадии заболевания.
Выделяют три стадии сифилиса:
- Первичный сифилис. Возникает после окончания инкубационного периода. В месте проникновения возбудителя в организм (половые органы, слизистая рта или прямой кишки) возникает безболезненная язва с плотным основанием (твердый шанкр). Через 1-2 нед после возникновения язвы увеличиваются ближайшие лимфатические узлы (при локализации язвы во рту увеличиваются подчелюстные, при поражении половых органов – паховые). Язва (твердый шанкр) самостоятельно заживает в течение 3-6 нед. после возникновения.
- Вторичный сифилис. Начинается через 4-10 недель после появления язвы (2-4 мес. после заражения). Он характеризуется симметричной бледной сыпью по всему телу, включая ладони и подошвы. Возникновение сыпи нередко сопровождается головной болью, недомоганием, повышением температуры тела (как при гриппе). Увеличиваются лимфатические узлы по всему телу. Вторичный сифилис протекает в виде чередования обострений и ремиссий (бессимптомных периодов). При этом возможно выпадение волос на голове, а также появление разрастаний телесного цвета на половых органах и в области заднего прохода (широкие кондиломы).
- Третичный сифилис. Возникает в отсутствие лечения через много лет после заражения. При этом поражается нервная система (включая головной и спинной мозг), кости и внутренние органы (включая сердце, печень и т. д.). Третичный сифилис является последней стадией развития заболевания и приводит к летальному исходу.
Диагностика сифилиса
Диагностика основана на анализах крови на сифилис. Существует множество видов анализов крови на сифилис. Их делят на две группы – нетрепонемные (RPR, RW с кардиолипиновым антигеном) и трепонемные (РИФ, РИБТ, RW c трепонемным антигеном).
Для массовых обследований (в больницах, поликлиниках) используют нетрепонемные анализы крови. В ряде случаев они могут быть ложноположительными, то есть быть положительными в отсутствие сифилиса. Поэтому положительный результат нетрепонемных анализов крови обязательно подтверждают трепонемными анализами крови.
Для оценки эффективности лечения применяют нетрепонемные анализы крови в количественном исполнении (например, RW с кардиолипиновым антигеном). Трепонемные анализы крови остаются положительными после перенесенного сифилиса пожизненно. Поэтому для оценки эффективности лечения трепонемные анализы крови (такие как РИФ, РИБТ, РПГА) НЕ применяют.
Лечение сифилиса
Лечение сифилиса должно быть комплексным и индивидуальным. Основу лечения сифилиса составляют антибиотики. В ряде случаев назначают лечение, дополняющее антибиотики (иммунотерапия, общеукрепляющие препараты, физиотерапия и т. д.).
До сих пор многие стесняются обращаться за профессиональной помощью в специализированные учреждения и предпочитают лечить сифилис и многие другие ИППП антибиотиками в домашних условиях. Такое «лечение» часто не имеет результата и приводит к серьезным осложнениям и последствиям для здоровья. Поэтому для лечения любых ИППП обращайтесь к специалисту, который сможет подобрать для вас наиболее эффективную схему лечения.
Если Вы вылечитесь, а Ваш половой партнер – нет, Вы легко можете заразиться повторно.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска развития осложнений.
Профилактика сифилиса
Отказ от сексуальных отношений или использование презерватива при каждом половом контакте.
Источник: Aids.Ru
Причины появления папиллом у мужчин
Для того чтобы ответить на вопрос, передаётся ли папилломавирус от женщины к мужчине, следует рассмотреть факторы, из-за которых возможны появления новообразований. Основными причинами являются:
- Заражение половым путём. Сексуальный контакт может выполняться любым известным способом. От этого процент возможного инфицирования не изменяется. При первичном половом контакте с носителем папилломавируса заражается до 70% новых партнёров. При этом следует учитывать, что инфицирование может происходить даже при поцелуе. Половым путём также передаётся онкогенный папилломавирус 16 типа.
- Пользование чужими предметами быта. Инфицирование может произойти при вытирании общим полотенцем или использовании не своей одежды. При посещении мест общего пользования (бань, саун, туалета) также возможно заражение. Вирус может попасть в организм при пользовании ванной.
- Несоблюдение правил гигиены. Грязные руки тоже могут являться источником инфицирования.
- Заражение возможно при родах естественным путём. Таким образом папилломавирус передаётся от матери сыну.
- В процессе выполнения медицинских процедур. Переливание заражённой крови, плохая стерилизация инструмента также являются причинами инфицирования.
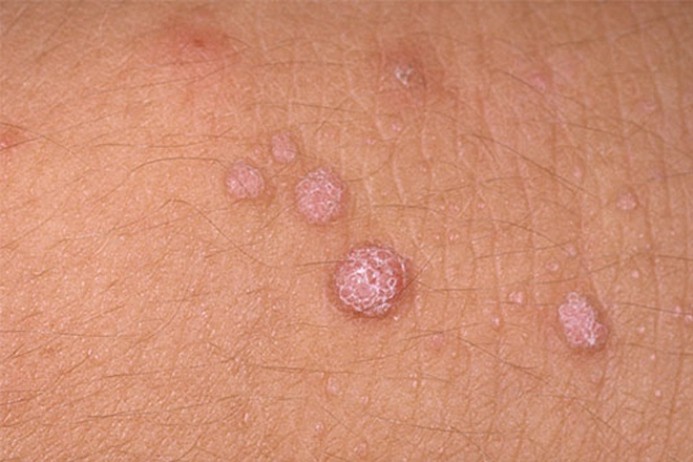 Попав в организм, вирус длительное время может находиться в состоянии покоя. Активизация заболевания происходит при ослаблении иммунитета, из-за стрессов или психических нагрузок, физического переутомления, а также из-за истощения. Различные венерические заболевания также могут стать толчком к тому, что вирус «проснётся».
Попав в организм, вирус длительное время может находиться в состоянии покоя. Активизация заболевания происходит при ослаблении иммунитета, из-за стрессов или психических нагрузок, физического переутомления, а также из-за истощения. Различные венерические заболевания также могут стать толчком к тому, что вирус «проснётся».
Опасность папилломавируса и возможные последствия
Если иммунная система функционирует нормально, то папилломавирусная инфекция может самоуничтожиться под воздействием иммунитета. Однако при ослабевшем иммунном статусе вирус «подселяется» в клетки организма и будет находиться в «спящем» состоянии длительное время, ожидая «удобного» момента для своего проявления. При этом для мужчины он не представляет пока никакой опасности. Но для женщины её половой партнёр является в этот период времени носителем вируса папилломы человека. Именно от своего любимого мужчины и прекрасная половина способна заразиться.
Из-за возникающих некоторых внешних факторов папилломавирус способен «проснуться». Он начинает активно проникать в клетки эпителия и менять их ДНК, при этом провоцируя поверхностные слои кожи на бесконтрольный рост. В результате такого воздействия на кожном покрове вырастают как папилломы и кондиломы, так и бородавки. Папилломавирусные образования, вырастающие на крайней плоти полового члена или, тем более, на его головке, несут для мужчины довольно серьёзную опасность. Они способны перерождаться в онкологическое образование и зачастую сильно мешают в половой жизни.
В случаях, когда локализация новообразований происходит на крайней плоти, может произойти её сужение. При этом обнажение головки пениса происходит с затруднением. В этом случае возможны проблемы в сексуальной и, следовательно, личной жизни из-за выросшей кондиломы.
Папилломы, образовавшиеся на лице или других участках тела, могут сливаться в крупные новообразования. Такие проявления на шее зачастую приводят к «натираниям» и, впоследствии, к ранам. Выросты могут появиться на подошве стопы, принося «своему хозяину» немало хлопот. Если папилломавирус человека не лечился или терапия проводилась неправильно, а также при случайном повреждении новообразования, возникает опасность вторичного инфицирования из-за попадания в ранки грибков и бактерий. При этом последствия для мужчины и его здоровья могут быть тяжёлыми.
Остроконечные кондиломы, появившиеся на головке члена, в канале мочеиспускания или непосредственно в мочевом пузыре значительно влияют на качество жизни. Такие новообразования могут возникнуть и возле анального сфинктера или даже в прямой кишке. В канале мочеиспускания папилломы способны слиться в большое образование и полностью перекрыть его просвет.
Необходимо знать, что иногда новообразования – показатели наличия венерического заболевания, в частности, сифилиса. При этом болезнь у мужчины может ещё не проявиться, а нарост является её «предвестником».
Симптомы
Оказавшись в организме мужчины, папилломавирус человека может не проявляться нескольких лет. В период такого латентного состояния здоровье человека из-за этой инфекции не изменяется. Основным признаком папилломавируса у мужчины является появление наростов на теле. Они могут возникать как на кожном покрове, так и на слизистых оболочках.
Появляющиеся на теле папилломы чаще всего не приносят беспокойства, однако являются не только зачастую мешающим дефектом, но и могут оказаться способными к перерождению в раковые образования. Возникающая на гениталиях кондилома способна принести большие беспокойства.
Такая папиллома способна появиться в канале мочеиспускания, на головке пениса или его крайней плоти, вокруг анального сфинктера и даже в прямой кишке. При этом возможно проявление следующих симптомов:
- болевые ощущения как при половом акте, так и в моменты мочеиспускания или дефекации;
- кондиломы могут проявлять кровоточивость и на их месте иногда образуются раны и язвы;
- зачастую начинают довольно сильно чесаться.
Такие симптомы являются свидетельством перерождения кондилом.
Диагностика
В процессе диагностики сначала выполняется внешний осмотр поверхности кожи и слизистых оболочек. Производится опрос, и назначается анализ на папилломавирус. Обычно новообразования имеют характерный вид. Однако дополнительные анализы (анализ крови, биопсия папиллом, анализ отделяемого из уретры при кондиломах) необходимы для подтверждения диагноза и определения вида новообразования.
Выполнение лечения и методы удаления
Как лечить папилломавирус во многом зависит от наличия наростов на половых органах. От такой инфекции полностью избавиться невозможно. В связи с этим, как выполняемое терапевтическое воздействие, так и хирургическое удаление наростов направлены на то, чтобы устранить внешние проявления и значительно продлить срок ремиссии.
Удаление папиллом может выполняться не всегда. Если выявленный вид нароста не является онкогенным и не мешает мужчине, то при его желании новообразование можно оставить. При этом прохождение профилактических осмотров является обязательным. Остроконечные кондиломы подлежат удалению из-за их места расположения. Методы избавления от наростов могут быть разными. Они подбираются индивидуально для каждого человека и зачастую зависят от локализации. Могут использоваться следующие методы удаления папиллом:
- Химический. Является длительным из-за необходимости повторных сеансов. Не применим на слизистых и чувствительных местах, так как возможно повреждение здоровых тканей.
- Криотерапия. Замораживание при помощи жидкого азота не позволяет точно определить глубину воздействия.
- Удаление при помощи радиоволновой коагуляции.
- Электрокоагуляция.
- Использование лазера.
- Хирургический метод. Используется скальпель.
Непосредственно лечение папилломавируса предполагает использование средств, позволяющих укрепить иммунитет, противовирусных медикаментов и зачастую противовоспалительных препаратов. При проведении терапии мужчине рекомендуется воздерживаться от половой жизни, в особенности, без средств предохранения.
Профилактика
Важность мер профилактики определяется не только сложностью лечения вируса, но и теми серьёзными проблемами, которые могут возникнуть при перерождении папиллом в раковое образование. Основными мерами являются:
- Необходимо упорядочить половые контакты. Секс должен быть с постоянным, проверенным партнёром. При этом риск заражения вирусом способны снизить защитные средства барьерной контрацепции, изготовленные из качественных материалов. Их необходимо использовать при половых контактах с новым партнёром.
- Требуется периодически предпринимать меры для укрепления иммунитета. Для этого используется диета, закаливание, приём витаминов, умеренные физические нагрузки.
- Использование вакцинации. Опасность заражения сводится к минимуму после введения трёх инъекций в плечевую мышцу мужчины. Однако вакцинацию имеет смысл проводить только неинфицированному человеку. Вследствие этого необходима предварительная консультация со специалистом.
- Периодическое посещение уролога и сдача анализов, которые позволяют своевременно выявить вирус. Это также необходимо для проверки наличия болезней мочеполовой сферы и позволит выявить венерические заболевания при их наличии.
При обнаружении папиллом на теле, слизистых оболочках или, тем более, в паховой области требуется не медлить и как можно быстрее обратиться к врачу. Следует помнить, что папилломавирус может быть опасен для мужского здоровья.