ОписаниеПричиныВидыКлиническая картинаМетоды диагностикиЛечениеПрофилактика возникновенияСредства народной медициныПрименение хирургического леченияВозможные осложнения
Описание
Цервицит это воспаление шейки матки. Шейка матки представляет собой анатомическое продолжение тела матки, располагается оно между влагалищем и телом матки. Она содержит в себе цервикальный канал, который соединяет влагалище с полостью матки, а также содержит слизистую пробку, которая является защитным барьером от попадания микроорганизмов в матку. При заражении женщины венерическим заболеванием, происходит разжижение слизистого секрета, что способствует развитию воспаления слизистой оболочки цервикального канала. Постепенно инфекция поражает верхние отделы половых органов. Также, поражается мочевой пузырь, возможно также распространение инфекции в почки, и последующее развитие пиелонефрита. К заболеваниям, передающимся половым путем, относят хламидиоз, трихомониаз, гонорею, микоплазмоз. Часто такие инфекции способствуют образованию спаек в брюшной полости, а это может послужить причиной развития бесплодия. Если происходит сочетание цервицита с вирусом паппиломы онкогенного типа, то в этом случае возникает большая вероятность образования злокачественных клеток во влагалище, в матке.
Причины
Кроме заболеваний, которые передаются половым путем и являются самыми распространенными причинами воспаления шейки матки, можно еще выделить ряд причин, которые способствуют развитию такой патологии: — Может возникать после раздражения шейки матки химическими или механическими противозачаточными средствами. — Возможно также развитие этого заболевания при ослабленном иммунитете, которое наблюдается при различных соматических заболеваниях. — Еще одной причиной являются травмы при проведении искусственного прерывания беременности (аборт). — Развиваются после не ушитых разрывов шейки матки и промежности, которые возможны при родах. — Данное заболевание возникает при опущении половых органов, а также в климактерический период. Можно сказать, что для развития цервицита необходимо воздействие специфической или неспецифической микрофлоры. Это могут быть стафилококки, стрептококки, намного реже встречается кишечная палочка. Развитие происходит только с участием микрофлоры, невозможно возникновение безмикробного воспаления шейки матки.
Виды
Воспаления шейки матки – цервициты, по месту расположения делятся на те, которые поражают слизистую оболочку цервикального канала – эндоцервициты. Еще один вид, носит название экзоцирвицита, когда наблюдается поражение влагалищной части шейки матки. Они матки бывают острыми и хроническими. По виду возбудителей они бывают: — специфическими, вызываются хламидиями, гонококками, микоплазмами, трихомонадами, и др. — неспецифическими, когда флора влагалища содержит условно-патогенные кокки и палочки.
Клиническая картина
Часто цервицит шейки матки протекает без проявления каких-либо симптомов, в таком случае клиническая картина стерта, женщины могут жаловаться на боли внизу живота, возможны также небольшие слизистые выделения из влагалища. Чтобы не допустить развития заболевания, женщины должны проходить профилактический осмотр у гинеколога два раза в год. Часто такое заболевание обнаруживают совершенно случайно, при прохождении осмотра. Возможны также проявления косвенных признаков заболевания, таких как: — Небольшие кровянистые выделения после полового акта, они носят название посткоитальных. — Также возможны жалобы на учащенное мочеиспускание, в основном они ложные. — Многие женщины предъявляют жалобы на ощущения дискомфорта после интимной близости, возможны жалобы на острые или режущие боли внизу живота, они характерны для заболевания гонореей. Некоторые жалуются на ноющие боли в нижней части живота. — Выделения из влагалища бывают различные, при хламидиозном цервиците они прозрачные, при гонорейном – гнойные выделения желтого цвета, при кандидозном — выделения творожистые.
Методы диагностики
 Как уже было сказано, симптомы цервицита чаще всего обнаруживает гинеколог при прохождении профилактического осмотра, когда осмотр в зеркалах дает возможность врачу увидеть покраснение и отек шейки матки, наличие эрозий шейки матки, возможно также наличие точечных кровоизлияний, гнойных выделений, которые могут выделяться из цервикального канала. Если же явных признаков не обнаружено, а у врача возникли подозрения на возможные симптомы воспаления шейки матки, назначают кольпоскопию, когда с помощью специального оптического прибора, который дает возможность увидеть увеличенное в несколько раз изображение шейки матки, можно обнаружить мелкие дефекты и эрозии слизистой шейки матки. Обязательными методами исследования являются посев нативного материала на определение чувствительности к антибиотикам, а также взятие мазков. Часто берут биопсию, для исключения онкозаболевания. Проводят микроскопическое исследование выделений из цервикального канала, влагалища и мочеиспускательного канала, для обнаружения бактериальной микрофлоры. В качестве дополнительных исследований назначают: — Общий анализ мочи и крови. — Исследуют кровь на ВИЧ инфекцию и сифилис ( КСР). — Проводят микробиологические исследования: ПЦР, РИФ, которые позволяют исключить наличие венерических заболеваний. — Назначают УЗИ органов малого таза для того, чтобы определить, присутствуют ли воспалительные заболевания органов малого таза, а также — осложнения воспалительных процессов – спайки.
Как уже было сказано, симптомы цервицита чаще всего обнаруживает гинеколог при прохождении профилактического осмотра, когда осмотр в зеркалах дает возможность врачу увидеть покраснение и отек шейки матки, наличие эрозий шейки матки, возможно также наличие точечных кровоизлияний, гнойных выделений, которые могут выделяться из цервикального канала. Если же явных признаков не обнаружено, а у врача возникли подозрения на возможные симптомы воспаления шейки матки, назначают кольпоскопию, когда с помощью специального оптического прибора, который дает возможность увидеть увеличенное в несколько раз изображение шейки матки, можно обнаружить мелкие дефекты и эрозии слизистой шейки матки. Обязательными методами исследования являются посев нативного материала на определение чувствительности к антибиотикам, а также взятие мазков. Часто берут биопсию, для исключения онкозаболевания. Проводят микроскопическое исследование выделений из цервикального канала, влагалища и мочеиспускательного канала, для обнаружения бактериальной микрофлоры. В качестве дополнительных исследований назначают: — Общий анализ мочи и крови. — Исследуют кровь на ВИЧ инфекцию и сифилис ( КСР). — Проводят микробиологические исследования: ПЦР, РИФ, которые позволяют исключить наличие венерических заболеваний. — Назначают УЗИ органов малого таза для того, чтобы определить, присутствуют ли воспалительные заболевания органов малого таза, а также — осложнения воспалительных процессов – спайки.
Лечение
Лечение цервицита лекарственными препаратами включает несколько этапов: — На первом этапе, необходимо добиться устранения возбудителя болезни, природа возбудителя определяется на основании данных, полученных при проведении специальных микробиологических исследований. Лечение специфического цервицита заключается в применении препаратов, которые являются эффективными по отношению к обнаруженному возбудителю. При герпесном назначают – ацикловир, при кандидозном – флуконазол, при хламидийных цервицитах назначают антибиотики, которые относят к тетрациклиновому ряду, подходят для лечения макролиды и хинолы. — На втором этапе лечения добиваются восстановления нормальной микрофлоры во влагалище, назначают свечи бификола, лактобактерии, вводят во влагалище вагилак, колибактерии. Эти средства назначают вместе с витаминами: аскорбиновой кислотой, поливитаминами и рибофлавином. Назначают также препараты, которые направлены на иммунокоррекцию. Проводится фитотерапия, используют спринцевания настоями из бузины, горчака и крапивы. Эти методы используют совместно с назначением физиопроцедур, таких как: магнийлектрофореза, магнитотерапии. — Если поставлен диагноз хронического цирвицита в климактерическом периоде, то используют свечи и гормональные кремы, действие которых подобно овестину. Назначают также спринцевания настоями трав. — Часто для лечения хронического заболевания рекомендуют применять физиотерапевтические процедуры. Одним из эффективных методов лечения является введение во влагалище электрода с лекарственными веществами. — Одним из главных факторов, которые влияет на возможность полного излечения от цервицита, является своевременное и правильно назначенное лечение.
Профилактика
Для того, чтобы предупредить возможное развитие цервицита, нужно соблюдать такие рекомендации: — Обязательно проходите профилактические медосмотры у гинеколога, делать это необходимо два раза в год. — Использовать методы контрацепции, чтобы предупредить возможные искусственные прерывания нежелательной беременности (аборты). — Если у вас нет постоянного полового партнера, нужно использовать во время половых актов средства защиты – презервативы. — Венерические заболевания и инфекционные заболевания мочеполовой системы необходимо своевременно лечить. — При снижении иммунитета принимать препараты, которые бы способствовали его укреплению, это и прием витаминов, и дозированной физической нагрузки, и проведение закаливающих процедур. — В климактерическом периоде следует строго придерживаться назначенного врачом гормонального лечения. — При опущении половых органов, обязательно освоить и делать специальные упражнения, которые способствуют укреплению мышц влагалища – вумбилдинг.
Средства народной медицины
Сразу хотелось бы сказать что нужно быть специалистом, чтобы знать как лечить цервицит, и категорически не рекомендуется заниматься самолечением, если вы хотите применять для лечения средства народной медицины, то они должны использоваться в качестве дополнительного лечения, основным же является то, которое назначил врач. Для микроклизм и спринцевания рекомендуют использовать травяные сборы. Одним из возможных вариантов является такой сбор: листья березы, кора ивы, двудомная крапива, мать — и- мачеха, листья черемухи и корни можжевельника. Для лечения кандидозного цервицита применяют настой, состоящий из листьев шалфея, ягод можжевельника, тысячелистника, почек березы, цветков пижмы. Используют также специальные мази, которые изготавливают на основе лекарственных растений. Одним из вариантов составления таких мазей является такой: листья березы, зверобой, семена льна, корень одуванчика, полынь, чистотел, цветки сирени, шалфей. Все составляющие берутся в одинаковых количествах, добавляют мед и глицерин. Также используют настои для внутреннего применения, их готовят из травы зверобоя, мяты перечной, полыни, хвоща, все берется в равных пропорциях, заваривается и принимается внутрь.
Применение хирургического лечения
Кроме распространенных способов лечения цервицита матки: народными средствами и традиционного применения лекарственных препаратов, в некоторых случаях возникает необходимость в проведении хирургического вмешательства. Оно проводится только в том случае, когда полностью излечиваются все инфекции. Хирургическое лечение воспаления шейки матки заключается в примораживании тканей шейки матки жидким азотом, после этого используют лазеротерапию или электрохирургическое лечение. После таких процедур постепенно происходит восстановление тканей. Одним из показаний для проведения хирургического лечения является — эрозии шейки матки, после проведения необходимых обследований и отсутствии противопоказаний проводят криотерапию.
Возможные осложнения
Если не проводить лечение цервицита или заниматься самолечением, часто возникают различные осложнения. Одним из возможных осложнений данного заболевания является переход острой стадии болезни в хроническую, которая характеризуется затяжным течением. Часто возникают воспаления придатков матки (яичников и маточных труб), поскольку развивается восходящая инфекция, она способна распространиться и на брюшину, и на мочевой пузырь. Около 10% цервицитов, которые были вызваны такими заболеваниями как хламидиоз, гонорея, являются причиной развития воспаления органов малого таза. Также, может наблюдаться развитие бартолинита — инфекционного заболевания, при котором поражаются протоки бартолиниевых желез, расположенных у входа во влагалище с обеих сторон. Возможным осложнением может стать рак шейки матки, в группу риска по возникновению рака входят женщины, у которых обнаруживается сочетание цирвицита и вируса папилломы человека, относящейся к высокому онкогенному типу. Осложнением этого заболевания является развитие синдрома Фитц-Хью-Куртиса, при котором цервицит сочетается с таким грозным заболеванием, как хламидиоз. В результате происходит развитие спаек в брюшной полости, в малом тазу. Развитие спаечного процесса приводит к образованию непроходимости маточных труб, что является причиной бесплодия.
Причины появления болезни
Воспаления часто указывают на наличие и активное развитие инфекций в организме.
В большинстве случаев возбудителями аднексита являются:
- гонорея;
- трихомоны;
- хламидии.
Патогенные микроорганизмы активно развиваются и размножаются, если иммунитет ослаблен. Проникнув внутрь, инфекция будет находиться в скрытом состоянии до той поры, пока защита не даст сбой.
Спровоцировать снижение функции иммунной системы могут следующие факторы:
- психологическое или физическое переутомление;
- нарушение режима дня;
- нерациональное питание;
- частое пребывание в стрессовых ситуациях;
- простудные заболевания, которые были перенесены недавно;
- переохлаждение.
Воспаление придатков у женщин способны спровоцировать излишне активные сексуальные отношения и незащищенные половые акты. Они способствуют появлению инфекции в организме.
Негативным фактором, провоцирующим развитие воспалительного процесса, становиться скорое возобновление половой жизни у женщины, которая недавно родила малыша. В этот период иммунная система еще ослаблена и не способна противостоять патогенной микрофлоре.
Формы заболевания
Начинать лечение воспаления придатков у женщин нужно с определения стадии болезни. Выделяют три формы развития аднексита:
- хроническая;
- острая;
- подострая.
Любая из стадий сопровождается определенной симптоматикой и опасна для организма. Отсутствие правильного лечения усугубит ситуацию, и последствия от болезни будут тяжелее.
Острая форма заболевания
Эта стадия развития заболевания наступает сразу по окончании скрытого периода развития инфекции. Симптоматика данной формы явно указывает на наличие проблем в гинекологической сфере. Начальная стадия воспаления придатков сопровождается следующими симптомами:
- увеличение температуры тела;
- наличие гнойных влагалищных выделений, имеющих неприятный запах;
- озноб;
- наличие дискомфорта и болей во время половых актов;
- повышение потоотделения;
- снижение сексуального влечения;
- сильные головные боли;
- трудности с мочеиспусканием;
- нарушение менструального цикла.
Большинство признаков подтверждают присутствие в организме сильного воспалительного процесса. О развитии аднексита свидетельствует проблемы с регулярностью менструального цикла и болевые ощущения в области половых органов.
Подострая форма заболевания
На этой стадии признаки воспаления придатков идентичны вышеперечисленным симптомам. Обусловлено это тем, что подострая форма представляет собой периодическое возникновение обострений. Интенсивность всех симптомов снижена. Не исключается и полное отсутствие признаков болезни. В таком случае сильно затрудняется диагностирование и контроль хода лечения. На наличие заболевания в этой стадии указывают:
- нерегулярный менструальный цикл, часто месячные сопровождаются болями;
- незначительное снижение сексуального влечения;
- боли, возникающие внизу живота, которые носят приступообразный характер.
Подострая стадия постепенно переходит в хроническую. Верная терапия облегчит состояние и не позволит развиться тяжелым осложнениям.
Хроническая форма заболевания
Перейдя в эту стадию, большая часть болезней половой сферы теряют характерные признаки. Воспаление придатков сопровождается симптомами, которые присущи подострой форме, при этом они менее выражены. Симптоматика следующая:
- наличие невыносимой боли при половом акте;
- короткий период менструаций, который не превышает двух суток;
- отсутствие сексуального влечения;
- присутствие кишечных расстройств;
- невозможность забеременеть;
- наличие кровянистых влагалищных выделений.
Хроническая стадия нередко переходит обратно в подострую. Подобное явление происходит из-за сильного снижения защитной функции иммунной системы. Такое возникает при значительном переохлаждении организма или при длительном нахождении в стрессовой ситуации. Обратиться за гинекологической помощью стоит, если наблюдается несколько признаков воспаления придатков, самостоятельное лечение часто приводит к осложнениям и бесплодию.
Диагностирование
Прежде чем сделать предварительные выводы и поставить диагноз, гинеколог соберет анамнез. Диагностика воспаления придатков ценна, но лечение врач назначит только после уточнения степени поражения организма и определения возбудителя заболевания. Аднексит является одной из болезней половой сферы, требующей инструментального вмешательства при диагностировании.
Сначала врач проводит клинический осмотр пациентки в гинекологическом кресле. Точная картина заболевания не всегда становится ясной, поэтому гинеколог назначает проведение ультразвуковой диагностики. Процедура позволит выявить изменение половых органов, а также подтвердить наличие воспаления в организме. Крайне редко специалистом назначается проведение МРТ. Обычно метод диагностики используют при подозрении на онкологию.
Обязательным этапом для постановки диагноза становится сдача анализов. Они помогают определить точную разновидность возбудителя заболевания. Врач назначает:
- биопосев;
- ПЦР;
- исследование мазка под микроскопом.
Биоматериалом служат вагинальные выделения пациентки либо кровь. Редко используют для проведения анализа образец из ротовой полости. Общий анализ крови позволит подтвердить присутствие воспаления в организме, но не определит штамм патогенных микроорганизмов.
Как лечить воспаление придатков: способы народной и традиционной медицины
Терапия направлена на уничтожение инфекции, восстановление пораженных заболеванием тканей и снятие болей. Воспаление придатков у женщин лечат не только с помощью антибиотиков, но и поддерживающими иммунитет препаратами.
Медикаментозная терапия
Лекарственные средства выбираются с учетом индивидуальных особенностей пациентки и наличия аллергии. Обычно назначают следующие антибиотики:
- Гентамицин;
- Клафоран;
- Цефобид;
- Цефазолин;
- Ципрофлоксацин;
- Доксициклин;
- Офлоксацин;
- Линкомицин.
Специалисты для эффективного лечения используют комплексное применение вышеперечисленных средств.
Помимо антибиотиков назначаются лекарства, обладающие противовоспалительным действием:
- Дифлюкан;
- Ибупрофен;
- Орфтофен.
Для лечения воспаления придатков у женщин применяются антигистаминные препараты, которые снижают риск возникновения аллергических реакций. Популярными средствами этой категории являются Зодак, Зиртек, Эриус.
Хирургическое вмешательство может потребоваться на начальной стадии развития болезни. Прибегают к операции в следующих случаях:
- спайки в органах малого таза;
- формирование гнойной полости;
- потеря проходимости маточной трубы.
Терапия в вышеперечисленных случаях проводится в условиях стационара. Дома справиться с заболеванием невозможно.
Лечение воспаления придатков у женщин «бабушкиными рецептами»
Средства народной медицины способствуют остановке развития воспаления и распространения инфекции. Но вылечить пациентку они не способны, так как убить патогенные микроорганизмы могут лишь антибиотики.
В терапии аднексита используют следующие рецепты:
- Для лечения применяют отвар из смеси корней — чернобыльника, девясила, пиона, крушины и кровохлебки. Достаточно двух столовых ложек, залитых половиной литра горячей воды. Отвар кипятится на слабом огне около получаса, столько же остужается и процеживается. Принимается по половинке стакана 3-4 раза в день. Чтобы улучшить вкусовые качества целебного напитка добавляют мед. Этот продукт пчелиного производства способствует укреплению иммунитета и дает организму силы на борьбу с инфекцией.
- Берут такое лечебное растение, как боровая матка и его высушенные листья измельчают. Столовая ложка лечебной травы заливается кипящей водой, достаточно одного стакана. Оставляют настаиваться, через два часа процеживают. Принимается полученный отвар по трети стакана. Рекомендуется употреблять за 30 минут до приема пищи трижды в сутки. Длительность курса — месяц. Закончив терапию отваром боровой матки, два месяца рекомендуется попить настой из якутки полевой. Для приготовления напитка в стакан кипятка добавляют столовую ложку высушенной травы. Настаивают и через четыре часа процеживают. Разовая порция — одна чайная ложка. Принимается отвар 3-4 раза в сутки.
- В одинаковой пропорции берут высушенные, предварительно измельченные цветы мать-и-мачехи, золототысячника и донника. Добавляют в полученную смесь стакан кипятка и оставляют настаиваться. Через час с помощью марли отвар процеживают. Остывшее лекарство принимают по половинке стакана дважды в день. Лечение этим способом предполагает воздержание от ведения половой жизни на протяжении полного курса.
Профилактические действия
Основными принципами профилактики воспалительного процесса являются:
- ограничение случайной половой связи;
- регулярное проведение обследований у гинеколога;
- использование надежных методов контрацепции, способных защитить от заболеваний, передающихся половым путем;
- планирование рождения ребенка только после проведения обследований на ИППП и осмотра врача-гинеколога;
- правильная терапия воспалений влагалища и шейки матки.
Соблюдение простых правил позволит избежать возникновения патологии. При наличии признаков болезни обязательно посетите врача. Гинеколог подскажет, как лечить заболевание и избежать последствий воспаления придатков в виде серьезных патологий репродуктивной сферы, включая бесплодие.
Отсутствие правильного лечения способствует развитию онкологических заболеваний. Для предотвращения негативных последствий достаточно проявить заботу об иммунной системе и упорядочить половую жизнь. Любую болезнь, в том числе и аднексит, женщине всегда проще предотвратить, чем сложно и долго лечить.
Стоимость услуг врача-гинеколога
| Консультация гинеколога | 650.00 |
| Назначение обследований | 650.00 |
| Взятие материала для исследований | 350.00 |
Смотреть все цены
Записаться на прием
Смотрите также

Урология для женщин

Женская консультация
Бактериальный вагиноз
Экзоцервицит и эндоцервицит: причины, симптомы, лечение и профилактика болезней
Цервицит по своему течению может быть острым и хроническим.
По месту поражения слизистой оболочки шейки матки встречается экзоцервицит и эндоцервицит. Причины, симптомы, лечение и профилактика таких патологий практически одинаковы.
Признаки острой формы цервицита:
- Обильные выделения с примесью слизи или гноя;
- Тупая боль внизу живота;
- Диагностирование при гинекологическом осмотре отечности, мелких кровоизлияний, изъявлений и выпячивания слизистой.
В зависимости от вида возбудителя и состояния защитных сил организма, цервицит может иметь разную симптоматическую картину. Для прохождения курса эффективного лечения важно правильно определить природу возникновения болезни.
Экзоцервицит и эндоцервицит – причины патологий
В результате воспаления шейки матки у женщины может быть диагностирован экзоцервицит и эндоцервицит.Причины таких патологий могут заключаться в разрастании условно-патогенной микрофлоры. Чаще всего это возникает из-за хламидий, гонококков, вирусов, микоплазмы и трихомонад.
Спровоцировать развитие цервицита могут такие факторы:

- Травмирование шейки матки при беременности, в процессе родов или выскабливания;
- Неправильная или неаккуратная установка внутриматочных спиралей;
- Рубцовые образования на шейке;
- Опухоли шейки матки доброкачественного характера;
- Ухудшение иммунитета.
Цитограмма экзо- и эндоцервицита
Воспалительные изменения по цитологическому анализу могут отличаться. После того как было проведено онкоцитологическое исследование эндо- и экзоцервикса могут быть выявлены такие результаты:
- Экссудативные нарушения – на присутствие воспалительного процесса буду указывать разрушенные лейкоциты с обломками ядер;
- Репаративные изменения – дефективная поверхность слоев шейки матки находится в процесс репарации и эпитализации. Под микроскопом можно увидеть клетки увеличенных размеров, которые способствуют разрастанию ткани для покрытия поврежденных мест.Ядра этих клеток увеличиваются, при этом имеются четкие границы. Нагромождения хроматина нет, он имеет нежно-зернистую структуру;
- Дегенеративные изменения – в результате такого процесса клеточное ядро сморщивается, а ядерная мембрана и структура хроматинанарушаются. О хронической форме воспаления может говорить пролиферация эпителиальной ткани.
В ходе цитологического анализа может быть выявлено совмещение сразу нескольких воспалительных изменений, указанных выше. Под микроскопом специалист увидит присутствие многоядерных клеток. В размерах также увеличены ядра самих лейкоцитов.
Цитограмма экзо- и эндоцервицита
Результаты цитологии могут напоминать раковые состояния или активное развитие дисплазии. По сравнению со злокачественными образованиями, воспалительная атипия отличается равномерным распределение хроматина.
Целесообразность антибактериальной терапии
Целью лечения является устранение интоксикационного и болевого симптомов, эрадикация (уничтожение) возбудителя, предупреждение перехода воспалительного процесса в хроническую стадию и профилактика дальнейших осложнений.
Антибиотики (далее АБП) при женских воспалительных заболеваниях назначаются с учётом посевов из цервикального канала на возбудителя и его чувствительности к различным антибактериальным препаратам.
Максимальной эффективностью обладают комбинированные схемы лечения (одновременное назначение нескольких препаратов из различных групп).
Читайте далее: Расшифровка посева на флору с определением чувствительности к антибиотикам
Предпочтение отдаётся препаратам широкого спектра действия, так как инфекция, в подавляющем числе случаев, смешанного типа.
Обоснованием для применения АБП служит бактериальная природа воспаления, реже, ассоциированная с герпетической вирусной инфекцией (антибактериальная терапия применяется при тяжёлых формах, для профилактики активизации вторичной флоры).
Антибиотики при воспалении придатков служат базовой терапией. Лечение острого периода и рецидива хронического сальпингоофорита проводится только в условиях стационара, при отсутствии эффекта от консервативной терапии в течении трёх дней, показано хирургическое вмешательство.
Лечение сальпингоофорита у беременных
Антибиотики при воспалении придатков у беременных женщин подбираются с учётом их возможного тератогенного действия на плод, токсичности и способности проникать через плацентарный барьер.
Категорически запрещены к применению:
- антибиотики левомицетинового ряда (хлорамфеникол, левомицетин), в связи с высокой токсичностью, способностью быстро проникать через плаценту и угнетать костный мозг плода и процессы кроветворения;
- производные хиноксалина (диоксидин), доказано его тератогенное влияние на плод;
- комбинации сульфаметоксазола и триметоприма (Бисептол), способствуют формированию врождённых сердечных пороков;
- аминогликозиды (тобрамицин)- нефротоксичны, формируют врождённую глухоту, вследствие токсического действия на внутреннее ухо.
- препараты тетрациклинового ряда гепатотоксичны, нарушают минерализацию костной ткани;
- фторхинолоны, имеют токсическое действие на суставы.
Антибиотики допустимые к применению при воспалении по-женски у беременных
Во время вынашивания ребёнка допустимо применение некоторых макролидов (азитромицин).
Они эффективны для лечения хламидийной инфекций и не имеют подтверждённого, токсичного влияния на плод. Метронидазол (Трихопол) возможно применять на поздних сроках, в первых триместрах он обладает нейротоксичным действием на головной мозг плода.
Название антибиотиков при воспалении придатков у женщин, разрешенные к применению во время беременности:
- безопасными и нетоксичными для плода признаны цефалоспорины;
- препараты пенициллина и эритромицин, джозамицин (вильпрафен).
Эти препараты не имеют тератогенного действия и не могут привести к врождённым аномалиям и нарушению развития ребёнка. Однако, важно помнить, что любые антибиотики являются сильно действующими препаратами. Подбор терапии и контроль эффективности лечения должны проводиться строго под наблюдением врача.
Читайте далее: Рассказываем все об антибиотиках при беременности в 1, 2 и 3 триместре
Как определить воспаление самостоятельно
Воспалительные процессы малого таза затрагивают различные органы: яичники, фаллопиевы трубы, ткани брюшины, матку, цервикальный канал, шейку или влагалище. У 7 женщин из 10, имеющих воспаление, обнаруживается аднексит.
Аднекситом называется воспалительный процесс, протекающий в придатках матки: яичниках и фаллопиевых трубах.
В большинстве случаев причиной патологии становится инфекция, попадающая в организм женщины через влагалище. Реже заболевание спровоцировано сразу несколькими микроорганизмами. Уникальное строение женских половых органов не позволяет обнаружить патологию сразу. Аднексит может иметь бессимптомное течение или проявляться незначительной клинической картиной. Обнаружить отклонения от нормального состояния можно самостоятельно, но женщина никогда не сможет быть уверенной, что имеет дело именно с воспалением придатков, если это не подтверждено лабораторными и инструментальными методами. Признаками аднексита являются:
- повышение температуры тела (до высоких значений в острой стадии и субфебрильные показатели при хроническом течении);
- боль в нижней части живота (усиливается в момент полового акта и при дефекации);
- жжение в области половых органов (развивается из-за дисбаланса микрофлоры, спровоцированного размножением патогенных микроорганизмов);
- странные выделения (вагинальный секрет окрашивается в зеленый, серый, желтый, гнойный цвет и приобретает неприятный запах);
- увеличение паховых лимфоузлов.
Сопутствующими признаками воспаления по-женски становятся нерегулярные менструации, нарушение овуляции и бесплодие.
Аднексит является завершающей стадией воспалительного процесса. Первоначально инфекция проникает во влагалище. На первом этапе она заселяется в матку и поражает зев. Впоследствии, при отсутствии лечения, возбудитель переходит на маточные трубы и яичники.
Профилактика
Чтобы в дальнейшем не задумываться о том, как снять воспаление придатков в домашних условиях, необходимо проводить профилактические мероприятия. Хронический аднексит имеет склонность к обострению. При малейшем снижении иммунитета все симптомы воспаления возвращаются. Это значит, что даже банальная простуда способна ухудшить состояние женщины. Предотвратить рецидивы аднексита можно, если следовать следующим правилам:
- своевременно посещать гинеколога, сдавать анализы и проходить назначенное лечение полностью;
- исключить незащищенные половые контакты при частой смене партнеров;
- пользоваться качественными контрацептивами (презервативами, спиралями или суппозиториями);
- соблюдать личную гигиену, не допускать появления молочницы;
- беречься от переохлаждения и простудных заболеваний;
- исключить бесконтрольный прием антибиотиков;
- вести здоровый образ жизни, отказаться от вредных привычек.
Симптомы аднексита схожи с такими заболеваниями как аденомиоз, эндометриоз, спайки в малом тазу, эрозия шейки матки и другими патологиями. Дифференцировать недуг можно при помощи УЗИ. Если женщина не желает идти к врачу, но сомневается по поводу своего здоровья, то можно просто посетить кабинет УЗИ. Сразу станет понятно, нужно ли домашнее лечение или можно на данном этапе обойтись без него.
Хронический простатит – симптомы, диагностика и лечение
Хронический простатит является серьезной проблемой даже для современной урологии, так как множество вопросов относительно данного заболевания до сих пор остаются невыясненными. Существует мнение, что хронический простатит – патология, которая подразумевает наличие у человека целого комплекса проблем со здоровьем, в том числе поражение тканей, функциональные нарушения работы не только предстательной железы и мочевыводящих путей, но и иных систем органов мужчины.
Так как единой характеристики понятия «хронический простатит» не существует, это негативным образом отражается на диагностике и терапии заболевания в целом.
Для того чтобы выставить данный диагноз, у мужчины не менее чем на протяжении 3 месяцев должны сохраняться боли в промежности, в области малого таза и органах мочеполовой системы (США, Национальный институт здоровья). Такие признаки, как расстройство мочеиспускания и выявление бактерий в секрете обязательными условиями для постановки диагноза не являются.
При этом процесс воспаления в тканях предстательной железы должен быть подтвержден данными гистологических исследований тканей простаты, либо микробиологическим анализом секрета. Ультразвуковое исследование позволяет уточнить характер изменений в органе.
Содержание статьи:
Эпидемиология хронического простатита
Статистика указывает на то, что заболевание является чрезвычайно распространенным и находится на первом месте среди всех болезней мужской половой системы воспалительного характера. Кроме того, данной патологии принадлежит ведущая позиция среди всех болезней, поражающих мужчин молодого возраста в целом. Речь идет о представителях сильного пола до 50 лет. Средний возраст больных – 43 года, при этом 30% мужчин до момента достижения 80 лет обязательно перенесут эту патологию.
До 35% всех обращений к урологу в Российской Федерации обусловлены именно хроническим простатитом. Часто заболевание протекает с осложнениями – это может быть везикулит, дизурия, нарушения эректильной функции, невозможность зачать ребенка, эпидидимит. Эти и иные осложнения встречаются по разным данным в 7-36% случаев.
Симптомы простатита
Выделяют две стадии течения простатита. Острая стадия, длящаяся не более 1-2 месяцев. Возбудителями могут быть хламидии, микоплазмы, уреаплазмы. Постинфекционная стадия (хроническая) не имеет четких временных границ и зависит от степени анатомических нарушений в простате(предстательной железе). В такой стадии возбудитель может вообще не определяться при лабораторных исследованиях, но воспалительный процесс при этом продолжается.
Симптомы острого простатита:
При хроническом простатитесимптомы вообще могут отсутствовать. Поэтому очень важно проходить профилактические осмотры, чтобы выявить заболевание на ранних стадиях. Тем не менее на воспаление простаты могут указывать следующие симптомы.
Симптомы хронического простатита:
периодические боли в промежности, над лобком, в паховой области;болезненное, учащенное мочеиспускание;выделения из полового членапри дефекации;ослабление эрекции;изменение длительности полового акта;изменение сексуальных ощущений;небольшое повышение температуры.
Диагностика
В постановке диагноза большое значение имеет сбор анамнеза, но не менее важны следующие анализы и исследования:
пальцевое ректальное исследование;трансректальное ультразвуковое исследование предстательной железы; общий анализ крови;общий анализ мочи; трехстаканная проба мочи с секретом предстательной железы;микроскопия секрета предстательной железы;микробиологическое исследование мочи и секрета;ПЦР-диагностикадля обнаружения возбудителей хламидиозаи уреаплазмоза ;бактериоскопия мазков из уретры для обнаружения гонококков;урофлуометрия;биопсия предстательной железы.
Острый простатитследует дифференцировать от острого цистита, так как при этих заболеваниях пациенты жалуются на болезненное мочеиспускание. Но при остром воспалении простаты явно выражены симптомы гнойной интоксикации.
В современной медицине существует тенденция объективизации жалоб и ощущений пациентов. Для этих целей в результате длительных исследований в различных медицинских центрах Национальным институтом здоровья США в 1999 была разработана анкета для объективизации симптомов хронического простатита ( NIH-CPSI- индекс симптомов хронического простатита). Кроме того, существует международная система суммарной оценки заболеваний простаты, с помощью которой можно в баллах оценить наличие симптомов нарушения мочеиспускания и их влияние на качество жизни пациента с хроническим простатитом ( I-PSS ).
Читать далее:
Что такое простатит у мужчины: симптомы, лечение народными средствами хронического воспаления простаты

Воспаление простаты является одним из наиболее распространённых заболеваний мочеполовой системы мужчины. Чаще всего этой патологией страдают лица мужского пола среднего и старшего возраста. Именно простатит главной причиной появления неприятных ощущений, а также нарушения эректильной функции.
Что такое простатит, симптомы
Простатит — воспалительный процесс , возникающий на фоне инфекционного поражения тканей предстательной железы или в результате нарушения микроциркуляции крови в мышцах тазового дна и самого таза. Патология сопровождается существенным ухудшением качества жизни пациента, болевым синдромом во время мочеиспускания, дизурией.
Неправильно подобранное либо несвоевременно проведённое лечение приводит к переходу простатита в хроническую форму, а также вызывает частые рецидивы.
Для терапии простатита используются как традиционные медикаментозные препараты, так и средства народной медицины.
Разновидности простатита
Различают две формы заболевания:
острый бактериальный простатит, спровоцированный патогенными микроорганизмами; хронический воспалительный процесс, который может быть вызван бактериальной инфекцией. Однако зачастую специалисты не могут определить наличие этих вредоносных бактерий.
Симптоматика острой формы простатита во многом схожа с проявлениями хронического воспаления, но отличается внезапным повышением температуры тела. В целом заболевание характеризуется наличием следующих симптомов:
При появлении вышеуказанных симптомов, мужчине следует немедленно обратиться к специалисту для получения консультации по способам лечения патологии.
Воспаление простаты: симптомы и лечение
С воспалением простаты мужчины раньше сталкивались только после 45 лет. Лишь в редких исключительных случаях болезнь поражала мужской организм после 30. Сегодня заболеванием молодеет, из-за чего воспалением простаты пациенты могут страдать в двадцатилетнем возрасте. С простатитом на сегодняшний день сталкиваются больные в возрасте от 20 до 55 лет, при этом за последние 15 лет количество случаев воспаления увеличилось в два раза. При появлении первых признаков болезни следует сразу обратиться за консультацией к урологу или андрологу. Специалист сможет провести подробный осмотр мужчины, назначить ему диагностические и лечебные процедуры.
Воспаление простаты: симптомы и лечение
Содержание материала
Симптомы воспаления простаты
Самым характерным признаком простатита является проблемное мочеиспускание, при этом больного мучает довольно сильная боль при опорожнении мочевого пузыря. Как только появляется подобный симптом, следует сразу обратиться за помощью к специалисту. Помимо этого мужчина сталкивается со следующими признаками:
постоянные позывы к мочеиспусканию, при этом урина выходит в небольшом количестве;из-за слишком малого выхода мочи она начинает задерживаться в мочевом пузыре;может появиться постоянная боль в паху, прямой кишке и пояснице, что связано с воспалившимися тканями простаты, которые начинают давить на соседние органы;больной замечает проблемы с импотенцией, которые проявляются в недостаточной степени возбуждения и возможном опадании полового члена во время контакта, постепенно патология будет ухудшаться;пациент будет ощущать постоянную усталость, вялость, появятся проблемы со сном;температура тела может резко возрасти, усилится выделение пота;мужчина станет очень раздражительным и нервным, иногда появляются симптомы депрессивного состояния;сильная боль в прямой кишке в процессе очищения кишечника.
Симптомы и причины заболевания простаты
Воспаление простаты значительно ухудшает нормальное кровообращение в области малого таза, что отрицательно сказывается на репродуктивной системе. Мужчина может столкнуться с плохим созреванием сперматозоидов, что вызовет бесплодие. Одновременно с этим заметно снизится качество оргазма, может нарушиться сексуальное желание.
После излечения острой стадии простатита все проблемы с репродуктивной системой и эрекцией исчезают. Но при хроническом типе заболевания они могут постепенно прогрессировать, что приведет к полной импотенции и бесплодию.
Внимание! Острый простатит обычно проявляет себя явными признаками, что позволяет вылечить его до перехода заболевания в острую стадию. Но в некоторых ситуациях болезнь протекает бессимптомно или с очень смазанными признаками. Это значительно увеличивает шанс поражения простаты по хроническому типу.
Простата: симптомы болезней у мужчин, какие первые признаки заболевания предстательной железы, а также, как проявляются мужские проблемы, фото-материалы
Простата– специфически мужская железа, находится она под мочевым пузырём. Предстательная железа охватывает часть мочеиспускательного канала.
Вырабатываемый ею секрет способствует движению сперматозоидов, регулирует открытие/перекрытие мочеполового канала.
Давайте выясним, что такое простата у мужчин, симптомы заболеваний.
Простата: симптомы заболевания
Современная медицина выделяет ряд разновидностей заболеваний простаты . В их числе:
Острый бактериальный простатит .Острый небактериальный простатит.Хронический бактериальный простатит.Хронический небактериальный простатит.Аденома простаты .Карцинома (рак) простаты .Абсцесс простаты .Склероз простаты .Кистыи камни простаты .
Как проявляются заболевания простаты у мужчин, симптомы? На начальной стадии всех заболеваний признаки простаты у мужчин трудно разделить однозначно, поскольку они практически идентичные, а иногда болезни начинаются бессимптомно. Интенсивность симптомов предстательной железы у мужчин индивидуальны и меняются со временем.
Простата: симптомы у мужчин — фото:

Хронический простатит у мужчин: симптомы и лечение
Хронический простатит — самое распространенное воспалительное заболевание органов мужской половой системы. Он поражает и молодых мужчин, и мужчин в возрасте. Статистика говорит, что к 80 годам 8 из 10 мужчин узнают, что такое хронический простатит, на собственном опыте.
Простатит — это воспаление предстательной железы. Чаще всего к его возникновению приводят не вылеченные вовремя инфекции мочеполовой системы. Катализатором развития воспаления может стать переохлаждение, недостаток физической активности, снижение иммунитета из-за других заболеваний, венерические болезни, наличие вредных привычек, постоянная усталость и стресс.
Пик заболеваемости приходится на 20–40 лет — самый активный возраст. Однако выявить эту болезнь бывает непросто — симптомы простатита часто маскируются под другие заболевания и наоборот — болезни других органов могут давать клиническую картину, сходную с простатитом.
Различают острый бактериальный простатит и хронический простатит . Первый тип встречается нечасто — не более 5% всех случаев. 95% — это хронический простатит, который крайне редко является следствием острой формы заболевания. Зачастую хронический простатит является первичным.
Для справки Предстательная железа участвует в поддержании правильного pH мочевыводящих путей и жизнеспособности сперматозоидов, защищает мочеполовую систему от инфекций.
Симптомы хронического простатита
Первым признаком развития простатита является возникновение дискомфорта, а также ноющих либо режущих болей в нижней части живота. Иногда боль отдает в бедро или поясницу и нередко обостряется после эякуляции.
Очень быстро развивается и сексуальная дисфункция — снижается либидо, возникают проблемы с эрекцией и продолжительностью полового акта. И наконец, боль начинает сопровождать каждое мочеиспускание.
Если вы заметили у себя подобные симптомы, ни в коем случае не занимайтесь самолечением — определить, простатит у вас или иное заболевание, может только врач.
Второе сердце мужчины
Чтобы разобраться, почему возникает воспаление простаты и каковы его симптомы необходимо понимать анатомию мужчины. Простата или предстательная железа– это орган исключительно мужского организма. Она представляет собой железу трубчато-альвеолярного строения, которая располагается ниже мочевого пузыря и обхватывает часть уретры.
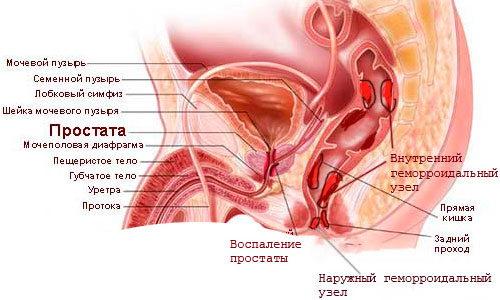
Простата являет собой андрогензависимый орган. Это значит, что ее рост и функции зависят от количества мужских половых гормонов.
Размер простатызависит от возраста. Рост железа оканчивает к 18 годам, когда достигает приблизительно 2,5-4 см в длину и ширину, около 2 см в толщину и веса в 16-20 г. По форме и размеру она напоминает средний приплюснутый каштан. Интересно, что у новорожденного простата весит в 20 раз меньше чем у взрослого мужчины, и основной ее рост начинается в период полового созревания, то есть после 10 лет.
До этого возраста она состоит большей частью из мышц, а с началом полового созревания начинает развиваться железистая ткань, которая в дальнейшем исполняет основные функции.
Для чего мужчине предстательная железа?
Предстательная железа– важнейший орган мужской репродуктивной системы.
Поэтому ее главной функцией считается выработка секрета или, как его еще называют сока простаты .
Секрет служит питательной средой для нормальной жизнедеятельности сперматозоидов и основой для их нормальной двигательной активности, составляет около 30% спермы.
Он имеет достаточно сложный состав, в который входят соли, ферменты, клеточные элементы и белки. А также химическое вещество спермин, которое отвечает за характерный запах эякулята.
Также в составе нормального секрета простатысодержатся липоидные зерна, благодаря которым сперма имеет специфический белесоватый цвет и лейкоциты в небольшом количестве. Количество лейкоцитов более 10 в поле зрения при одновременном снижении количества липоидных зерен это явные признаки воспаления простаты.
Еще одной функцией предстательной железы является использование мышечных волокон. Они выполняют выброс спермы и перекрытие мочеиспускательного канала во время эякуляции, чтобы не допустить смешивания мочи со спермой. Это важно, потому что кислотность спермы и мочи разная и сперматозоиды, имеющие хорошую подвижность в щелочной среде эякулята, теряют ее и погибают в кислой среде мочи.
Общие сведения
Обычно он появляется наряду с уретритом (воспалением мочеиспускательного канала). Мочевой пузырь мешковидный орган, в котором накапливается моча, продуцируемая почками. В него впадают два мочеточника, по которым моча поступает из почек, а по мочеиспускательному каналу моча из мочевого пузыря выводится из организма наружу. Для точной диагностики врачу понадобится анализ вашей мочи. Этот анализ делается для подтверждения диагноза и для определения разновидности бактерии-возбудителя (чтобы выписать наиболее подходящий антибиотик).
Новости по теме
Промойте кончик полового члена или влагалище тёплой водой (или же вас могут попросить протереть данную область дезинфицирующим веществом). Женщинам следует подмываться сначала спереди, а потом сзади. Небольшое количество мочи слейте в туалет, прервитесь, затем небольшим количеством мочи наполните баночку для анализа (около четырёх чайных ложек), прервитесь вновь, а потом слейте остальное в туалет. Вы должны собрать среднюю порцию мочи. Не прикасайтесь к баночке для анализа изнутри.
Обычно причиной возникновения цистита являются попавшие в мочевой пузырь через мочеиспускательный канал бактерии. Наиболее часто возбудителем оказывается Escherichia coli (кишечная палочка), в норме обнаруживаемая в прямой кишке, хотя и другие бактерии или заболевания также могут быть причиной цистита.
Исходя из анатомического строения тела, женщины и девочки более подвержены циститу, чем мужчины. У женщин мочеиспускательный канал короче и расположен ближе к анальному отверстию, соответственно, инфекции легче проникнуть в мочевой пузырь.
Другой причиной цистита может быть воспаление мочеиспускательного канала после полового акта. Это вызывается продолжительным трением отверстия мочеиспускательного канала, которое может происходить в ходе полового акта. Обычно симптомы развиваются в течение 12 часов после полового акта.
Симптомы цистита могут также вызываться раздражением наружного отверстия мочеиспускательного канала. У некоторых людей, например, существует аллергияна вагинальные дезодоранты, парфюмерное мыло и тальк, даже на цветную туалетную бумагу.Иногда циститом заболевают дети. В некоторых случаях это вызывается анатомическими отклонениями, когда моча забрасывается обратно в мочеточники, и поток мочи через выделительную систему нарушается. Ребёнку с симптомами цистита необходим врачебный осмотр.
Пожилые люди или инвалиды, которым сложно передвигаться, также могут страдать циститом . Причина этого не до конца опорожняемый мочевой пузырь или редкое мочеиспускание.Дети и взрослые, которые слишком долго терпят перед актом мочеиспускания, наиболее склонны к циститу. В редких случаях цистит может быть обусловлен опухолью.




