Сальпингоофорит – воспалительный процесс, который локализуется в тканях яичника и маточной трубы, и обусловлен специфическим или неспецифическим инфекционным агентом. Проходя последовательно 4 стадии развития, воспаление в этих областях организма может прогрессировать до образования абсцесса (гнойного разрушения, расплавления части органа, отграниченное капсулой) вплоть до поражения всего органа. Образуются пиосальпинкс и пиовар – наполненные гноем мешотчатые образования, бывшие маточной трубой и яичником. Также грозным осложнением является переход воспаления на брюшину малого таза и брюшной полости с развитием перитонита. Разрыв гнойного образования ведет к таким же последствиям. Существует также возможность массивного кровотечения и септического процесса. В отсутствии лечения воспаление может стать двухсторонним, распространиться на матку и привести к потере репродуктивной функции. Бесплодием после перенесенного сальпингоофорита страдает около 20% женщин.
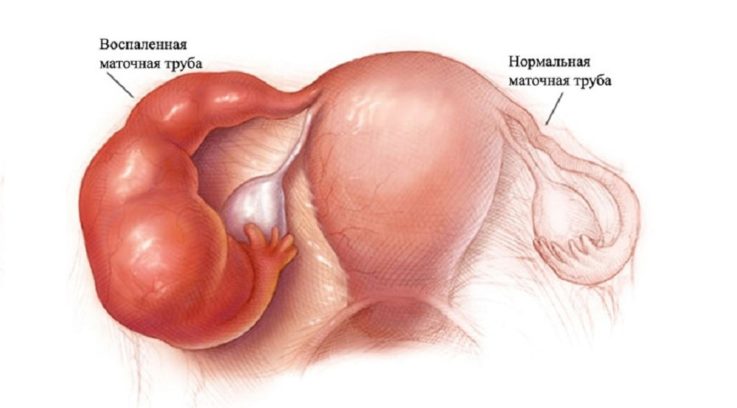
Воспаление яичников и маточных труб встречается очень часто. Процесс может быть острым, хроническим, хроническим с частыми обострениями. Предрасполагающими факторами могут быть роды, аборты, гинекологические манипуляции, раннее начало половой жизни, случайные незащищенные контакты. Чаще всего первично инфицируется труба, затем процесс может перейти на ткань яичника. Существует несколько путей проникновения патогенов. Восходящий путь — микроорганизмы поражают слизистую оболочку трубы (наиболее частый), или воспаление может начаться с наружного слоя трубы – покрывающей ее брюшины. Проникновение микробов первично в мышечный слой встречается очень редко. Независимо от входных ворот, воспаление охватывает все слои, труба заполняется гноем. Труба в этом случае выступает очагом инфекции, процесс переходит на ткань яичника, может вовлекаться матка и другие органы малого таза с развитием пельвиоперитонита. В воспаленных органах образуются сращения (спайки), которые фиксируют органы друг к другу и выступают одним из главных факторов развития трубно-перитонеальной формы бесплодия. Специфическим возбудителем сальпингоофорита могут быть Нейсерия гонорея, Хламидия трахоматис. Чаще всего в роли патогена выступают неспецифические возбудители, обитатели нормальной микрофлоры.
Симптомы острого воспаления ярко выражены. Высокая температура, озноб, боли различной градации (чаще достаточно выраженные) в нижней области живота, болезненное мочеиспускание, вздутие живота, боли при половом контакте, патологические бели (выделения из половых путей). Выделения могут иметь любую консистенцию, от слизистых до густых гноевидных, кровянистых – в зависимости от стадии воспаления. Напряжение мышц передней брюшной стенки является неблагоприятным признаком прогрессирования заболевания.
Такая симптоматика заставит сразу обратиться к врачу. Лечением сальпингоофорита занимается врач-гинеколог. Консультация хирурга или уролога чаще всего необходимы при выраженной симптоматике – исключение другой острой патологии.
В необходимый перечень обследований женщины входит сбор жалоб и анамнеза, осмотр шейки в зеркалах, бимануальное исследование, общий анализ крови и мочи, мазок на микрофлору, ультразвуковое исследование органов малого таза. При осмотре можно пропальпировать увеличенные болезненные придатки (острое воспаление), тяжистые (измененные по плотности, спаянные органы) при хроническом процессе. УЗИ позволит выявить очаг воспаления – жидкость в полости трубы, утолщение стенок, округлое образование в яичнике (абсцесс). Дополнительно могут назначить коагулограмму, КТ, МРТ, ПЦР диагностику предполагаемого возбудителя, лапароскопию, посев с определением чувствительности к антибиотикам.
Дифференциальная диагностика проводится с острым аппендицитом, камнем мочеточника, внематочной беременностью, перекрутом кисты.
Лечение может быть как консервативное, так и хирургическое. Антибактериальные препараты назначают сразу после госпитализации (при выраженных явлениях интоксикации) или на амбулаторном приеме. Используют Клиндамицин с Гентамицином, Цефтриаксон с Доксициклином и Метронидазолом, иные схемы, позволяющие перекрыть как можно больше возможных возбудителей. Также проводят дезинтоксикационную терапию, симптоматическую. Если после назначения препаратов в течение 72 часов не наступает улучшения, то показано оперативное вмешательство. Выполняют удаление трубы, яичника, абсцесса, разделяют спайки – в зависимости от обширности поражения. Доступ может быть лапароскопический (через небольшие проколы),как более предпочтительный в плане сохранения фертильности, или классический.
Ввиду высокого риска наступления бесплодия необходимо наблюдение врача-гинеколога на последующих этапах реабилитации.
Рассмотрим причины, симптомы и лечение оофорита
Оофорит — левостороннее и/или правостороннее воспаление яичников у женщин, является инфекционным заболеванием.
Физиологически яичники расположены в самой нижней части малого таза, можно сказать, в труднодоступном месте. Как же происходит инфицирование?
Источником инфекции является наружные половые органы, влагалище, матка, маточные (фаллопиевы) трубы. Инфекция, словно по ступенькам, поднимается к заветной цели, заражая все вокруг.
Совокупность воспалительных процессов в трубах и яичниках, способствуют развитию аднексита – воспаления придатков. Ведь инфекция, пройдя через маточную трубу не могла не заразить ее слизистую.
Простая формула:
Сальпингит (воспаление труб) + оофорит (воспаление яичников) = аднексит (воспаление придатков, т.е. маточной трубы и яичника)
Надеюсь вам понятно. Поехали дальше…
Яичник гормоновырабатывающий орган, регулирует работу всей половой системы. Нарушения его функций приводит к гормональному дисбалансу — причине многих женских заболеваний.
Формы оофорита
Заболевание протекает в двух формах: Острая и хроническая
Острая форма означается, что болезнь впервые себя проявляет. Воспалительный процесс только на слизистой оболочке яичника.
При такой форме женщины чувствуют:
- острые боли внизу живота, в пояснице
- возможны повышения температуры,
- слабость,
- боли во время секса,
- выделения разной консистенции, иногда с кровью и неприятным запахом.
Хроническая форма характеризуется периодическим обострением. Наблюдается у пациенток, которые не лечили или не долечили воспаление.
Симптомы те же самые, что при острой форме, но могут наблюдаться нарушения менструального цикла, затрудненное зачатие.
Воспаление распространяется на ткани, образуя спайки. Спайки медикаментозно не лечатся, только хирургически.
Разделяют на специфический и неспецифический вид
Неспецифический – возбудителями болезни являются условно – патогенные микробы, которые присутствуют в нашем организме и до поры до времени «сидят» тихо. Это кишечная полочка, живущая в прямой кишке, стрептококки, стафилококки и др.
При простуде, переохлаждении или других заболеваниях проявляются во всей красе. Слабый иммунитет не в силах бороться с ними.
Специфический – это инфекции из вне, передающие половым путем. Хламидиоз, сифилис, гонорея, трихомониаз и т.д.
Беспорядочная половая жизнь без использования презерватива — главная причина инфекций мочеполовой системы, приводящем к серьезным заболеваниям и последствиям.
Связи могут быть случайными, а болезни — нет
Причины оофорита
Основные причины – инфицирование слизистой яичника. Пути заражения:
- Незащищенный секс
- Аборты
- Заражения во время операций органов малого таза
- Внутриматочная спираль
- Воспаление кишечника и мочевыводящих путей
- Инфекции наружных половых органов
- Неправильное спринцевание
- Несоблюдение интимной гигиены
Осложнения воспаления яичников
Симптомы заболевания приносит немало страданий женщине, поэтому не надо терпеть. Обращайтесь к врачу своевременно!
Последствия этой болезнь очень неблагоприятны для пациентки.
- затрудненное зачатие
- бесплодие
- спайки яичника
- опухоли
- нарушение цикла
Нужно помнить, что яичник это железа, вырабатывающая гормоны необходимые женщине.
Лечение оофорита
Возможны два метода лечения: медикаментозный и хирургический
Медикаментозная терапия
- Антибиотики широкого спектра действия – направлены на устранения очагов инфекций
- Противовоспалительные препараты — снимают и уменьшают воспаления, боль
- Комбинированные оральные конрацептивы — восстановление функции яичника
- Иммуномодуляторы — повешение защитной функции организма
- Пробиотики – для восстановления микрофлоры
Так же в лечение включают
- Физиотерапию
- Фитотерапию
- Гинекологический массаж
Хирургический метод
Хирургический метод используют крайне редко, если болезнь запущено. При наличии гнойных очагов, спаек, опухолей.
Каким способом будет операция, лапароскопическим или полостным, зависит от степени тяжести болезни.
http://zdorovyenadom.ru/wp-content/uploads/2018/11/Bol-vnizu-zhivota-Vospalenie-pridatkov-Lechenie-operatsiya-4.mp4
Диагностика заболевания
Необходимы процедуры для правильного диагноза
- Гинекологический осмотр
- Узи органов малого таза
- Анализ крови, мочи
- Сбор мазка на флору
- Лапароскопия и гистероскопия – для более детального обследования
Народные методы лечения
Воспаления яичников народными методами не лечатся!
Применяется, как дополнительное лечение к основному.
Рекомендовано подмывание отварами трав календулы, ромашки.
Спринцевание не рекомендуется.
Показано употребление настоев лечебных растений, гинекологические сборы трав для облегчения симптомов.
Профилактика оофорита
- В первую очередь необходимо наблюдения у врача – гинеколога
- Соблюдения интимной гигиены
- Использование барьерной контрацепции
- Лечение хронических заболеваний мочеполовой системы
- Лечение полового партнера
Дорогие женщины! Самолечением не занимайтесь. Для лечения необходимо знать этиологию болезни, установить возбудителя инфекций. Этого вы не сможете сделать в домашних условиях и народными методами.
Воспаление яичников серьезное заболевание! Очень высока вероятность бесплодия, внематочной беременности с последующим разрывом труб, которая может привести к гибели.
Регулярно наблюдайтесь у специалиста.
Берегите себя, девчонки.
Как развивается оофорит?
Наиболее распространенный путь возникновения воспаления придатков – половой. При сексуальных контактах с больным человеком инфекция проникает в половые пути (влагалище-матка-маточные трубы) и достигает яичников. Кроме того, воспаление яичников может образоваться под действием микрофлоры, находящейся в организме. Это происходит в результате того, что микроорганизмы приобретают патогенные свойства, активируются при благоприятных условиях и вызывают воспалительный процесс.
Симптомы воспаления придатков
Воспаление яичников может быть острым, подострым и хроническим. Острый процесс характеризуется сильными болями внизу живота, а также выраженными болезненными ощущениями со стороны придатков при половом акте. При этом из половых путей женщины могут наблюдаться гнойные выделения с резким неприятным запахом. Нередко присоединяются симптомы интоксикации: общее недомогание, слабость, высокая температура. К тому же, могут развиться нарушение мочеиспускания и кровотечение. При подостром и хроническом течении боли могут иметь менее интенсивный характер, либо усиливаться при менструации. Хроническая форма оофорита при обострении может вызвать нарушения менструального цикла (как правило, задержку или нерегулярные месячные), снижение либидо и затруднение с реализацией оргазма, либо его отсутствие. Воспаление придатков не проходит само собой, если его не лечить, то существует большой риск развития осложнений.
Последствия оофорита
Яичники являются парным органом, основная их функция – выработка половых гормонов и созревание яйцеклеток, которые в маточной трубе оплодотворяются сперматозоидами, и в итоге происходит зачатие. Воспаление яичников часто приводит к сужению маточных труб и возникновению спаек.  Спайки представляют собой плотные тяжи из соединительной ткани, закрывающие просвет, где должны двигаться женские клетки. При этом может возникнуть частичная или полная непроходимость маточных труб. Частичная закупорка может привести к внематочной беременности. А в результате образования полной непроходимости женщина не может зачать ребенка. Воспаление яичников с развитием спаечного процесса в фаллопиевых трубах является одной из ведущих причин женского бесплодия. По данным ВОЗ, у женщин с невозможностью иметь ребенка в 60-70% встречается хронический оофорит и сальпингит.
Спайки представляют собой плотные тяжи из соединительной ткани, закрывающие просвет, где должны двигаться женские клетки. При этом может возникнуть частичная или полная непроходимость маточных труб. Частичная закупорка может привести к внематочной беременности. А в результате образования полной непроходимости женщина не может зачать ребенка. Воспаление яичников с развитием спаечного процесса в фаллопиевых трубах является одной из ведущих причин женского бесплодия. По данным ВОЗ, у женщин с невозможностью иметь ребенка в 60-70% встречается хронический оофорит и сальпингит.
Лечебные мероприятия
Терапия оофорита проводится в зависимости от возбудителя, который вызвал воспаление яичников. Если виновником заболевания стала патогенная бактериальная флора, то назначают антимикробные средства, а если – вирусы, то противовирусные препараты, например, Виферон. Данное лекарство в комплексной терапии останавливает рост и размножение вирусов, а также делает здоровые клетки невосприимчивыми к вирусным агентам. Основное действующее вещество в составе препарата – альфа-2b интерферон усиливает действие макрофагов, которые уничтожают чужеродные частицы. Среди вирусов, приводящих к воспалению придатков, отмечаются: вирус простого герпеса, вирус папилломы человека и другие.
Вспомогательные средства
В схеме лечения оофорита обязательно учитывается наличие осложнений и сопутствующих заболеваний, которые могут утяжелить течение болезни. Помимо этого, применяются поддерживающие методы, за счет которых быстрее купируются симптомы интоксикации, и тем самым, легче переносится заболевание. При наличии спаек назначаются рассасывающие средства, физиотерапия. При нагноении может использоваться пункция с отсасыванием содержимого из яичников и введением в очаг воспаления медикаментов. В запущенных случаях возможно оперативное вмешательство с удалением придатков и маточных труб. Нередко оофорит возникает на фоне снижения защитных сил. В таких случаях врач может рекомендовать комплексную терапию с препаратом Виферон Суппозитории, благодаря которому восстанавливается система эндогенного интерферона и усиливается производство антител.
Loading …
Пройти другие опросы
Читайте также:

Герпес в интимной зоне

Профилактика простуды у детей до года

Кашель у ребёнка: виды и причины
Причины развития болезни
Основной причиной развития воспаления является проникновение бактерий прочих других болезнетворных микроорганизмов в яичники и другие органы малого таза. Заражение может произойти разными способами. Чаще всего встречается восходящий путь проникновения инфекции. Бактерии проникают из уретры, прямой кишки, влагалища и других органов женской половой системы.
В качестве возбудителя чаще всего выступают грибки, кишечная палочка, стафилококки и другие болезнетворные организмы. Частой причиной развития воспаления являются венерические заболевания. К другим причинам относится несоблюдение правил гигиены, частая смена половых партнеров, снижение общего и местного иммунитета.
Однако встречаются случаи и нисходящего проникновения инфекции в придатки. Причиной болезни может быть воспалительный процесс около придатков, например, воспаление аппендицита. В редких случаях заболевание развивается при попадании бактерий в придатки через зараженную кровь. В таком случае развивается тяжелая форма сепсиса. Еще одной причиной развития заболевания является генитальный туберкулез, который развивается при попадании в органы малого таза палочки Коха.
При проникновении в придатки кишечной палочки, стафилококка или стрептококка воспалительный процесс чаще всего затрагивает только одну сторону. Генитальный туберкулез, как правило, вызывает двустороннее воспаление придатков.
Болезнетворные микроорганизмы, проникающие в слизистую оболочку матовых труб, распространяются на мышечные и серозные волокна. После чего воспалительный процесс распространяется на клетки эпителия. При отсутствии своевременного лечения или развития хронической формы болезни возникает вероятность появления воспалительного процесса, который поражает яичники, маточную трубу и может привести к возникновению тубоовариального абсцесса. В результате хронического воспаления придатков образуются множественные спайки, которые приводят к снижению способности к сокращению матовых труб, ограничивают подвижность и нормальную активность реснитчатого эпителия.
К основным факторам развития болезни относится переохлаждение органов малого таза, стресс и прочие причины, которые приводят к снижению защитных функций организма. Но при отсутствии болезнетворных микроорганизмов в придатках и яичников, и даже при наличии факторов, которые провоцируют воспалительный процесс, заболевание развиться не может.
Признаки болезни
Воспаление придатков может быть острым и хроническим. Кроме того, заболевание имеет несколько стадий развития. Именно от стадии и формы болезни и зависят ее признаки. Острое заболевание придатков дает четкую картину воспаления. Картина хронического воспалительного процесса может быть смазанной, поэтому точный диагноз сможет поставить только опытный врач.
Токсическая стадия
На токсической стадии возникают симптомы, которые свидетельствуют об интоксикации. В таком случае может возникнуть повышенная температура тела, которая иногда достигает отметки в 40 градусов. Кроме того, могут наблюдаться такие симптомы как болезненность в нижней части живота, озноб, рвота и понос.
Дополнительно могут наблюдаться симптомы и со стороны половой системы. К ним относятся кровотечения или обильные выделения. На данной стадии симптомы сохраняются на протяжении 7-10 дней. Если вовремя не было проведено лечение, болезнь переходит на вторую стадию. Также на данной стадии возможно развитие хронического воспаления.
Септическая фаза
Вторая стадия болезни – септическая. Она характеризуется усилением имеющихся симптомов. При этом может возникнуть общее ощущение слабости и головокружение. Наибольшую опасность несет формирование гнойного тубоовариального образования, которое может перфорироваться. В результате чего, инфекция распространится на все органы малого таза и брюшины, что приведет к тяжелому сепсису. При отсутствии должного лечения септическая форма болезни может привести к смерти.
Хроническое воспаление
Опасность несет и хроническая форма воспаления придатков. Симптомы в хронической форме имеют слабо выраженный характер, поэтому на данной стадии распознать болезнь может только опытный специалист. Хроническая форма характеризуется возникновением тупой боли внизу живота, которая может быть постоянной или только в определенной фазе цикла.
Также наблюдается нарушение менструального цикла, снижение или увеличение количества выделений, незначительное повышение температуры, общее ухудшение самочувствия. Могут возникать и такие признаки, как снижение либидо, а также боль и неприятные ощущения во время полового акта и после него.
При длительном течении признаки болезни могут расшириться. Это связано с высоким риском распространения инфекции на органы малого таза и брюшной полости. В результате чего, могут возникать заболевания выделительной системы и желудочно-кишечного тракта.
Лечение
Воспаление придатков – серьезное заболевание, которые требует своевременного и квалифицированного лечения. В острой форме оно лечится в условиях стационара. Терапия включает в себя постельный режим, состояние покоя, соблюдение диеты и нормального питьевого режима.
Основой лечения острого воспаления является антибактериальная терапия, которая нацелена на уничтожение возбудителя инфекции. Назначение препарата основывается на возбудителе, поэтому предварительно требуется определить, какой вид болезнетворных микроорганизмов вызвал воспаление. В зависимости от возбудителя могут быть назначены антибиотики пенициллиновой, тетрациклиновой и других групп.
При тяжелой форме болезни рекомендуется сочетание различных групп антибактериальных препаратов. Например, к пенициллину добавляется метронидазол. Для улучшения общего состояния и ускорения выздоровления дополнительно назначаются обезболивающие препараты, средства для снятия интоксикации и общеукрепляющая терапия.
При возникновении гнойного воспаления придатков может потребоваться и операционное лечение. Оптимальным решением станет лапароскопическое хирургическое вмешательство, включающее в себя удаление гнойного содержимого с возможным последующим введением антибактериальных препаратов. При тяжелом сепсисе может потребоваться и полное удаление придатков.
После устранения острого состояния назначается курс физиотерапии. К наиболее эффективным процедурам относится ультразвук, элекрофорез и вибромассаж. Данные методы лечения достаточно эффективны и при хронической форме болезни. Чтобы избежать возникновения спаечного процесса, рекомендуется после лечения курс орошений, лечебных ванн и парафинотерапия. После операционного лечения воспаления придатков врачи рекомендуют санаторно-курортное лечение для восстановления организма, минимизации физической и эмоциональной нагрузки.
Оофорит — воспалительный процесс в яичниках
Оофорит (от греч. Oophoron – яичник) — острый или хронический воспалительный процесс, поражающий яичники. Из-за близкой анатомической связи с другими органами малого таза, воспаление яичников у женщин редко протекает изолированно. Часто в процесс оказываются вовлечены маточные трубы, что носит название — сальпингоофорит (аднексит). Оофориты бывают односторонними, когда поражён один из яичников, но в большинстве своём заболевание двухстороннее.
Пути проникновения инфекции в яичники
Воспаление яичников развивается из-за внедрения в органы мочеполовой сферы инфекционного агента. Проникнуть микроорганизмы могут четырьмя путями.
- Восходящий путь — наиболее распространённый вид передачи возбудителя. Микрофлора из влагалища или мочеиспускательного канала попадает в цервикальный канал, затем распространяется в матку, маточные трубы, яичники и брюшную полость. Некоторые возбудители способны фиксироваться на движущихся сперматозоидах и проникать в полость матки.
- Гематогенный путь предполагает наличие очага инфекции в организме, из которого через кровяное русло инфекция переносится на гонады. Такой путь инфицирования в большей мере характерен для туберкулёзного процесса.
- Лимфогенный путь передачи реализуется через сосуды лимфатической системы. Как правило, это случается при травмах эндометрия (выскабливание полости матки, аборт, длительное ношение внутриматочной «спирали»).
- Контактный путь осуществляется в результате непосредственного контакта с органом, где уже поселилась инфекция. Зная, где находятся яичники у женщины, можно предвидеть передачу инфекции на один или оба органа. При остром аппендиците воспаление может затрагивать правый яичник, при воспалении мочевого пузыря, толстой кишки, как правило, возникает двухсторонний оофорит.
Самые частые возбудители воспаления в яичниках
Большинство воспалительных заболеваний органов малого таза вызвано инфекцией, передающейся преимущественно половым путём. Основными возбудителями являются гонококки и хламидии, несколько реже трихомонады, микоплазма, уреаплазма. Эти микроорганизмы являются патогенными для человека, то есть в норме они должны отсутствовать, а при внедрении в организм даже небольшого количества бактерий, развивается патологический процесс.
Помимо патогенных возбудителей, выделяют группу условно-патогенных микробов. Это значит, что такая микрофлора может существовать в организме в небольшом количестве, не причиняя вреда. Однако при снижении иммунитета происходит интенсивный рост флоры, которая впоследствии способна спровоцировать заболевание.
Такими микроорганизмами являются: кишечная палочка, стафилококк, клебсиелла, протей, гемофильная палочка, стрептококк. В редких случаях источником заболевания является микобактерия туберкулеза — палочка Коха.
Факторы, предрасполагающие к развитию воспаления яичников у женщин
Они таковы:
- ранняя сексуальная активность. У девочек-подростков ещё не до конца сформирован защитный барьер слизистой влагалища, поэтому любое нарушение тонкого баланса микрофлоры приводит к развитию заболевания;
- частая смена половых партнёров, отказ от барьерных методов контрацепции повышает риск развития ЗППП;
- внутриматочные манипуляции и частые воспаления половой сферы предрасполагают к оофоритам;
- снижение иммунитета в результате сильных стрессов, голодания, переохлаждения, простудных заболеваний приводит к истощению адаптационных сил организма и невозможности противостоять инфекции;
- заболевания смежных органов: цистит, уретрит, аппендицит.
Возможно одновременное воспалительное поражение яичника и аппендикса. Такое состояние называется аппендикулярно-генитальный синдром. Оофорит в этом случае будет односторонним. Чаще встречается у девочек-подростков, а источником инфекции является кишечная палочка.


Какими симптомами проявляются оофориты у женщин?
Клиническая картина оофорита зависит от стадии заболевания. При остром течении пациентку беспокоят сильные ноющие боли внизу живота. При одностороннем воспалении болевые ощущения сосредоточены в правой или левой подвздошной области. Если в процесс вовлечены оба яичника, то боль распространяется на нижние отделы живота, может иррадиировать в поясницу, паховую область, бедро или копчик. Усиление болевого синдрома отмечается при физическом усилии, занятиях сексом, во время месячных.
Ещё одним симптомом острого процесса является подъем температуры до 38-39 градусов, общая слабость, недомогание. Изолированное воспаление яичников обычно не сопровождается патологическими выделениями из половых путей. Из-за близости расположения мочевого пузыря нередко наблюдается учащённое мочеиспускание.
Для подострого и хронического процесса характерна стёртая клиника. Болевой синдром будет менее выраженным. Температура тела повышается как правило до субфебрильных цифр — 37,5-37,9 градусов. Вне обострения симптомы обычно отсутствуют.
Яичники — парные органы, которые вырабатывают половые гормоны. Из-за воспалительного процесса синтез стероидов может снижаться. В результате этого некоторые женщины могут отметить нарушение менструального цикла, появление симптомов ПМС, снижение полового влечения и неприятные симптомы во время секса.

Диагностика воспаления яичников
Для верификации оофорита необходимы: вагинальный осмотр, УЗИ, лабораторная диагностика.
Пальпация области придатков при влагалищном исследовании резко болезненная. Яичники увеличенны из-за полнокровия и отёка, подвижность их ограничена. В дополнение к вагинальному осмотру проводится ультразвуковая диагностика, помогающая обнаружить воспалительные изменения в яичниках, а также дифференцировать оофориты от другой патологии.
В острой фазе процесса в лабораторных анализах крови появляются маркёры воспаления: увеличение СОЭ и лейкоцитов, рост С-реактивного белка. Ведущим критерием заболевания является обнаружение возбудителя. С этой целью выполняется микроскопия мазка, посев отделяемого из цервикального канала.
Отсутствие возбудителей и признаков воспаления в мазке из влагалища не исключает возможность оофорита!
Большой информативностью обладают методы иммунофлуоресцентного анализа и ПЦР, позволяющие идентифицировать возбудителя.
Комплексный подход к лечению воспаления яичников
Лечение оофорита заключается в устранении возбудителя инфекции, уменьшении признаков воспаления, а также предотвращении возможных осложнений.
Основные группы лекарственных препаратов системного действия
Главный принцип лечения оофоритов заключается в уничтожении возбудителя. С этой целью показано назначение антибактериальных препаратов.
Универсального антибактериального препарата не существует. Противомикробные препараты должны назначаться, учитывая чувствительность возбудителя к лекарственным средствам. Кроме того, различные виды возбудителей восприимчивы к разным группам антибиотиков. Однако лечение может потребоваться до установления чувствительности. В этой ситуации прибегают к антибиотикам широкого спектра действия.
Согласно Европейским рекомендациям, наиболее успешно в терапии воспаления яичников применяются комбинации антибиотиков из групп цефалоспоринов (Цефтриаксон, Цефокситин), тетрациклинового ряда (Доксициклин), фторхинолонов (Офлоксацин, Ципрофлоксацин), противомикробных средств (Метронидазол). Полный курс антибактериальной терапии составляет 7-14 дней.
Местная терапия
Для облегчения болевого синдрома и снижения температуры назначаются нестероидные противовоспалительные средства (Диклофенак, Индометацин, Нурофен). Использование этих препаратов в форме свечей помогает добиться более быстрого эффекта и облегчения симптомов.
Хорошим эффектом в составе комплексного лечения воспалительных заболеваний органов малого таза обладают тампоны с Димексидом. Для этого препарат разводится водой. Смоченные в растворе тампоны ставятся во влагалище.
Физиопроцедуры
Большой эффективностью в лечении оофоритов обладает физиотерапия. Хороший вспомогательный эффект оказывают магнит, импульсные токи, озокеритовые аппликации, электрофорез с лекарственными препаратами, лазерное облучение крови. Однако стоит помнить, что любые процедуры должны применяться только по назначению врача.
Фитотерапия
Средства народной медицины помогают уменьшить болевой синдром, улучшить микроциркуляцию и регенерацию тканей. Общим благоприятным эффектом обладают отвары ромашки, алоэ, грецкого ореха и шиповника. Большой популярностью пользуется сбор мать-и-мачехи и донника. Травяные отвары применяются внутрь.
Средства нетрадиционной медицины имеют лишь вспомогательный эффект при длительном применении. Основное лечение должен назначить специалист!
Общеукрепляющие процедуры
В качестве подспорья для реабилитации и укрепления организма хорошо зарекомендовали себя иглорефлексотерапия, минеральные ванны и грязелечение. В период выздоровления можно отправиться на санаторно-курортное лечение.
Приём витаминных комплексов и минеральных добавок устраняет дефицит необходимых элементов и помогает организму бороться с инфекцией.
Хирургический подход к лечению оофоритов
Хирургическое лечение показано при появлении симптомов раздражения брюшины. Клиника острого живота наблюдается при развитии осложнений оофорита — распространение воспаления на брюшину и смежные органы. Операция необходима при любом гнойном процессе в брюшной полости (пиовар, пиосальпинкс, гнойный аднекстумор).
Как правило, операция проводится лапароскопическим доступом. Через небольшие (около 1 см) проколы передней брюшной стенки в полость живота вводится видеокамера и специальные инструменты.
Лапароскопия потребуется в неясных случаях, когда диагноз до конца не понятен. Такой вид доступа позволяет оценить состояние органов брюшной полости и таза и в сомнительных случаях провести дифференциальную диагностику заболеваний, имеющих схожую клиническую картину. Кроме того, лапароскопический доступ значительно сокращает сроки реабилитации по сравнению с лапаротомической операцией (через разрез), и, что немаловажно, имеет лучший косметических эффект.
Осложнения оофорита
Согласно статистике, осложнения острого оофорита встречаются у каждой четвертой женщины, перенёсшей заболевания.
К ранним осложнениям относятся:
- пиовар — формирование абсцесса яичника;
- гидросальпинкс — накопление жидкости в просвете фаллопиевых труб;
- тубоовариальный абсцесс;
- разрывы абсцессов, приводящие к перитониту.
Отдалённые последствия
При запоздалом или неполном лечении острого оофорита процесс склонен к хронизации. Очень часто воспаление яичников приводит к образованию спаек в брюшной полости. Спаечный процесс может привести к частичной или полной непроходимости труб, что влечёт за собой бесплодие. При частичной трубной непроходимости в 6-10 раз увеличивается риск внематочной беременности.
Помимо трубно-перитонеального бесплодия спайки брюшной полости могут способствовать развитию такого осложнения, как кишечная непроходимость.
Хронический оофорит приводит к частичному замещению яичниковой ткани на рубцовую, что приводит к снижению гормональной активности гонад, что негативно сказывается на менструальной и репродуктивной функции женского организма.
При своевременном и корректном лечении прогноз заболевания в целом благоприятный. Следует помнить, что при наступлении клинического улучшения лечение должно осуществляться в полном объёме. Самовольно прерванное лечение способствует развитию осложнений и переходу заболевания в хроническую форму.
Профилактика воспалительных заболеваний яичников
Для того чтобы предупредить заболевание и неприятные последствия, необходимо соблюдать следующие правила:
- посещать акушера-гинеколога с превентивной целью не менее одного раза в год;
- своевременно и полностью лечить воспалительные заболевания мочеполовой системы;
- исключить случайные половые связи, использовать барьерную защиту;
- все внутриматочные манипуляции должны проводиться по строгим показаниям;
- отказаться от абортов;
- избегать переохлаждений;
- не пренебрегать личной гигиеной.
Заключение
Воспалительные заболевания женской половой сферы, в том числе оофориты, не теряют своей актуальности. Большой проблемой для гинекологов стала тенденция к бессимптомному течению заболевания и формированию устойчивости возбудителя инфекции к антибактериальным препаратам. Своевременные визиты к акушеру-гинекологу и соблюдение рекомендаций специалиста являются залогом женского здоровья.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





(2 оценок, среднее: 5,00 из 5)
![]()
Загрузка…
Причины появления болезни
Воспаления часто указывают на наличие и активное развитие инфекций в организме.
В большинстве случаев возбудителями аднексита являются:
- гонорея;
- трихомоны;
- хламидии.
Патогенные микроорганизмы активно развиваются и размножаются, если иммунитет ослаблен. Проникнув внутрь, инфекция будет находиться в скрытом состоянии до той поры, пока защита не даст сбой.
Спровоцировать снижение функции иммунной системы могут следующие факторы:
- психологическое или физическое переутомление;
- нарушение режима дня;
- нерациональное питание;
- частое пребывание в стрессовых ситуациях;
- простудные заболевания, которые были перенесены недавно;
- переохлаждение.
Воспаление придатков у женщин способны спровоцировать излишне активные сексуальные отношения и незащищенные половые акты. Они способствуют появлению инфекции в организме.
Негативным фактором, провоцирующим развитие воспалительного процесса, становиться скорое возобновление половой жизни у женщины, которая недавно родила малыша. В этот период иммунная система еще ослаблена и не способна противостоять патогенной микрофлоре.
Формы заболевания
Начинать лечение воспаления придатков у женщин нужно с определения стадии болезни. Выделяют три формы развития аднексита:
- хроническая;
- острая;
- подострая.
Любая из стадий сопровождается определенной симптоматикой и опасна для организма. Отсутствие правильного лечения усугубит ситуацию, и последствия от болезни будут тяжелее.
Острая форма заболевания
Эта стадия развития заболевания наступает сразу по окончании скрытого периода развития инфекции. Симптоматика данной формы явно указывает на наличие проблем в гинекологической сфере. Начальная стадия воспаления придатков сопровождается следующими симптомами:
- увеличение температуры тела;
- наличие гнойных влагалищных выделений, имеющих неприятный запах;
- озноб;
- наличие дискомфорта и болей во время половых актов;
- повышение потоотделения;
- снижение сексуального влечения;
- сильные головные боли;
- трудности с мочеиспусканием;
- нарушение менструального цикла.
Большинство признаков подтверждают присутствие в организме сильного воспалительного процесса. О развитии аднексита свидетельствует проблемы с регулярностью менструального цикла и болевые ощущения в области половых органов.
Подострая форма заболевания
На этой стадии признаки воспаления придатков идентичны вышеперечисленным симптомам. Обусловлено это тем, что подострая форма представляет собой периодическое возникновение обострений. Интенсивность всех симптомов снижена. Не исключается и полное отсутствие признаков болезни. В таком случае сильно затрудняется диагностирование и контроль хода лечения. На наличие заболевания в этой стадии указывают:
- нерегулярный менструальный цикл, часто месячные сопровождаются болями;
- незначительное снижение сексуального влечения;
- боли, возникающие внизу живота, которые носят приступообразный характер.
Подострая стадия постепенно переходит в хроническую. Верная терапия облегчит состояние и не позволит развиться тяжелым осложнениям.
Хроническая форма заболевания
Перейдя в эту стадию, большая часть болезней половой сферы теряют характерные признаки. Воспаление придатков сопровождается симптомами, которые присущи подострой форме, при этом они менее выражены. Симптоматика следующая:
- наличие невыносимой боли при половом акте;
- короткий период менструаций, который не превышает двух суток;
- отсутствие сексуального влечения;
- присутствие кишечных расстройств;
- невозможность забеременеть;
- наличие кровянистых влагалищных выделений.
Хроническая стадия нередко переходит обратно в подострую. Подобное явление происходит из-за сильного снижения защитной функции иммунной системы. Такое возникает при значительном переохлаждении организма или при длительном нахождении в стрессовой ситуации. Обратиться за гинекологической помощью стоит, если наблюдается несколько признаков воспаления придатков, самостоятельное лечение часто приводит к осложнениям и бесплодию.
Диагностирование
Прежде чем сделать предварительные выводы и поставить диагноз, гинеколог соберет анамнез. Диагностика воспаления придатков ценна, но лечение врач назначит только после уточнения степени поражения организма и определения возбудителя заболевания. Аднексит является одной из болезней половой сферы, требующей инструментального вмешательства при диагностировании.
Сначала врач проводит клинический осмотр пациентки в гинекологическом кресле. Точная картина заболевания не всегда становится ясной, поэтому гинеколог назначает проведение ультразвуковой диагностики. Процедура позволит выявить изменение половых органов, а также подтвердить наличие воспаления в организме. Крайне редко специалистом назначается проведение МРТ. Обычно метод диагностики используют при подозрении на онкологию.
Обязательным этапом для постановки диагноза становится сдача анализов. Они помогают определить точную разновидность возбудителя заболевания. Врач назначает:
- биопосев;
- ПЦР;
- исследование мазка под микроскопом.
Биоматериалом служат вагинальные выделения пациентки либо кровь. Редко используют для проведения анализа образец из ротовой полости. Общий анализ крови позволит подтвердить присутствие воспаления в организме, но не определит штамм патогенных микроорганизмов.
Как лечить воспаление придатков: способы народной и традиционной медицины
Терапия направлена на уничтожение инфекции, восстановление пораженных заболеванием тканей и снятие болей. Воспаление придатков у женщин лечат не только с помощью антибиотиков, но и поддерживающими иммунитет препаратами.
Медикаментозная терапия
Лекарственные средства выбираются с учетом индивидуальных особенностей пациентки и наличия аллергии. Обычно назначают следующие антибиотики:
- Гентамицин;
- Клафоран;
- Цефобид;
- Цефазолин;
- Ципрофлоксацин;
- Доксициклин;
- Офлоксацин;
- Линкомицин.
Специалисты для эффективного лечения используют комплексное применение вышеперечисленных средств.
Помимо антибиотиков назначаются лекарства, обладающие противовоспалительным действием:
- Дифлюкан;
- Ибупрофен;
- Орфтофен.
Для лечения воспаления придатков у женщин применяются антигистаминные препараты, которые снижают риск возникновения аллергических реакций. Популярными средствами этой категории являются Зодак, Зиртек, Эриус.
Хирургическое вмешательство может потребоваться на начальной стадии развития болезни. Прибегают к операции в следующих случаях:
- спайки в органах малого таза;
- формирование гнойной полости;
- потеря проходимости маточной трубы.
Терапия в вышеперечисленных случаях проводится в условиях стационара. Дома справиться с заболеванием невозможно.
Лечение воспаления придатков у женщин «бабушкиными рецептами»
Средства народной медицины способствуют остановке развития воспаления и распространения инфекции. Но вылечить пациентку они не способны, так как убить патогенные микроорганизмы могут лишь антибиотики.
В терапии аднексита используют следующие рецепты:
- Для лечения применяют отвар из смеси корней — чернобыльника, девясила, пиона, крушины и кровохлебки. Достаточно двух столовых ложек, залитых половиной литра горячей воды. Отвар кипятится на слабом огне около получаса, столько же остужается и процеживается. Принимается по половинке стакана 3-4 раза в день. Чтобы улучшить вкусовые качества целебного напитка добавляют мед. Этот продукт пчелиного производства способствует укреплению иммунитета и дает организму силы на борьбу с инфекцией.
- Берут такое лечебное растение, как боровая матка и его высушенные листья измельчают. Столовая ложка лечебной травы заливается кипящей водой, достаточно одного стакана. Оставляют настаиваться, через два часа процеживают. Принимается полученный отвар по трети стакана. Рекомендуется употреблять за 30 минут до приема пищи трижды в сутки. Длительность курса — месяц. Закончив терапию отваром боровой матки, два месяца рекомендуется попить настой из якутки полевой. Для приготовления напитка в стакан кипятка добавляют столовую ложку высушенной травы. Настаивают и через четыре часа процеживают. Разовая порция — одна чайная ложка. Принимается отвар 3-4 раза в сутки.
- В одинаковой пропорции берут высушенные, предварительно измельченные цветы мать-и-мачехи, золототысячника и донника. Добавляют в полученную смесь стакан кипятка и оставляют настаиваться. Через час с помощью марли отвар процеживают. Остывшее лекарство принимают по половинке стакана дважды в день. Лечение этим способом предполагает воздержание от ведения половой жизни на протяжении полного курса.
Профилактические действия
Основными принципами профилактики воспалительного процесса являются:
- ограничение случайной половой связи;
- регулярное проведение обследований у гинеколога;
- использование надежных методов контрацепции, способных защитить от заболеваний, передающихся половым путем;
- планирование рождения ребенка только после проведения обследований на ИППП и осмотра врача-гинеколога;
- правильная терапия воспалений влагалища и шейки матки.
Соблюдение простых правил позволит избежать возникновения патологии. При наличии признаков болезни обязательно посетите врача. Гинеколог подскажет, как лечить заболевание и избежать последствий воспаления придатков в виде серьезных патологий репродуктивной сферы, включая бесплодие.
Отсутствие правильного лечения способствует развитию онкологических заболеваний. Для предотвращения негативных последствий достаточно проявить заботу об иммунной системе и упорядочить половую жизнь. Любую болезнь, в том числе и аднексит, женщине всегда проще предотвратить, чем сложно и долго лечить.
Стоимость услуг врача-гинеколога
| Консультация гинеколога | 650.00 |
| Назначение обследований | 650.00 |
| Взятие материала для исследований | 350.00 |
Смотреть все цены
Записаться на прием
Смотрите также

Урология для женщин

Женская консультация
Бактериальный вагиноз
Причины развития воспаления придатков у женщины
Прогрессирование воспаления женских половых органов зависит от состояния защитных способностей организма и биологических особенностей возбудителя. Во влагалище здоровой женщины постоянно присутствуют различные виды микроорганизмов.
Стойкость вагинальной экосистемы базируется на соотношении между микрофлорой, продуктами метаболизма микрофлоры, уровнем эстрогенов в организме и уровнем рН влагалищного содержимого.
Микроорганизмы, которые присутствуют во влагалище, при определенных условиях, могут становиться высоко вирулентными и привести к возникновению воспалительного процесса.
Барьером на их пути стают физиологические защитные механизмы, к которым относятся факторы общего и местного иммунитета, бактерицидные свойства влагалищного секрета.
Слизистая пробка, что находится в цервикальном канале, также содержит противобактерийные вещества — лизоцим, лактоферрин, комплемент, иммуноглобулины классов А, М, G.
Влияние эстрогенов обеспечивает созревание клеток эпителия и накопления в нем гликогена, который используют для своей жизнедеятельности палочки Додерлейна.
- А снижение продуцирования эстрогенов, в том числе и возрастное, нарушает условия механизма самоочищения и способствует размножению патогенной флоры.
- Применение химических контрацептивов, без обоснованное назначение спринцеваний нарушает микробиоценоз влагалища и снижает защитные свойства его слизистой оболочки. В таких условиях возбудителями воспаления легко могут стать любые микроорганизмы, но в большинстве случае в развитие заболевания участвуют ассоциации из нескольких возбудителей.
Признаки воспалительного процесса в яичниках и придатках
Выделяют несколько вариантов развития воспаления и, соответственно, клинической картины:
- сальпингит без показателей раздражения тазовой брюшины;
- с признаками раздражения;
- с закупоркой маточных труб и развитием трубнояичниковой опухоли;
- разрыв тубоовариальной опухоли.
При сальпингите без проявлений поражения тазовой части брюшины пациентки жалуются на недомогание, боль внизу живота.
Также большинство пациенток отмечают появление гнойные, сукровичные или кровянистые выделения из половых путей.
В клиническом анализе крови (ОАК) наблюдаются изменения, характерны для воспаления — возрастает СОЭ, увеличивается количество лейкоцитов.
При втягивании в патологический процесс и брюшины, боль нарастает, развивается озноб, дизурическе расстройства.
Иногда симптомы воспаления яичников становятся весьма схожи с признаками аппендицита, что доставляет порой диагностические трудности.
Кроме общего анализа, перемены будут и в биохимическом анализе крови — повышается количество С-реактивного пептида, и снижается альбумино-глобулиновый коэффициент.
Особо наглядная клиника при третьей модификации течения — тубоовариальной опухоли.
При пальпации живота отмечается боль, защитное напряжение мышц передней чревной стенки. При воспалении правого яичника признаки могут походить на острый аппендицит.
Бимануальное прощупывание выявляет увеличенные и болезненные яичники, ткани пастозные. Подвижность ограничена, очертания нечеткие, при попытке смещения возникает резкая боль.
При обострении хронического воспаления яичников наряду с жалобами на боль характерны слабость, утомляемость, нарушение аппетита и сна, раздражительность.
Если поставили диагноз —киста яичника — смотрим подробнее по ссылке.
А тут если — эндометриоз.
Диагностика
Только тщательно собранный анамнез, адекватная расценка общего самочувствия и показаний гинекологического контроля, данные обязательных клинических анализов крови, мочи, бактериологические и бактериоскопические исследования эксудата и гноя, применение УЗИ, а в случаях надобности и лапароскопической диагностики позволяют поставить окончательный диагноз и тяжесть заболевания. Определив природу возбудителя, можно выбрать адекватную лечебную тактику.