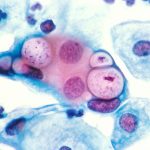
Когда мы вспоминаем о гриппе, ОРВИ и прочих простудных «гадостях»? Поздней осенью, накануне периода подъема заболеваемости. А вот о хламидиозе не следует забывать в течение всего календарного года, в особенности тем, кто любит, говоря эзоповым языком, новые знакомства, новые впечатления… Не рискну назвать хламидиоз самой распространенной половой инфекцией, тем более что в разных источниках ему отводят то лидерство в этой малопочетной номинации, то награждают эпитетом «одно из». Хотя это, по большому счету, не так уж и важно: очевидно, что заболеваемость хламидиозом настолько высока, что впору бить во все колокола. Хламидиоз, конечно, не гепатит С и не туберкулез, но при недостаточно серьезном к нему отношении способен привести к серьезным осложнением, например, к бесплодию.
Хламидиоз вызывается бактерией Chlamydia trachomatis, паразитирующей внутри клетки, что роднит ее с вирусом. Поражается при этом не только, как это можно было предположить, мочеполовая система, но и костная, зрительная система.
Причины хламидиоза
Инфекция в подавляющем большинстве случаев передается половым путем. До недавнего времени считалось, что это единственный путь передачи инфекции (держа в уме еще возможность заражения новорожденного при прохождении его через родовые пути инфицированной матери). Ведь хламидия вне человеческого организма отнюдь не являет собой образец стойкости и довольно быстро «дает дуба». Но все-таки контактно-бытовой путь передачи микроорганизма возможен, что и было подтверждено: как выяснилось, хламидия сохраняет способность к существованию на предметах общего пользования (посуда, полотенца и другие хлопчатобумажные ткани) до 2-ух дней при комнатной температуре. Таким образом, в банях, бассейнах, туалетах надо быть начеку.
Тем не менее, ведущая роль в заражении хламидиозом принадлежит половому пути. Риск заражения при незащищенном сексуальном контакте составляет 50 на 50, а это значит, что презерватив по праву зовется «изделием №1» и должен входить в джентльменский набор «молодого повесы» в обязательном порядке.

Растет риск заражения и при начале «взрослых» отношений в раннем возрасте, при ослабленном иммунитете, при использовании средств оральной контрацепции (это способствует отказу от презерватива, создавая предпосылки к заражению), с ростом количества половых партнеров.
Симптомы хламидиоза
Сначала, как водится, хламидия ничем не выдает свое присутствие в организме человека: иммунная система ее не распознает, а сам микроб вместе с тем еще и выделяет особое защитное вещество. Скрытое течение заболевания длится от 2 до 4 недель. Затем есть два варианта: хламидиоз так и будет протекать бессимптомно (это случается у 50% мужчин и 70% женщин, которые, сами того не ведая, «сеют разумное, доброе, вечное», насколько позволяет их либидо) или же начнет доставлять своему носителю определенные лишения и невзгоды.
Симптомы хламидиоза у женщин:
- белесое или желтое выделение из влагалища с запахом несвежей рыбы;
- при сексуальном контакте и после него возможны кровотечения;
- боли внизу живота или тазовые боли;
- акт мочеиспускания становится крайне неприятен, ввиду наличествующего зуда и жжения;
- боль при сексуальном контакте;
- возможен небольшой подъем температуры с ощущением общего недомогания.
Симптомы хламидиоза у мужчин:
- белесые выделения из уретры полового члена;
- зуд и жжение при мочеиспускании;
- поясничные и генитальные боли, отечность тестикул;
- наличие в моче нитевидных полос гноя, ее помутнение;
- субфебрильная температура, слабость.
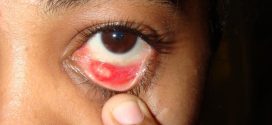
В некоторых случаях может развиваться анальный хламидиоз. В данном случае вышеописанные выделения и кровоточивость будут наблюдаться в прямой кишке. Возможен также и хламидиоз горла, при котором возможны выделения из глаз (хламидийный конъюнктивит).

Диагностика хламидиоза
Хламидиоз с диагностической точки зрения довольно непростое заболевание. По причине немалой стоимости диагностических процедур он приносит неплохие дивиденды платным медицинским центрам. Есть несколько способов выявления хламидиоза. И у каждого есть свои преимущества и недостатки:
- микроскопическое исследование — наиболее простой метод, при котором специально окрашенный мазок с пристрастием изучают под микроскопом. Но выявить болезнь таким способом можно не более чем в 10% случаев, т.к. обычно хламидиоз является хронической инфекцией, а, значит, микроорганизмы проникают в толщу слизистых оболочек, откуда взять мазок не представляется возможным;
- метод высевания хламидий на культуры живых клеток. Этот высокочувствительный метод позволяет «срезать» автоматной очередью сразу двух зайцев: выявить хламидий и подобрать селективный антибиотик. Но данный метод довольно трудоемок и требователен к используемому лабораторному оборудованию;
- РИФ-метод, при котором биологический материал пациента сначала обрабатывается иммунной сывороткой, в которой содержатся противохламидийные антитела, после чего подвергается воздействию флюоресцирующего реагента. Полученный образец рассматривают под микроскопом. Присутствующие в нем хламидии ярко выделяются среди прочего содержимого. По чувствительности этот метод не уступит предыдущему (если не сказать большего). Однако РИФ не позволяет дифференцировать погибших хламидий от живых, что зачастую подталкивает врача к назначению абсолютно не требующегося повторного лечения. В связи с этим данный метод хорош лишь для первичной диагностики, а в качестве посттерапевтического метода хорош предыдущий;
- метод полимеразной цепной реакции (который мало кто знает) или ПЦР (который знают все). Метод показывает практически стопроцентный результат, но он очень уж «капризный». Если в исследуемом материале есть хотя бы малейшие посторонние примеси — точного результата можно и не получить.
Лечение хламидиоза
Сколько врачей — столько и различных схем лечения хламидиоза. Но есть и общие непоколебимые ни годами, ни врачебной оригинальностью принципы: это антибиотикотерапия. В данном случае — антибиотики тертрациклинового ряда (тетрациклин, доксициклин), фторхинолоны (офлоксацин, абактал), макролиды (азитромицин, эритромицин). В обязательном порядке показан прием иммуномодуляторов (генферон, циклоферон, неовир).
При хламидиозе у беременных ориентируются на безопасность антибиотика. Таковым является спирамицин (ровамицин).
Данную статью ни в коем случае не стоит воспринимать руководством к действию: самолечению здесь не место. Можно так «испортить» себя, что потом на вас не будет действовать ни один антибиотик.
Во время лечения следует воздержаться от половых контактов, употребления алкоголя. Если врач назначил тетрациклины, то из рациона питания вычеркивается вся «молочка», газированные напитки и ограничивается пребывания под прямыми лучами солнца, т.к. кожа в этот период фотосенсибилизируется, и можно обгореть.
В среднем курс лечения хламидиоза длится около 3 недель, иногда больше. В семье не должен лечиться кто-то один: обязательно лечение обоих партнеров. По окончании лечения спустя месяц проводится повторное обследование
Андрей Виталёв
Коварный возбудитель
Причиной урогенитального хламидиоза служит бактерия Chlamydia trachomatis, которая является одним из представителей большой группы схожих возбудителей. Ее главная особенность, в отличие от других представителей этой группы, – избирательное поражение слизистой оболочки уретры и придатков половых органов. Chlamydia trachomatis – облигатная внутриклеточная бактерия со своеобразным циклом развития. Различные этапы размножения возбудителя отличаются по степени вероятности заражения инфекцией полового партнера. Цикл воспроизведения возбудителя занимает примерно 14 дней и состоит из двух этапов: накопление инфекции в клетках эпителия урогенитального тракта в виде ретикулярных телец и выход возбудителя из клетки в виде элементарных телец. Именно элементарные тельца могу передаваться половым партнерам при незащищенных половых актах, а также распространяться по уретре хозяина, поражая новые эпителиальные клетки. Таким образом, инфекция приобретает «восходящий» характер и постепенно распространяется не только по всему мочевыводящему каналу, но и на придатки половых органов, вызывая различные осложнения, ряд из которых могут стать причиной бесплодия.
Проявления урогенитального хламидиоза у женщин
Chlamydia trachomatis является крайне коварной патогенной бактерий. Это коварство заключается в том, что примерно в 70-80% случаев на ранних этапах заражения инфекция протекает бессимптомно, т.е. у человека нет никаких клинических симптомов заболевания. В первую очередь бессимптомное течение встречается у женщин. Крайне редко могут наблюдаться признаки свежего заражения, которые протекают в виде уретрита. Однако в отличие от многих других инфекций, передаваемых половым путем, картина уретрита не имеет каких-либо специфических черт, а сами симптомы мало выражены или имеют стертый характер. Выделения, как правило, отсутствуют. Это связано с минимальной воспалительной реакцией в ответ на инфекцию, а также обусловлено анатомическими особенностями строения женского мочевыводящего канала. Субъективно женщин может беспокоить незначительный зуд в уретре, как во время мочеиспускания, так и вне его. В ряде случаев у пациенток может наблюдаться учащенное мочеиспускание. Иногда встречается легкое покраснение и отечность губок уретры. Долгое время даже при наличии этих признаков пациенты не обращают на них внимания, считая это вариантом нормы. Большинство женщин приходят к врачу, когда процесс приобретает более выраженный характер, но это, как правило, уже свидетельствует о развитии осложнений инфекционного процесса. К сожалению, в данных случаях даже при полной санации организма от Chlamydia trachomatis воспалительные процессы приобретают хронический характер и требуют дополнительного лечения. Однако как любое хроническое заболевание хламидиоз способен в последующем обостряться. Причиной обострения могут быть как другие инфекции, передаваемые половым путем, так и такие факторы, как переохлаждение, дисбиоз влагалища, установка спирали, мочекаменная болезнь и др.
Осложнения урогенитального хламидиоза
Опасность урогенитального хламидиоза заключается в двух основных моментах. Первый – это возможность заражения своих половых партнеров. Вероятность передачи инфекции во время незащищенного полового акта крайне велика. В том случае если при половом акте у одного из партнеров в уретре имеются алиментарные тельца Chlamydia trachomatis, то риск заражения может достигать 60-70 %. Вторая опасность – это развитие осложнений заболевания, которому подвержены 70-80% инфицированных урогенитальным хламидиозом. Осложнения Chlamydia trachomatis у женщин могут развивать, как в нижнем отделе урогенитального тракта, так и в органах малого таза. В нижних отделах мочевыделительной системы и половых органах встречаются эндоцервициты, парауретриты, барталиниты, кольпиты. При восходящей инфекции могут диагностироваться сальпингиты и сальпингоофориты. В ряде случаев могут наблюдаться очень тяжелые осложнения в виде перитонитов и перигепатитов. В свою очередь эти осложнения являются причиной наиболее опасного последствия заражения Chlamydia trachomatis – нарушения репродуктивной функции в виде вторичного бесплодия.
Все вышеуказанные осложнения в большинстве случаев сопровождаются возникновением сексуальных изменений в виде снижения либидо, болезненности при половых контактах, нарушений менструального цикла и других нарушений. В свою очередь это нередко приводит к развитию неврозов и психических состояний. Нередко может формироваться «замкнутый» круг, когда чрезмерная фиксация внимания на инфекции и связанных с ней осложнений, даже после полного излечения оставляет след в виде вегетативных и общих неврастенических реакций, которые сопровождаются повышенной утомляемостью, потливостью, субфебрильный температурой, сексуальным дискомфортом.
Среди наиболее серьезных осложнений урогенитального хламидиоза следует также выделить синдром Рейтера. Заболевание характеризуется сочетанным поражением мочеполовых органов (уретрит, эндоцервицит, кольпит), глаз (коньюктивит), суставов по типу ассиметричного реактивного артрита и кожи (высыпания, напоминающие псориаз и кератодермии ладоней и подошв). Также могут формироваться такие экстрагенитальные осложнения как офтальмохламидиоз, поражения носоглотки (фарингит) и прямой кишки (проктит). Говоря об опасностях хламидиоза у женщин, необходимо подчеркнуть возможность заражения Chlamydia trachomatis новорожденных при прохождении ими родовых путей больной матери. В связи с этим обследование на Chlamydia trachomatis является обязательным у беременных женщин.
Дерматовенеролог, аллерголог-иммунолог, д.м.н., профессор А.А. Халдин.
Loading …
Пройти другие опросы
Читайте также:

Герпес в интимной зоне

Инкубационный период ОРВИ
Иммуномодуляторы при простатите, лишае и псориазе
Общее описание заболевания
Хламидиоз является инфекционным заболеванием, передающимся не только половым, но и бытовым путем. Незащищенный половой акт, ранние интимные отношения являются причинами, по которым заболевание ставится на первое место среди других половых инфекций.
Возбудителем инфекции является бактерия (Хламидия трахоматис), паразитирующая внутри клеток. Хламидии могут долгое время быть в клетках и никак себя не проявлять. Они весьма устойчивы к антибактериальным препаратам. Хламидии вызывают поражение лимфоузлов, глаз, мочеполовых органов. Чаще всего проявляться заболевание начинает через две недели после заражения организма.
Справка! Всего известно 15 видов хламидий, вызывающих различные болезни: от конъюнктивита до бесплодия. Урогенитальный хламидиоз – наиболее встречающаяся форма заболевания.
Женщины наиболее восприимчивы к хламидиозу. Чаще всего он встречается у людей от 20 до 40 лет, нередки случаи выявления инфекции у подростков. Группу риска составляют те, у кого снижен иммунитет, т.к. это уменьшает защитные функции организма перед опасными бактериями.
Осложняет течение болезни то, что хламидии редко встречаются в изолированном состоянии от других бактерий. Так сопутствующими являются такие возбудители, как: гарднереллы, уреаплазма, микоплазма, трихомонады, вирус папилломы человека. Этот факт значительно осложняет течение заболевания и лечение.
Классификация
Инфекцию возбуждают хламидиозные бактерии разных видов, этим объясняется вариабельность хламидиоза.
Специалисты выделяют следующие виды заболевания:
- Chlamydia trachomatis — бактерия, являющаяся наиболее частым возбудителем болезни. Передается преимущественно половым путем. Вызывает трахому, артрит, урогенитальные заболевания.
- Chlamydia pneumoniaе – является причиной развития осложнений в дыхательных путях, отмечено развитие бронхитов, пневмонии. Также данные бактерии предрасполагают к возникновению бронхиальной астмы и атеросклероза.
- Chlamydia psittaci — заразиться хламидиозом данного вида можно при контакте с больными пернатыми. Наблюдается развитие конъюнктивита, кишечной инфекции.
Справка! Выделяют разные виды хламидиоза по срокам давности: острый, при котором инфекция в организме находится не более двух месяцев, и хронический.
Также выделяют следующие формы:
- Урогенитальный хламидиоз – локализация симптомов в мочеполовой системе, основной путь передачи данной формы – половой контакт.
- Хламидийная пневмония – у взрослых данная форма встречается крайне редко. Чаще всего ей заболевают новорожденные, получая инфекцию во время родов от больной хламидиозом матери.
- Хламидийный простатит представляет собой следствие развития урогенитальной формы. Бактерии, вызывая воспаление в канальцах, провоцируют задержку мочи.
- Офтальмохламидиоз — хламидии поражают слизистую оболочку глаз, вызывая конъюнктивит. Попадание бактерий возможно из-за несоблюдения правил личной гигиены, из ЖКТ, дыхательных путей самого больного. Часто инфицируются новорожденные, которым от больной матери передаются бактерии во время прохождения через родовые пути.
- Хламидийный эндометрит – при данной форме происходит воспаление слизистой оболочки матки, является одной из форм осложнения при урогенитальном хламидиозе.
- Хламидийное поражение ЖКТ. Локализация бактерий наблюдается в пищеварительных железах, вследствие чего развивается поражение печени, поджелудочной железы. Данная форма редкая, т.к. попадание бактерий в ЖКТ возможно лишь при генерализации инфекции, когда хламидии разносятся по кровяным потокам или через лимфатическую систему.
- Генерализованный хламидиоз. При данной форме наблюдается поражение нескольких органов, относящихся к разным системам организма. Наиболее часто это происходит в результате попадания бактерий в кровь или лимфатическую систему.
- Синдром Рейтера представляет собой аллергическую реакцию на бактерии хламидий. Часто наблюдаются такие симптомы, как: конъюнктивит, артрит, уретрит.
Различают 3 степени тяжести хламидиоза:
- легкая,
- средняя,
- тяжелая.
Важно! Характерные отличия степеней тяжести заболевания зависят от формы хламидиоза и локализации хламидий.
Симптомы хламидиоза
После заражения первые признаки заболевания проявляются через 10-28 дней.
Симптомы у мужчин:
- гнойные выделения из половых органов,
- жжение при мочеиспускании,
- кровянистые выделения из половых органов,
- повышение температуры,
- покраснение половых органов,
- боли в пояснице, мошонке, яичках,
- мутная моча,
- общая слабость в организме.
Симптомы у женщин:
- выделения из влагалища желтоватого, зеленоватого оттенка с неприятным запахом,
- боли внизу живота,
- покраснение половых органов,
- зуд, жжение,
- межменструальные кровотечения,
- слабость, повышенная температура.
Важно! У большинства инфицированных хламидиоз проявляется бессимптомно, что затрудняет своевременную диагностику и приводит к развитию осложнений.
Осложнения
У женщин основным осложнением является трубно-перитонеальное бесплодие, вызванное спаечными процессами в малом тазу. Также последствиями заболевания являются: самопроизвольные аборты, гипотрофия плода, внематочная беременность. Не менее серьезное осложнение – периаппендицит и острый фиброзный перигепатит. Бактерии приводят к возникновения эндометрита, воспалению внутренней части матки. Эндоцервицит – еще одно опасное осложнение, при котором наблюдается воспаление шейки матки, что может быть причиной рака шейки матки.
Самые серьезные осложнения у мужчин при хламидиозе – бесплодие, вызванное сужением спермовыводящих путей, и импотенция. Также следует выделить: простатит (воспаление предстательной железы), цистит (воспаление мочевого пузыря), артрит (воспаление суставов), орхит (воспаление яичек).
Главным осложнением новорожденных является воспаление легких, нередко приводящее к летальному исходу.
Диагностика
Диагностику хламидиоза проводят врачи-гинекологи у женщин и врачи-урологи у мужчин.
Ведущее место в диагностике заболевания принадлежит результатам исследований.
- Осмотр в зеркалах используется для диагностирования хламидиоза у женщин. При осмотре шейка матки воспалена, при контакте с зеркалом кровоточит. Также наблюдается при пальпации уплотнение и болезненность придатков.
- Мазок на флору из шейки матки и влагалища.
- Микробиологическое исследование диагностирует хламидиоз с высокой точностью, а также с помощью этого метода можно подобрать эффективный антибиотик.
- Иммуноферментный анализ показывает наличие хламидий в крови, данный метод не просто показывает наличие возбудителя, но и определяет стадию заболевания.
- Самым надежным методом диагностики является ПЦР-диагностика, которая направлена на выявление ДНК возбудителей инфекции. Для этого необходимо сдать соскоб из уретры или цервикального канала шейки матки, а также сдают мочу, слюну.
Лечение хламидиоза
Важно! Самостоятельно вылечить заболевание невозможно, необходимо обратиться к специалисту, иначе осложнений не избежать. Лечение подбирается индивидуально.
Лечение у женщин
Основной метод лечения – прием антибиотиков из группы макролидов, тетрациклинов и фторхинолонов, которые накапливаются внутри клеток. При легких формах заболевания курс лечения составляет 10 дней, при тяжелых – 2-3 недели. На фоне приема антибиотиков назначают антимикотические средства, не допускающие образования кандидоза (например, Флуканазол, Пимафуцин), пробиотики, предупреждающие развитие дисбактериоза.
При беременности подбор препаратов осуществляется с особой тщательностью, т.к. многие из лекарств очень токсичны.
Лечение у мужчин
Схема лечения мужчин от хламидиоза схожа с лечением женщин. Назначается антибактериальная терапия, иммуностимулирующие препараты. После того, как хламидиоз вылечен, назначаются препараты, устраняющие осложнения: простатит, уретрит, артрит и т.д.
Важно! Во время лечения необходимо отказаться от половых контактов до заключительного обследования.
Прогноз и профилактика хламидиоза
Любое заболевание легче предупредить, чем лечить.
Профилактика данной болезни схожа с профилактикой всех венерических заболеваний.
- Необходимо применять барьерную контрацепцию (презервативы). Но и данный способ не исключает заражения.
- Важно не допускать беспорядочные половые связи, частой смены половых партнеров, занятий нетрадиционными видами секса.
- Необходимо мыть руки после посещения общественных мест, туалета.
- Следует пользоваться индивидуальными средствами гигиены – полотенце, мочалка и т.д.
- Необходимо проходить ежегодное обследование у врачей.
- Поддержание здорового образа жизни, укрепление иммунитета повысит защитные функции организма перед инфекционными возбудителями.
Неосложненные формы заболевания при своевременном обращении к специалисту и лечении обоих партнеров дают прогноз на полное выздоровление. Если хламидиоз запущенной формы, то существует высокая вероятность развития бесплодия, импотенции.
Питание: ограничения по продуктам и приему лекарственных препаратов
Важно придерживаться сбалансированного здорового питания, которое повышает защитные функции организма.
Необходимо включить в рацион:
- Продукты, содержащие кальций: семена кунжута, миндаль, капуста.
- Продукты с витамином С: шиповник, облепиха, киви, апельсины, болгарский перец.
- Продукты с высоким содержанием витамина Е: кукуруза, хлеб, масло подсолнечное, фундук.
- Продуты с высоким содержанием витамина D: печень трески, рыбий жир, скумбрия, сельдь.
Внимание! Во время лечения важно сократить количество употребляемых молочных продуктов, которые могут снижать воздействие антибиотиков. Также нужно полностью исключить алкоголь.
Заключение
Хламидиоз – опасное заболевание, которому подвергаются и дети, и взрослые. При наличии симптомов болезни необходимо обратиться к врачу, который подберет правильное лечение. Тогда удастся избежать негативных последствий и осложнений.
Сохраните ссылку на статью, чтобы не потерять!
Также читайте
- Цистит при беременности – лечение, симптомы и профилактика заболевания
- Чем опасен поликистоз яичников
- Сбои гормонального фона у женщин: от причин до способов лечения
Нейросифилис – что это такое и как он развивается
Сифилис нервной системы означает патологию ЦНС, возникающую в результате попадания возбудителя (Treponema pallidum) в нервную систему. Нейросифилис возникает на фоне сифилиса, печально известного венерического заболевания.
Большой риск развития нейросифилиса при сочетанной патологии ВИЧ и не леченного сифилиса, при черепно-мозговой травме, хронических заболеваниях.
Инфекция провоцирует серьезные изменения в организме, вовлекая в них органы чувств, мозг, сосуды, нервные корешки и пр. Изменения проявляются разными симптомами, вплоть до слабоумия.
Типы нейросифилиса
- Бессимптомный нейросифилис. Наиболее распространённый тип нейросифилиса, когда человек больной сифилисом не чувствует никаких признаков поражения нервной системы.
- Менингиальный нейросифилис. Обычно появляется через несколько недель, несколько лет после заражения сифилисом. Проявляется тошнотой, рвотой, головной болью. Также может быть снижение слуха и остроты зрения.
- Менинговаскулярный нейросифилис. Очень серьёзный тип нейросифилиса сопровождающийся инсультами, которые могут проявляться через несколько месяцев, лет.
- Общие парезы (снижение мышечной силы). Сегодня этот тип из-за современного лечения встречается очень редко. Парезы нередко сопровождаются приступами депрессии, расстройством личности, неестественными эмоциональными подъёмами, слабоумием, нарушениями речи.
- Спинная сухотка. Без лечения развивается через 20 лет. Человек теряет равновесие, нарушается походка (атактическая — смотрит под ноги и далеко выбрасывает вперед ногу), начинаются проблемы со зрением, боли в животе, руках, ногах.
Формы патологии:
- Ранний нейросифилис – развивается в первые 5 лет после попадания возбудителя сифилиса, на этой стадии трепонема уже может затронуть мозг и кровеносные сосуды, развиваются сифилитические менингиты. Диагностируется по изменениям в ликворе (спинномозговая жидкость).
- Поздний нейросифилис – обнаруживается спустя 5-15 лет после заражения, на данной стадии отмечаются более серьезные поражения, страдает нервная система и мозговые волокна.
Если говорить о самом сифилисе, болезни, которая становится причиной развития нейросифилиса, то инфекцией можно заразиться разными путями, включая половой контакт (одна из самых распространенных причин), использование необработанных медицинских инструментов и пр.
Оставлять нейросифилис без внимания нельзя, при отсутствии лечения инфекция проходит несколько этапов и наносит серьезный вред здоровью – разрушает сердечно-сосудистую систему, почки и ЦНС. Есть случаи, когда человек менялся буквально до неузнаваемости, в том числе впадал в слабоумие. Трепонема провоцирует образование плотных узлов в тканях и нередко приводит к летальному исходу.
Как определяют нейросифилис
- Внешний осмотр. Врач проверяет мышечные рефлексы, состояние мыщц, есть ли мышечная атрофия.
- Анализ крови. Может определить нейросифилис в середине заболевания. Также различные тесты могут определить болеете ли Вы сифилисом или болели раннее.
- Исследование спинно-мозговой жидкости.
- Сканирование.
Причины, симптомы и диагностика
Есть множество болезней, которые передаются половым путем, одна из них – хламидиоз. Будущая мама может заразиться бытовым путем или болезнь может дать о себе знать из-за вашего положения: она никак себя не проявляет долгое время и просыпается, когда у вас ослаблен иммунитет.
Чаще всего инфекция поражает мочеполовую систему, а во время беременности – околоплодные оболочки и сам плод.

Часто заболевание протекает абсолютно без симптомов или с ними:
- слизистые или слизисто-гнойные выделения желтоватого цвета;
- в области внутренних и наружных половых органов могут быть слабые боли;
- зуд и жжение;
- дискомфортные ощущения внизу живота;
- невысокая температура, слабость.
«Так случилось, что у меня обнаружили хламидиоз на 7-8 неделе беременности. Жутко испугалась, потому что начиталась море информации о том, что в такой ситуации единственный выход – это аборт, ведь лечение проводится антибиотиками.
В итоге мне назначили свечи и таблетки, которые сильно не влияли на малыша (по словам врачей). Муж тоже лечился. В общей сложности курс длился около 12 дней, плюс – через месяц контрольная диагностика. Все анализы хорошие, и Ваня родился абсолютно здоровым».
Диагностировать хламидиоз несложно – достаточно сдать обычные безболезненные мазки. В ряде случаев требуется узнать инфицирован ли плод – для этого проводят забор околоплодной жидкости.
Профилактика и лечение
Если диагноз подтвержден, то непосредственно к самому лечению переходят после проведения дополнительной диагностики – обследование на гонококки, цитомегаловирус, вирус герпеса, ВИЧ, сифилис, микоплазмы, уреплазмы.
Врачу очень важно знать и о других заболеваниях вашего организма, если они имеются. Например, хронические заболевания почек, печени. Только после этого вам могут назначать правильную комплексную терапию.
В период всего лечения нужно находиться под наблюдением врача и ни в коем случае не принимать никакие препараты самостоятельно. Далеко не все медикаменты подходят будущим мамам и даже самые безопасные антибиотики должен назначить только доктор, а не форум в Интернете или фармацевт в аптеке.
«Лечить хламидиоз должен акушер-гинеколог, который наблюдает вашу беременность. Диагноз ставится на основании симптомов, клинических признаков заболевания и лабораторных методов исследования. Так как хламидиоз является патогеном, то мужу тоже необходимо пройти лечение – даже в том случае, если у него хламидии не выявлены.
Его лечением займется уролог, потому что там есть свои особенности и нюансы. В период прохождения курса антибиотиков нельзя жить половой жизнью, а после окончания лечения нужно предохранятся вплоть до контрольных анализов, которые сдаются в обязательном порядке».
Есть два пути:
- однократное употребление лекарства, которое высокочувствительно к хламидиям;
- комплексное лечение (антибиотики, иммуномодуляторы, ферменты).
Каждый случай рассматривается отдельно – здесь необходимо учитывать характер заболевания, его тяжесть, длительность, локализацию, чувствительность микроорганизмов к препаратам (специальный анализ), другие инфекции.
Иммуномодулирующие препараты назначают тем будущим мамам, чья имунная система имеет различные нарушения – это выявляется с помощью анализов.
Ферменты очень важны при лечении хламидиоза. Благодаря им, проницаемость мембран в клетках нормализуется, снижается чувствительность организма на препараты, также они обладают обезболивающим и противоотечным эффектом, усиливают целебное действие антибиотиков – повышают их концентрацию на 20-40%.
После пройденного курса лечения назначаются витамины, которые помогут восстановить все процессы регенерации в организме. Контрольные анализы можно сделать через две недели после последней таблетки: провести бактериологичесикй посев (не совсем надежный способ). Лучше всего где-то через месяц использовать методы прямой иммунофлуоресценции (ПИФ) или полимезарной цепной реакции (ПЦР).
Что касается профилактики, то здесь необходимо периодически (раз в полгода/год) посещать врача, сдавать анализы и предохраняться, если по каким-либо причинам не доверяете партнеру.
Клиники по ведению беременности в Красноярске
1. Центр эстетической медицины «Реновацио», ул. Весны, 7 «д», т. 277-52-52;
2. Диагностический центр «Три сердца»:
- ул. Высотная 2/1, т. 247-47-23;
- ул. 60 лет Октября, 50, т. 261-88-01;
- ул. Молокова, 16, т. 223-57-07.
3. Клиника «Добрый доктор», ул. Урицкого, 31, т. 277-92-52;
4. Клиника восстановительной терапии «Бионика», ул. Ленина, 151, т. 219-01-10;
5. Медицинский центр «Люби», проспект Свободный, 64 «г», т. 202-36-20.
Остальные клиники по ведению и планированию беременности можете посмотреть в нашем каталоге.
Хламидиоз во время беременности в настоящее время встречается у каждой десятой будущей мамы, и это совсем не повод отказываться от ребенка. Наша медицина не стоит на месте, и у вас есть все шансы родить здорового малыша.
Причины
Грибы рода Candida относятся к условнопатогенным микроорганизмам. Кандиды могут находиться на слизистых половых органов у здоровых женщин и не проявлять негативного влияния на организм. При нарушении местного и общего иммунитета активизируется жизнедеятельность грибов, они размножаются и подавляют нормальную микрофлору половых органов. Вследствие этого развивается грибковое воспаление влагалища – кандидозный кольпит.
Для периода вынашивания ребенка характерно физиологическое снижение иммунитета, которое направлено на сохранение плода в полости матки. В организме женщины после зачатия меняется гормональный фон. В крови превалирует гормон беременности – прогестерон, который приводит к закислению среды влагалища. В условиях кислой среды грибы приобретают патогенные свойства и вызывают воспаление.
Факторы риска развития молочницы у беременных:
- эндокринная патология (в первую очередь, сахарный диабет);
- онкология;
- болезни крови;
- туберкулез;
- иммунодефициты;
- нарушение питания (злоупотребление углеводистой пищей, гиповитаминозы);
- ношение нижнего белья из синтетических материалов.
Хроническая рецидивирующая молочница является маркером скрытого течения половых инфекций, вызванных хламидиями или уреаплазмой.
Симптомы
Молочница возникает в любом периоде вынашивания плода. Заболевание наиболее опасно в первом триместре беременности. Это связано с органогенезом (закладкой органов плода) и недоразвитием плаценты. В начале беременности противопоказан прием системных лекарственных средств (таблеток, инъекций), что усложняет терапию заболевания. В третьем триместре велика опасность проникновения грибов через шейку матки при цервикальной недостаточности и во время родовой деятельности.
Клинические признаки молочницы:
- спазматические боли во влагалище;
- зуд наружных половых органов;
- жжение в области входа во влагалище;
- отек и гиперемия (покраснение) вульвы;
- обильные творожистые бели с кисловатым запахом;
- дискомфорт во время секса.
При вагинальном осмотре посредством зеркал на гинекологическом кресле выявляют белесоватый налет на стенках влагалища, отечность и покраснение слизистой, кровоточивость шейки матки.
Диагностика
На основании сбора жалоб и вагинального осмотра гинеколог-акушер ставит предварительный диагноз. Молочница имеет характерные клинические признаки, которые обычно не вызывают сомнения в определении характера патологии. Для уточнения диагноза и выявления латентных половых инфекций специалист назначает дополнительные методы обследования – бактериоскопию и бакпосев.
Бактериоскопия представляет собой мазок из влагалища и шейки матки на определение микрофлоры. В случае развития молочницы обнаруживают псевдомицелий гриба рода Candida. Бакпосев предполагает рост колоний микроорганизмов на питательных средах с последующим выявлением чувствительности к антимикотическим лекарственным средствам. Результат бактериоскопии выдают через 1-2 дня, бакпосева – через 7-10 дней.
Лечение
Для терапии молочницы во время беременности применяют антимикотические препараты – лекарственные средства, которые подавляют патогенную жизнедеятельность грибов. В связи с токсическим влиянием на плод, противогрибковые вещества назначают для местного лечения: вагинальные таблетки, свечи, гели, кремы.
Антимикотические препараты местного действия:
- пимафуцин;
- клотримазол;
- тержинан;
- ливарол;
- нистатин.
Антимикотические препараты системного действия противопоказаны в первом триместре беременности, в более поздних сроках вынашивания плода их назначают по строгим показаниям в случае тяжелого течения кандидоза.
Профилактика
Для профилактики возникновения молочницы во время беременности необходимо обследоваться и пролечиться от инфекции на стадии планирования зачатия. В первую очередь это касается женщин, страдающих хронической или рецидивирующей формой заболевания. Для предупреждения повторного заражения необходимо обследовать на наличие кандидоза полового партнера. Соблюдение правил личной и половой гигиены, ношение натурального нательного белья свободного покроя, укрепление защитных сил организма предупреждает возникновение молочницы во время вынашивания плода.
При поддержке: http://omolochnice.com
Запишитесь на прием

14 отзыва
Елена Николаевна Токарева
Врач-дерматовенеролог, косметолог
Стаж: 22 года
телефон для записи:
8 (499) 688-80-31
Прием 2000 руб.
- Диагностика и лечение кожных и венерических заболеваний
- Удаление родинок, кондилом и других новообразований кожи
- Инъекционная контурная пластика лица, мезотерапия, ботулинотерапия
- Безоперационная ринопластика, коррекция морщин

4 отзыва
Мария Александровна Ускова
Акушер-гинеколог, репродуктолог
Стаж: 14 лет
Кандидат медицинских наук
телефон для записи:
8 (499) 688-80-31
Прием 2500 руб.
- Современные проблемы диагностики и лечения бесплодного брака;
- проводит подготовку пациенток к программе ЭКО;
- занимается планированием беременности
- владеет методами профилактики синдрома гиперстимуляции яичников
Двуликий возбудитель хламидиоза
Заболевание вызывается внутриклеточным микроорганизмом Chlamydia trachomatis, это ни вирус и ни бактерия — хламидии по строению и функциям занимают среднее положение. За время своей земной жизни хламидия научилась впадать в спячку, если её что-то травмировало в организме хозяина, к примеру, приём антибиотиков. Это ни живое, но и не мёртвое внутриклеточное существо может годами жить внутри клетки человека, и даже при делении клеток «из рук в руки» передаваться в целости и сохранности.
Удивительную живучесть хламидии обеспечивают себе возможностью существования в двух телах. В организме она живёт в виде ретикулярного тельца, которое активно, агрессивно по отношению к хозяину и прекрасно размножается. Живёт исключительно за счёт ресурсов клетки, ничего самостоятельно не производя — абсолютный паразит. Вне живых клеток хламидия существует в другом виде, которое называется элементарное тельце. Внутри клетки ретикулярное тельце превращается в элементарное, которое выносится из разрушенной клетки-хозяина, чтобы инфицировать здоровую клетку. Заражать может только элементарное тельце, ретикулярное не заразно.
Элементарное тельце предпочитает некоторые виды эпителия — поверхностного слоя слизистой оболочки половых органов, мочевыделительного тракта и конъюнктивы. Тельце не просто проникает внутрь клетки, а вынуждает клетку проглотить себя, такой способ называется фагоцитозом — пожирание. Только по факту пожирает клетку элементарное тельце хламидии, и требуется ему на это не более 2 — 3 суток. Размножившись внутри клетки до сотни собственных копий, десятки телец выскакивают из умершей клетки, чтобы свеженькие тельца поразили новые клетки, и превратившись в ретикулярное тельце, дали жизнь новому элементарному тельцу, которое продолжит инфекционный процесс.
Откуда пришла хламидия
Хламидийная инфекция существовала тысячи лет, только выявляли её несколько в другом виде, а о поражении половых органов даже не догадывались. До середины прошлого века Chlamydia trachomatis считалась только возбудителем инфекции глаз — трахомы. Сегодня это заболевание отмечается в слаборазвитых африканских и азиатских странах, в СССР оно было ликвидировано к 1965 году. Трахома практически всегда приводит к слепоте по причине длительного скрытого проживания микроорганизма в слизистой.
В Европу хламидию завезли из Египта в самом начале XVIII века в виде трахомы или, как тогда её называли «египетского воспаления». Первые инфицированные россияне появились в 1817 году в армии, стоявшей лагерем во Франции. В Крымскую кампанию 1823 года в российской армии было почти 80 тысяч больных трахомой, большинство из которых позже пополнили ряды слепых. Но уже через год в войсках заболеваемость свели к минимальной введением некоторых санитарных норм и правил. Остановил эпидемию военврач Бутков, за что получил от императора Святую Анну и Святого Владимира с «всемилостивейшим подарком».
До столицы хламидия добралась только через 15 лет, и более столетия не было от трахомы спасу, пока в 1958 году ЦК КПСС не принял постановление о ликвидации трахомы, на что ушло только 7 лет. С тех пор россияне забыли про страшную глазную болезнь, вызываемую Chlamydia trachomatis серотипов от, А до С, но вот хламидиоз других серотипов окончательно искоренить вряд ли удастся, возбудитель поселился в скрытой от общества интимной сфере, и без боя не уходит.
Клинические проявления
Сегодня хламидии находят не только в слизистой мочеполовых органов, но и в прямой кишке, и в глотке, желудочно-кишечном тракте и даже суставах. У новорожденных могут инфицироваться глаза, поэтому на первых минутах жизни проводится профилактика — закапывание лекарства.
Преимущественный путь передачи возбудителя — половой, но инфицируется только каждый четвёртый, женщины более восприимчивы. У большинства взрослых Chlamydia trachomatis живёт тайно, не проявляя себя, что не означает её безвредности. Около половины женщин не имеют никаких проявлений, вторая половина жалуется на совершенно неспецифичные симптомы, характерные для большинства половых инфекций:
- зуд и жжение во влагалище,
- слизисто-гнойные выделения,
- болезненность при половом контакте.
Хламидия может «заползти» в матку и вызвать эндометрит, что проявится кровянистыми выделениями между менструациями и тянущей болезненностью внизу живота, слизисто-гнойные выделения из половых путей становятся более обильными. Но яркими симптомы будут только в острый период, а хроническая инфекция сопровождается вялым течением. Часты выкидыши на раннем сроке беременности.
При распространении Chlamydia trachomatis по маточным трубам в яичники, разовьётся сальпингоофорит — воспаление придатков, клиническая картина аналогична эндометриту, только боль возникает в проекции труб и яичников, не над лоном, как при вовлечении матки. Хроническая инфекция очень часто становится причиной бесплодия.
Если хламидия из маточной трубы «пробьётся» в брюшную полость, то разовьётся воспаление тазовых органов — пельвиоперитонит с резкой болью в животе, с симптомами гнойной интоксикации: лихорадка, рвота, слабость, тахикардия. В таком состоянии женщину госпитализируют с «острым животом».
У мужчин инфекция вызывает жжение и зуд в мочеиспускательном канале, боли при мочеиспускании, выделения гноя из уретры и боли в паху. Легко повреждаются хламидией яички и предстательная железа с соответствующей клинической картиной: болезненность, отдающая в пах, крестец и прямую кишку. При поражении прямой кишки к болям и выделениям могут присоединятся запоры и болезненность при дефекации. При поражении глотки — просто болит горло и всё.
Генерализованная хламидийная инфекция может вызвать одновременное поражение мочеиспускательного канала, конъюнктивы глаз и суставов — артрит. Как правило, поражается один крупный сустав, чаще всего коленный или голеностопный, длительность первого приступа болезни может достигать полугода. Такая триада симптомов — единственное для Chlamydia trachomatis специфическое проявление, все остальные симптомы одинаковы для большинства половых инфекций. Если заболевание не диагностируется, то после короткого времени значительного угасания симптомов, возникает рецидив. Может присоединиться пневмония, поражения кожи и сердечно-сосудистой системы.
Диагностика и лечение
Диагностика хламидиоза возможна несколькими способами, во всех случаях исследуются выделения, где определяются либо фрагменты ДНК хламидии, либо антитела к ней, а вот под микроскопом хламидии не определяют, там её не найти.
Проводится одновременное лечение всех половых партнёров антибиотиками, курс может продолжаться до 3 недель, в обязательном порядке через 2–4 недели проводится контрольное обследование, если хламидии не находят, то считают инфекцию излеченной.
Для записи на консультацию к дерматовенерологу или гинекологу звоните по телефону +7 (495) 125-30-32.
Причины возникновения хламидиоза у кошек
Болезнь вызывается внутриклеточными микроорганизмами – хламидиями. Ученые до сих пор бьются над вопросом, вирус это или бактерия? Поэтому на данный момент возбудитель хламидиоза вместе с некоторыми другими подобными микробами выделены в отдельную таксономическую группу – риккетсии.
Существует несколько видов хламидий, каждая из которых вызывает инфекцию у конкретного вида животного. Так, у кошек возбудителем хламидиоза является Chlamydia cati.
Как происходит заражение
Основным резервуаром хламидиоза в природе являются грызуны, которые и переносят инфекцию повсеместно.
Заражение хламидиозом происходит:
- в результате контакта здоровой кошки с больным животным;
- при поедании кормов, зараженных хламидиями.
Как правило, взрослая кошка, имея здоровый организм, крепкий иммунитет, не сильно подвержена этой инфекции.
Особенно опасен хламидиоз для маленьких котят, которых только что отняли от матери. Дело в том, что в этот период неокрепший организм испытывает не только огромный стресс, но и перестает получать колостральный иммунитет с молоком кошки, который и помогал справляться с инфекцией.
Заразиться котята могут и при рождении, когда кошка болеет урогенитальной формой хламидиоза. Во время прохождения новорожденных по родовым путям хламидии попадают на слизистые оболочки глаза, носоглотки, вызывая серьезнейшие воспалительные процессы.
Заражение урогенитальным хламидиозом так же, как и у людей, происходит при половом контакте.
Какие основные симптомы хламидиоза

Проявление хламидиоза во многом зависит от первичной его локализации, а также от иммунитета питомца. В некоторых случаях хламидиоз и вовсе может проходить бессимптомно, при этом кошка постоянно выделяет возбудителя в окружающую среду, являясь источником заражения для других животных.
Как правило, в первые дни после заражения хламидиоз не вызывает повышение температуры у кошки, иногда она поднимается незначительно. На аппетите болезнь никак не отражается.
В начале заболевания наблюдается:
- истечения из глаз;
- покраснение слизистой оболочки глаза;
- по мере развития болезни усиливаются и признаки конъюнктивита;
- характерно, что при хламидиозе поражается сначала один глаз, и только через несколько дней в процесс вовлекается второй.
При отсутствии правильного лечения может наступить тяжелая патология глаза (кератоконъюнктивит, катаракта) или хламидиоз перейдет в хроническую форму.
Хронический хламидиоз у кошек проявляется незначительным покраснением конъюнктивы, слабым слизистым истечением, которое засыхает в виде корочек во внутренних углах глаза.
Большую опасность представляет еще один вид хламидиозной инфекции – неонатальный конъюнктивит или конъюнктивит новорожденных. Заражаются малыши либо внутриутробно, либо непосредственно во время родов.
Размножение хламидий у новорожденных проходит не только внутри клеток слизистой глаза, но и в носоглотке, бронхах. В результате этого вкупе с конъюнктивитом развиваются ринит и бронхит, которые перерастают в тяжелое воспаление легких.
Хламидиоз половых органов не имеет характерных признаков. В некоторых случаях может наблюдаться незначительное истечение из уретры или влагалища, но чаще всего симптомы скрытые.
Несмотря на кажущиеся несерьезными признаки, хламидиоз может приводить к:
- бесплодию животных;
- рождению нежизнеспособных котят;
- преждевременным родам у кошек;
- абортам.