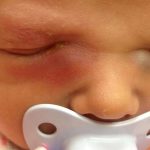
Если врач говорит о необходимости проведения процедуры зондирования слезного канала, то означает, что у ребенка развилась непроходимость носослезного канала или дакриоцистит новорожденного. При этом состоянии слеза не может стекать в носослезный канал, задерживается возле слезных точек или мешка, в слезном канале. Из-за этого в глазу малыша развивается воспаление.
Содержание
- Причины развития дакриоцистита новорожденных
- Признаки непроходимости
- Зондирование слезного канала у новорожденного с целью уточнения причины воспаления
- Тактика лечения после установления диагноза
- Процедура проведения зондирования
- Мамины вопросы
- Видео по теме
Причины развития дакриоцистита новорожденных
Можно выделить причины, связанные с аномалиями развития слезного пути и возникшие вследствие каких-то проблем при нормальном развитии системы образования и выведения слез.
Врожденные причины:
- Аномалии развития глаз, век, костей черепа, носа.
- Нарушения строение лица при некоторых генетических патологиях.
- Узкий и короткий носослезный канал.
Причины, не связанные с дефектами развития
- Непроходимость слезного канала из-за закупорки его пробкой.
- Инфекции глаза.
- Опухоли.
Закупорка слезного канала слизистой пробкой — самая распространенная причина, требующая проведения зондирования.
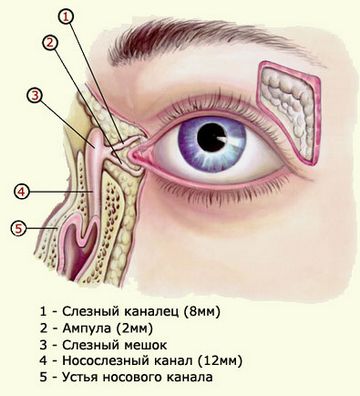 В период внутриутробного развития слезные точки и проток ребенка прикрыты пробкой — тонким слоем соединительной ткани. Когда ребенок рождается и делает первый вдох, эта пленочка лопается за счет давления воздуха в носу. Иногда такого не случается, например, из-за слишком плотной пленки или из-за слабого первого крика. Пленка остается во внутреннем уголке глаза над отверстиями, через которые слезы должны выливаться в носик или в носослезном канале, внутри. Слезы образуются постоянно (они нужны для нормальной работы глаза), а стекать им некуда. Скапливаясь в любом месте носослезного хода, они застаиваются, вызывают воспаление, растягивают ткани с образованием воспаленного мешочка.
В период внутриутробного развития слезные точки и проток ребенка прикрыты пробкой — тонким слоем соединительной ткани. Когда ребенок рождается и делает первый вдох, эта пленочка лопается за счет давления воздуха в носу. Иногда такого не случается, например, из-за слишком плотной пленки или из-за слабого первого крика. Пленка остается во внутреннем уголке глаза над отверстиями, через которые слезы должны выливаться в носик или в носослезном канале, внутри. Слезы образуются постоянно (они нужны для нормальной работы глаза), а стекать им некуда. Скапливаясь в любом месте носослезного хода, они застаиваются, вызывают воспаление, растягивают ткани с образованием воспаленного мешочка.
Признаки непроходимости
- Слезный застой. Можно увидеть, как даже у неплачущего малыша на нижнем веке и в уголке глаза скапливаются слезы.
- Хроническое слезотечение.
- Появление обильных выделений в глазах после сна. В народе это называют «закисший глазик».
- Припухлые веки.
- При утреннем туалете во время обработки глаз можно увидеть появление выделений из одного или обоих глаз. Выделения могут быть белесого, желтоватого, зеленого оттенка в зависимости от стадии процесса.
При отсутствии лечения симптомы усугубляются.
- Малыш реагирует плачем на прикосновение к глазу, особенно к уголку. Это говорит о боли.
- Сначала уголок, а затем глаз и верхняя часть носа становятся красными и отечными.
- Во внутреннем углу глаза скапливается гной.
- Формируется мешочек с гнойным содержимым.
Если и далее игнорировать эти симптомы и не провести зондирование слезного канала у новорожденных или другое лечение, развивается флегмона (гной распространяется по клетчатке), возможен прорыв гноя в носовые пазухи, головной мозг с развитием менингита.
Зондирование слезного канала у новорожденного с целью уточнения причины воспаления
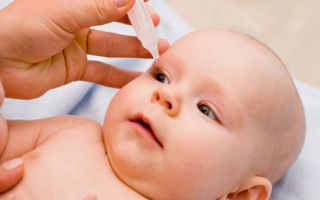 Если врач подозревает у ребенка дакриоцистит, то он проводит комплекс диагностических мер, которые позволят выявить причины данных симптомов и определить, на каком уровне возник застой слезной жидкости. Диагностирует и лечит это заболевание окулист (офтальмолог).
Если врач подозревает у ребенка дакриоцистит, то он проводит комплекс диагностических мер, которые позволят выявить причины данных симптомов и определить, на каком уровне возник застой слезной жидкости. Диагностирует и лечит это заболевание окулист (офтальмолог).
- Осмотр для определения состояния слезных точек.
- Мазок для исключения инфекции.
- Канальцевая проба. В глаза закапывается специальное красящее вещество — капли колларгол, напоминающие по цвету йод. В среднем за 5 минут колларгол должен исчезнуть: слезы растворяют его и уносят в носослезный проток. Если он задерживается дольше, есть основания предполагать затруднение оттока слез. Если же капли не исчезают дольше 10 минут, то слезный каналец считается непроходимым.
- При подозрении на затруднение или отсутствие оттока проводится носовая проба Веста. Она проходит практически одинаково с канальцевой, но в ноздрю со стороны проверяемого глаза закладывается ватная турунда, скрученный рыхлый жгутик. Если отток затруднен, то турунда окрашивается колларголом за 5 и больше минут. Если оттока нет совсем, то вообще не окрашивается.
- Необходима консультация оториноларинголога (ЛОР) для исключения патологии носа и черепа.
Тактика лечения после установления диагноза
Если выясняется, что проблемы с глазиком связаны с дакриоциститом, и возраст ребенка не превышает 4 — 6 месяцев, то используется двухэтапная схема лечения.
1 этап. Учитывая анатомо-физиологические особенности новорожденного и высокую вероятность того, что застой пройдет самостоятельно назначаются:
- Туалет глаз. Делают не менее двух раз в день. Используется кипяченая теплая вода или раствор фурацилина. Для каждого глаза используют отдельный ватный шарик или диск, который смачивают и проводят от наружного угла глаза к внутреннему (можно два-три раза).
- Массаж глаза в области слезного мешка. Его могут делать родители или бабушка, дедушка ребенка. Ногти взрослого, проводящего массаж, должны быть коротко подстрижены, лак недопустим. Перед массажем руки взрослого моются с мылом, высушиваются чистым полотенцем.
Техника массажа
- Снаружи носика примерно от его середины аккуратными надавливающими круговыми движениями указательным пальцем выдавливать содержимое канальца кверху. Дойти до внутреннего уголка глаза («мясца») — 7—10 раз.
- Собрать выделившийся гной или жидкость с помощью ватного диска.
- Круговыми надавливающими движениями начиная от области «мясца» скользить пальцем вниз, к крылу носа. — 5 — 8 раз.
- Надавливая и вибрируя пальцем массировать внутренний уголок глаза — не менее 10 секунд.
- Снова удалить выделения чистым ватным диском.
- Закапать лекарство по назначению врача.
Такой массаж осуществляют ежедневно, не менее 6 раз в сутки, в течение 1 — 3 месяцев по назначению врача.
Если массаж не помог или возраст ребенка приближается в 8 —12 месяцам, то проводится зондирование слезного канала — 2 этап лечения.
Процедура проведения зондирования
Зондирование проводят в поликлинике, в процедурном кабинете окулиста. Ребенка необходимо запеленать, чтобы он не размахивал руками. Мама (или медсестра) удерживают ребенка на руках, фиксируя голову.
В глазик закапывается анестезирующее средство (заморозка), благодаря которой ребенок не ощущает боли. Плач ребенка при проведении зондирования связан с испугом, непривычными ощущениями и манипуляциями.
Сначала зондируется (бужируется) верхнее отверстие, для чего веко оттягивают кверху. Затем проводится бужирование нижней точки и веко оттягивается книзу. В точки вводят конический инструмент для зондирования (зонд Зихеля), который расширяет их, его извлекают и вводят зонд Боумена. Зонд ведется по направлению к кости горизонтально, затем его разворачивают передним концом вниз и ведут вертикально. По пути хода зонда прорывается застывшая пленка. Далее слезный канал промывается лечебным раствором.
После зондирования
- В течение 1— 2 недель продолжается массаж слезных каналов.
- Назначают глазные капли с антибиотиками.
- В назначенное время показать ребенка врачу для оценки качества процедуры.
Мамины вопросы
- Может ли процедура зондирования проводится больше 1 раза?
Да, может. Примерно у 10 — 15% детей возникает необходимость повторной процедуры.
- Почему врач настаивает на зондировании слезного канала в таком раннем возрасте?
Потому что когда начинают прорезаться зубы, слизистая носа и слезного канала отекает, манипуляция болезненна и технически сложнее.
- Говорят, что иногда после зондирования нужна операция. Почему оно не помогло?
Как правило, связано это с серьезными патологиями, например, аномальным строением черепа или носа.
Дакриоцистит у детей
Дакриоцистит довольно часто отмечается у грудничков. Во внутриутробный период развития у плода в слезном канале имеется специальная пленка. Она играет защитную роль и предотвращает попадание околоплодных вод в носослезный проток. Когда малыш появляется на свет, эта пленка разрывается. Но бывают случаи, когда она остается целой и после рождения. В результате канал оказывается закупоренным, происходит застой слезной жидкости и воспаление слезного мешочка.
Дакриоцистит у взрослых
Можно выделить следующие причины закупорки слезного канала у взрослых:
- врожденные аномалии строения протока, а также лица и черепа;
- инфекционные заболевания глаз и носоглотки;
- опухоли лицевой части черепа;
- хирургические вмешательства на органе зрения;
- лучевая терапия онкологических болезней;
- злоупотребление глазными каплями;
- побочное действие некоторых медикаментов.
Из-за нарушения оттока жидкости происходит усиленное размножение болезнетворных микроорганизмов. Возникает воспалительный процесс в слезном мешке — дакриоцистит.
Симптоматика и диагностика заболевания
Симптомы дакриоцистита у взрослых на начальной стадии болезни выражены слабо. Человек ощущает лишь небольшой дискомфорт в области между внутренним уголком глаза и носом. Именно там расположен слезный мешочек. Но по мере развития воспалительного процесса проявления болезни усиливаются:
Если не начать лечение на острой стадии, то болезнь быстро переходит в хроническую форму. Слезотечение становится постоянным и усиливается на холоде.
Читайте также: «Изопринозин»: аналоги, инструкция по применению, отзывы
Признаки дакриоцистита у грудничка родители часто принимают за проявления конъюнктивита. У ребенка краснеют глаза, появляются гнойные выделения, которые засыхают в виде корочки. Возникает повышенное слезоотделение.
Важно провести дифференциальную диагностику и отличить дакриоцистит от конъюнктивита. С этой целью врачи-офтальмологи делают пробу с использованием красителя. В глаз пациента закапывают красящий раствор, а в ноздри вкладывают ватные тампоны. Если носослезный канал проходим, то вата окрашивается. Если же тампоны не меняют цвет, то это говорит о закупорке протока. В этом случае диагноз «дакриоцистит» подтверждается.
Виды лечения
К лечению дакриоцистита нужно приступать как можно скорее. Иначе заболевание может привести к серьезным осложнениям. Воспаление может перейти на орган слуха и головной мозг.
Зондирование слезного канала является лишь одним из методов лечения дакриоцистита. На начальных этапах используют антибиотики для перорального приема, антибактериальные и противовирусные глазные капли, а также массаж. Если консервативное лечение оказывается неэффективным, то прибегают к хирургическим методам.
Зондирование необходимо делать в следующих случаях:
Зондирование слезного канала у взрослых менее эффективно, чем у детей. Это связано с тем, что у зрелых пациентов слезный канал уже полностью сформирован и закупорку бывает трудно устранить. Обычно операцию делают методом бужирования или баллонной пластики.
Зондирование слезного канала у новорожденных обычно дает хороший эффект. Это довольно неприятная процедура, и малыш может плакать во время проведения такой манипуляции. Однако зондирование необходимо для предотвращения тяжелых осложнений и проблем со зрением в будущем.
Подготовка к зондированию
Перед проведением зондирования слезного канала необходимо посетить врача-отоларинголога. Нужно исключить искривление перегородки носа. Если у ребенка или взрослого имеется такой дефект, то операция будет неэффективной.
Взрослым также необходима консультация терапевта, а детям — педиатра. Нужно убедиться в том, что закупорка протока не связана с общим инфекционным заболеванием. Обязательно нужно сдать общий анализ крови и тест на свертываемость. Это поможет избежать кровотечения во время процедуры. Если у пациента отделяется большое количество гноя из глаз, то зондирование откладывают. В таких случаях назначают консервативную терапию. Операцию проводят лишь тогда, когда количество гнойных выделений уменьшится.
Читайте также: Можно ли ставить горчичники при сухом кашле?
Перед проведением процедуры ребенка не следует кормить. чтобы он не срыгнул пищу во время операции. Также грудничка следует потуже запеленать, чтобы он не смог помешать врачу осуществлять все необходимые манипуляции.
Операция у детей
Как делают зондирование слезного канала? Процедуру проводят под местным обезболиванием. Дополнительно в глаза ребенку закапывают анестетик. Затем вращательными движениями врач вводит в слезный канал специальный зонд. Это позволяет пробить пленку и расширить канал. После этого проток промывают антисептическими растворами. Процедура длится около 2-5 минут.
Зондирование слезного канала у новорожденных обычно проводят в возрасте 1-6 месяцев. Чем младше ребенок, тем легче он переносит это вмешательство. Кроме этого, в возрасте старше полугода пленка в слезоносовом канале затвердевает и от нее уже сложнее избавиться.
Нормальное самочувствие малыша восстанавливается через 4-6 часов. В большинстве случаев достаточно одной процедуры, чтобы восстановить нормальный отток слезной жидкости. В 30% случаев зондирование приходится повторять.
Операция у взрослых
Зондирование слезного канала во взрослом возрасте проводят двумя методами:
Иногда эти процедуры приходится повторять через промежуток в несколько дней.
Восстановительный период
Процедуры проводят в стационарных условиях. Возможны ли осложнения после зондирования слезного канала? Последствия этого вмешательства могут быть следующими:
- спаечный процесс в канале;
- воспаление слезного мешочка;
- кровотечение;
- рецидив заболевания.
Читайте также: НИИ травматологии и ортопедии, институт Вредена: отделения, врачи, адрес отзывы пациентов
Кровотечение обычно бывает результатом хирургической ошибки или нарушения правил подготовки к процедуре. Остальные негативные последствия обычно возникают во время восстановления после вмешательства. Поэтому очень важно правильно провести реабилитационный период.
Если во время процедуры возникло кровотечение, то необходимо остаться в стационаре еще на одни сутки. После этого человека выписывают домой. В течение 1 — 2 месяцев нужно беречься от инфекционных и простудных заболеваний, которые могут спровоцировать рецидив дакриоцистита.
После зондирования слезного канала в глаз нужно закапывать антибактериальные препараты. Дозировку и длительность применения капель определяет лечащий врач. Также в течение недели нужно делать массаж слезных канальцев, предварительно промыв глаз раствором «Фурацилина». Движения при этом должны быть направлены от носа к внутреннему уголку глаза по ходу канала. Эти меры помогут предотвратить образование спаек и воспаления.
Где можно сделать зондирование
Где делают зондирование слезного канала? Такую процедуру проводят в условиях стационара. В Москве зондирование делают в Офтальмологическом отделении Морозовской больницы (улица Мытная, дом 24). Здесь лечат самых маленьких пациентов грудного возраста. Для жителей Москвы процедура проводится бесплатно. Однако очередь на зондирование довольно большая. Предварительная запись проводится примерно за месяц.
Платно эту процедуру можно сделать в различных медицинских центрах. Цена зондирования зависит от медучреждения. В среднем стоимость процедуры составляет от 1000 до 3000 рублей (за один глаз).
Отзывы об операции
Можно встретить немало положительных отзывов о зондировании слезного канала. Родители маленьких пациентов сообщают, что после процедуры у детей прекратилось слезотечение и выделение гноя, глаза стали более ясными, исчезло воспаление и болезненность. Вмешательство длится недолго, обычно оно занимает всего несколько минут. В большинстве случаев эффект наступал уже после первого зондирования и повторной процедуры не требовалось. При соблюдении всех правил реабилитационного периода осложнений не наблюдалось.
Отрицательных отзывов о процедуре практически не встречается. Многие дети плачут во время зондирования, но чаще всего это вызвано не болью, а испугом. Родители грудничков пишут, что процедуру лучше проводить в летнее время. Это помогает уберечься от простудных заболеваний и избежать рецидива дакриоцистита.
Источник
Для чего нужен массаж
Слезы очищают поверхность глаза от пыли, соринок, выполняют защитную, увлажняющую и питательную функцию. Кроме того, плачет младенец, чтобы снять нервное напряжение и успокоиться. Основную часть слез составляет вода (99%) и 1% неорганические вещества. Благодаря ферменту лизоциму слезная жидкость имеет бактерицидные свойства.
Слезные железы у малышей вырабатывают секрет, но при закупорке слезного канала ему некуда стекать. Обычно, слезы, смачивая поверхность роговицы, по слезоотводящим путям уходят в нижний носовой ход. Когда слезные каналы закупорены, секрет скапливается и может стать источником инфекции.
Причиной воспаления носослезного канальца может быть его закупорка у новорожденного малыша. Это заболевание называется дакриоциститом, и развивается постепенно на протяжении первого месяца жизни. Если сделать курс массажа вовремя, можно избежать в будущем многих проблем.
Иногда закупоривание носослезных канальцев у малышей вызывает эпителиальная пробка (не рассосавшаяся к моменту появления на свет), мешающая свободно вытекать слезе.
Благодаря правильному массажу, можно удалить эту преграду без зондирования в больнице. Очень редко встречается атрезия (истинное заращивание).
У детей в старшем возрасте закупорка слезных каналов может произойти из-за хронических воспалений придаточных пазух носа во время респираторно-вирусных заболеваний.
Техника выполнения
Желательно, чтобы врач в поликлинике, назначив вам процедуру, показал, как делать массаж глаз новорожденному. Не забывайте, что у младенца вместо твердых костей в носу хрящевая ткань, выполняйте движения очень аккуратно.
Если возможности наглядной демонстрации в поликлинике нет, вы сможете понять технику проведения этой процедуры из нижеследующего описания.
Первое условие успешного проведения – это стерильность. Во время массажа у вас должны быть идеально чистые руки. Остригите маникюр, чтобы ногти были короткими. Можно надеть стерильные перчатки по размеру руки.
Перед началом процедуры необходимо представить, как выглядит анатомическое строение слезных каналов, и где находится слезный мешочек у младенца, который необходимо массажировать.
В начале процедуры из слезного мешочка очень осторожно выдавливается содержимое. В глаз закапывается теплый раствор фурацилина. С помощью стерильного ватного тампона необходимо будет удалить гнойные или слизистые выделения, и приступить к массажу.
Подушечками пальцев выполняют толчкообразные и вибрирующие движения. Их направление должно быть сверху вниз от внутреннего угла глаза, где расположен слезный мешок вдоль носослезного канальца.
Цель движений – прорвать эпителиальную пленку в канальце оставшуюся после рождения. В период внутриутробного развития она предохраняла от проникновения околоплодных вод в организм малыша. Теперь мешает нормально функционировать слезному канальцу.
Один цикл массажа глазика состоит из 11 движений. Необходимо десять раз провести подушечками пальцев толчкообразными движениями, создавая легкое давление сверху вниз, и 1 раз вибрирующее движение – снизу вверх. После массажа в глазки закапывают дезинфицирующие противомикробные капли, прописанные врачом.
Кратность проведения процедуры в день должна составлять пять раз. Продолжительность массажа глаз у младенца обычно не превышает двух недель.
Противопоказания
Противопоказанием к проведению массажа может служить инфекционное заболевание глаз. Поэтому перед проведением процедуры необходимо обратиться к врачу, чтобы убедиться, что закупорка слезного канала не вызвана воспалением в результате инфекции.
Например, флегмона слезного мешка при отсутствии правильно лечения медикаментами может привести к некрозу клетчатки окружающей слезный мешок.
В запущенных случаях, как на фото, тоже нельзя делать массаж самостоятельно. Лечение должно проводиться только в условиях поликлиники.
Одним из осложнений закупорки слезного канальца может быть водянка слезного мешка. На спинке носа возникает безболезненная опухоль, кожа в месте поражения становится тонкой.
Могут быть и другие противопоказания, о которых сообщит доктор.
Дополнительная информация
Родителям, которые вовремя заметили заболевание, связанное с непроходимостью носослезных каналов у младенца, нужно обратить внимание на следующие моменты.
- Эффективен массаж будет только в случае его правильного выполнения, поэтому необходимо четко представлять себе все движения и последовательность их выполнения.
- Необходимо рассчитывать силовые усилия при выполнении массажа, чтобы грудничок остался с целым носом.
- Гнойные выделения, которые будут выделяться из носослезных каналов, необходимо убирать стерильной ватой, чтобы они не попали в ушки.
- Если после двух или трех недель массажа ничего не меняется, врач может назначить зондирование, которое поможет освободить носослезный канал.
В зондировании нет ничего страшного. Оно выполняется под местной или общей анестезией. Чем раньше его провести, тем менее болезненным оно будет для ребенка.
Прекрасно если вы справитесь с проблемой при помощи массажа глаз, не прибегая к кардинальным мерам. Эта процедура довольно эффективна и в большинстве случаев прекрасно помогает устранить непроходимость носослезных каналов.
Введение
По статистике, около 5% детей грудного возраста подвержено данному заболеванию. Возможно наличие врожденной закупорки, которое обнаруживается уже в роддоме, это явление называется обструкцией носослезного канала. Но чаще проблема проявляется немного позднее, когда у ребенка уже налажена функция слезных желез.
В данном случае массаж слезного канала у новорожденных может помочь решить эту проблему. Взрослые же сталкиваются с этим недугом не так часто и, как правило, это связано с возрастными изменениями или травмами.
Симптомы заболевания слезного канала
Среди распространенных симптомов можно выделить следующие:
- застой слез;
- одностороннее, либо двустороннее слезотечение (обычно самый первый признак болезни, может принимать затяжной характер);
- скопление слизи или гноя (если присоединяется инфекция). Вначале отделяемое скапливается только во внутренних уголках глаз, но, по мере развития инфекции, его количество увеличивается и у ребенка начинают слипаться ресницы;
- небольшое покраснение и отечность конъюнктивы внутреннего уголка глаза;
- выделение мутной слезы, что говорит о содержании в ней слизи или гноя.
В любом случае, для постановки точного диагноза ребенка необходимо показать педиатру, отоларингологу и окулисту.
Причина закупорки слезного канала
Выделяют следующие причины возникновения Дакриоцистита у детей:
- отсутствие у тканей в конце слезного протока способности к открытию;
- наличие инфекции;
- возможные аномалии строения носовой кости, что оказывает излишнее давление на слезный проток и вызывает его закупорку.
- закрытые или недостаточно развитые отверстия в уголках глаз, откуда происходит вытекание слез;
- у новорожденных причиной может послужить не рассосавшаяся к моменту появления на свет желатинозная пробка или эпителиальная пленка, застилающая нижний проход слезно-носового канала и мешающая слезе свободно вытекать ;
- атрезия (истинное заращение).
- у детей постарше закупорка часто происходит на фоне хронических воспалительных заболеваний носа и придаточных пазух, либо вследствие полученных травм, которые нарушили целостность структуры слезного канала.
А вы знаете как делать массаж новорожденным
? Все особенности столь нежной процедуры.
Вся важная информация о прессотерапии: показания и противопоказания читайте в этой статье.
Показания и противопоказания
Показанием для проведения массажа слезного канала является закупорка слезных протоков, сопровождающаяся всеми вышеперечисленными симптомами.
Противопоказания:
- Флегмона слезного мешка.
- Гидропс слезного мешка (водянка).
Позаботьтесь о здоровье вашего мужчины. Узнайте как правильно делать массаж простаты своими руками
. Все особенности данной процедуры.
Что такое массаж Асахи читайте здесь.
Каковы истинные симптомы остеохондроза шейного отдела позвоночника вы можете узнать пройдя по адресу: https://vsetelo.com/bolezni/zabolevaniya-oda/osteoxandroz/simptomy-shejnogo-otdela.html
Дополнительная информация для родителей
При лечении закупорки слезного протока у новорожденных родители должны учитывать ряд важных моментов:
- нарушение методики проведения диагностической пробы приводит к ошибочным результатам и, как следствие, к неверно назначенному лечению;
 если массаж оказывается неэффективен, необходимо назначение зондирования. Зондирование слезных каналов у младенцев проводится под анестезией (местной или общей). С помощью зондов врач расширяет слезные протоки, затем прорывает пленку и прочищает слезный канал у младенцев. По окончании операции глаза необходимо промыть средствами, оказывающими дезинфицирующее воздействие, в том числе физраствором. Как правило, ограничиваются одной процедурой, но бывает, что возникает необходимость повторного вмешательства;
если массаж оказывается неэффективен, необходимо назначение зондирования. Зондирование слезных каналов у младенцев проводится под анестезией (местной или общей). С помощью зондов врач расширяет слезные протоки, затем прорывает пленку и прочищает слезный канал у младенцев. По окончании операции глаза необходимо промыть средствами, оказывающими дезинфицирующее воздействие, в том числе физраствором. Как правило, ограничиваются одной процедурой, но бывает, что возникает необходимость повторного вмешательства;- делать массаж нужно очень аккуратно, поскольку у малышей в пазухах носа вместо косточек только нежный хрящик;
- процедуру массажа стоит проводить вовремя плача, когда во время напряжения пробить желатиновую пробку проще всего;
- важно своевременное принятие мер, так как появляющийся в результате развития инфекции гной расположен в области головного мозга;
- нужно отслеживать, чтобы вытекающий гной не попадал в ушко или во второй глаз;
- чем ребенок старше, тем процедура массажа болезненней;
- при острых формах могут быть назначены антибиотики.
Показания к зондированию
Чаще всего данное нарушение определяют, когда слеза начинает вытекать сама по себе, без видимых признаков для плача у ребенка или вследствие застаивания слезы. Случается, что это заболевание ошибочно принимают за конъюнктивит. Неправильное лечение дакриоцистита или отказ от лечения может привести к накоплению гнойных образования, постоянному закисанию глаз и общему ухудшению состояния здоровья малыша. При воспалении так называемого слезного мешка может образовываться флегмона. Появляется болезненное при нажатии уплотнение, отек ткани в углу глаза, выделение гноя, слезотечение, повышение общей температуры тела и раздражительность ребенка. В этих случаях требуется госпитализация с проведением такой операции как зондирование слезного канала у новорожденных. По истечении операции применяется антибактериальная терапия и наблюдение в стационарных больничных условиях. Поскольку у конъюнктивита есть подобные симптомы, для точной постановки диагноза требуется обращение к офтальмологу.
При нажатии в области слезных точек появляются выделения гнойного характера, что является отличительным симптомом дакриоцистита. Такие выделения чаще всего наполняют слизистую глаза после сна или после плача ребенка. Зондирование слезного канала считается операцией с высокой степенью эффективности и в подавляющем большинстве случаев повторное хирургическое вмешательство не потребуется. Периодом наблюдения для принятия решения о необходимости повторной операции, как правило, выступает месячный срок. Носослезный канал восстанавливается после разовой операций в тех случаях, когда нет других патологических изменений, препятствующих свободному прохождению влаги по слезному каналу. Такую операцию как зондирование слезного канала у новорожденных должен обязательно проводить высококвалифицированный офтальмолог. Операция подразумевает высокую точность и слаженность действий.
Зондирование слезного канала у новорожденных: операция
Зондирование проводится с применением местной анестезии. Для этого используют капли алкаина полпроцентного. Операция выглядит примерно так: по слезному каналу проводят специальный зонд и проталкивают перепонку мембранную. После чего каналы промывают раствором антисептика. Расширение слезного канала осуществляется при помощи так называемых конических зондов Зихеля, а разрыв мембраны производится длинным зондом Боумена. Эффективность операции проверяется путем использования подкрашенного физраствора. Зондирование, как правило, назначается врачом пациентом возрастом 2 или 3 месяца, но можно провести операцию и в более раннем возрасте, если того требует состояние здоровья маленького пациента.
Само хирургическое вмешательство не приносит болезненных ощущений, но ребенок может вести себя беспокойно, из-за того, что не может двигаться, а в открытый глаз направлен яркий свет ламп. Если ход операции зондирования нормальный и не наблюдается отклонений, то сама она занимает несколько минут. После чего в течение недели проводится антибактериальная терапия.
Альтернатива зондированию
Альтернативой зондированию, и в качестве терапевтических мероприятий может выступать массаж слезных каналов. Он может применяться для облегчения состояния ребенка до того момента, пока не будет назначена операция.
При непроходимости слезных каналов осуществляют следующие действия:
- осторожно выдавливают влагу из слезного мешка;
- в глаз капают подогретый фурацилиновый раствор и при помощи тампона удаляют гнойные образования;
- затем делается легкий массаж с области расположения слезного мешка. Массаж делается для того, чтобы прорвать защитную пленку. Производят его пальцами аккуратными толкательными движениями;
- глаз закапывается дезинфицирующим раствором;
- подобные процедуры проводить до пяти раз в сутки.
В ряде случаев, если родители регулярно проделывают в течение пары недель такую процедуру, то пленку можно разорвать и тем самым решить проблему подручными силами. При этом, перед началом массажной терапии нужно получить консультацию специалиста, как она должна правильно осуществляться. Массаж делают в те моменты, когда ребенок заходится от плача. Ведь в это время слезные пазухи напряжены, что повышает шансы разрыва мембраны. При этом все движения должны быть выверенными и осторожными, поскольку у грудничков очень нежные хрящи в носовых пазухах, которые легко можно сломать.
Зондирование слезного канала у новорожденных применяют также в тех случаях, когда массаж не дал желаемого результата. Однако в связи с тем, что гной располагается в области головного мозга, дакриоцистит является достаточно серьезным заболеванием, к которому нельзя относиться снисходительно. Требуется также тщательное наблюдение за вытекающим гноем, поскольку он может перетечь в другой глаз или ухо ребенка. Чем старше малыш, тем крепче становится его организм, но желатинообразная пленка также становится плотнее, что увеличивает болезненность процедур. При этом, если родители согласны на проведение зондирования, то откладывать его ни в коем случае не нужно. Отодвигание сроков операции может вызвать осложнения в будущем. С возрастом операция по зондированию каналов проходит сложнее и уменьшается степень ее эффективности.
Уже после проведения непосредственно операции врачом может быть назначен массаж, целью которого является профилактика, предотвращение возможного рецидива и благоприятствование спаечным процессам слезного мешка. Эффективности от зондирования может не наблюдаться только в тех случаях, когда дакриоцистит вызван врожденными искривлениями перегородок или патологиями каналов. В таких ситуациях требуется более сложное вмешательство хирурга, которое может назначаться лишь по достижении ребенком шестилетнего возраста.
Возможно проведение данной манипуляции с целью лечения – при промывании слезных каналов, вводятся различные вещества, в зависимости от заболевания:
- антибактериальные препараты, задачей которых является уничтожение патогенной флоры;
- антисептические растворы для профилактики инфицирования;
- гормональные препараты и протеолитические ферменты для того, чтобы улучшить проходимость канальцев.
Промывание слезных каналов часто сочетается с их зондированием, что позволяет добиться оптимального эффекта от процедуры при заболеваниях слезных путей. Процедуру промывания слезных каналов должен выполнять врач-офтальмолог, который обладает специальными навыками проведения данной процедуры.
Показания для выполнения промывания слезных каналов:
- Промывание слезных путей с целью диагностики, проводится для определения проходимости слезоотводящих путей при жалобах пациента на:
– слезотечение;– слезостояние.
- Промывание слезных путей с лечебной целью может применяться при таких заболеваниях как:
– воспаление слезного мешка у новорожденных или врожденный дакриоцистит (если проводимый массаж слезных канальцев не дает нужного эффекта);– каналикулит – воспаление слезных канальцев;– стеноз слезных канальцев;– легкая степень стеноза носослезного протока;– язвенные поражения роговицы (с целью санации первичного очага инфекции).
- Промывание слезных путей проводится с целью дезинфекции, санации очагов инфекции, перед предстоящими внутриглазными операциям, что позволяет предупреждать возникновение послеоперационных инфекций.
Противопоказания к промыванию слезных каналов:
- Острое гнойное воспаление слёзного мешка и клетчатки вокруг него (флегмона слёзного мешка);
- Хронические дакриоциститы с выраженной дилатацией стенок (гидроцеле мешка);
- Гидропс – водянка слезного мешка.
Техника проведения манипуляции:
Пациент при промывании слезных каналов сидит на кушетке или на стуле. Через слезную точку в каналец вводится канюля с присоединенным к ней шприцом, содержащим раствор для диагностического или лечебного промывания слезных каналов.
Показания
Нередко после рождения у ребенка возникают проблемы с глазками. Причин может быть множество. Чаще всего это занесенная инфекция или побочное явление при простудных заболеваниях и аллергии. Случается и такое, что инфекцию заносят еще в роддоме. Тогда глаза малыша начинают слезиться, краснеют, наблюдаются гнойные выделения, веки закисают и покрываются корочкой. В большинстве случаев это связано с конъюнктивитом, который следует лечить промываниями и антибактериальными препаратами.
Но если причина кроется в другом, скорее всего, вы имеете дело с дакриоциститом. Иначе говоря, это непроходимость слезного канальца. Оставлять такую проблему без внимания ни в коем случае нельзя. В таком случае стоит обратиться к детскому врачу офтальмологу. После осмотра он подтвердит или опровергнет диагноз и назначит курс процедур. Финальной может стать именно зондирование слезного канала.
В чем суть дакриоцистита и зачем нужно проводить зондирование? Дело в том, что во время нахождения плода в утробе матери его окружает околоплодная жидкость. Чтобы она не попала куда не следует, у ребенка образуются желатиновые пробки в слезных канальцах. При нормальном течении дел сразу же после родов эта перегородка разрывается при первом вздохе. Но случается такое, что этого не произошло. В итоге для выделяемых слез нет пути естественного отвода. Признаки дакриоцистита:
- застой слез;
- постоянное слезотечение даже в состоянии покоя;
- гнойные выделения из глазика;
- выделения из глаза гноя при надавливании на слезные пазухи.
Чтобы точно определить наличие дакриоцистита, врач проводит такой эксперимент: в глазик малыша закапывается красящий раствор. При этом в нос ребенку засовывают ватный тампон. В норме жидкость должна пройти через слезный канал и окрасить вату. Если же этого не происходит, значит, имеются проблемы с непроходимостью и, скорее всего, требуется зондирование.
Риски
Зондирование слезного канала у новорожденного – это вполне безопасная процедура. Она проводится стерильными инструментами под местной анестезией. Чтобы исключить возможность заражения, нужно следить, чтобы гной не попал в уши или второй глазик. После того, как было выполнено зондирование, глаз промывают дезинфицирующим раствором.
Чем раньше вы избавитесь от проблемы, тем лучше. Бужирование можно проводить только в первый год жизни малыша, желательно в возрасте до 5 месяцев. У детей старше 8 месяцев желатиновая пробка затвердевает и от нее становится сложнее избавиться.
Врачи предостерегают родителей о том, чтобы берегли свое чадо от простуды и насморка в ближайшие пару месяцев. В противном случае может начаться повторное нагноение.
Среди возможных осложнений у младенцев может произойти образование спаек слезного канала, но это случается крайне редко. Возникновение рецидива при правильном проведении зондирования сведено к минимуму. Поэтому большая ответственность лежит на родителях при выборе специалиста, который будет проводить его. В остальном же отзыв и врачей, и родителей маленьких пациентов об этой процедуре позволяет доверять ей.
После процедуры
После того, как врач провел процедуру, ребенка возвращают матери. В течение последующего месяца-двух нужно понаблюдать за состоянием глаз малыша. В редких случаях зондирование не помогает. Причиной малой эффективности процедуры может стать неверно поставленный диагноз дакриоцистита либо проникновение зонда на недостаточную глубину. Если наблюдаются какие-либо аномалии, нужно уточнить диагноз и определить дальнейшие меры. Это может быть повторное бужирование или же назначение иного подхода в лечении, если причиной повышенного слезотечения оказалась другая проблема.
Обычно уже через несколько часов после проведения зондирования ребенок приходит в норму. Глазики больше не закисают, слезки стекают куда положено. Для более эффективного лечения нужно определенное время закапывать малышу антибактериальные препараты. Протирайте и промывайте их ежедневно по несколько раз в сутки. Не забывайте и о массаже, чтобы окончательно избавиться от остатков перегородки.
После зондирования слезного канала не стоит забывать о массаже — это помогает окончательно избавиться от остатков желатиновой пробки
Как видим, зондирование – это хоть и довольно серьезная процедура, но бояться ее не стоит. К тому же ее цена невысока. Всего 5 минут, и ваш ребенок снова будет здоровым, а слезки больше не будут причинять ему дискомфорт.
Непроходимость слезного канала у детей: показания к зондированию
Дакриоцистит – воспаление слезного мешка глаза. Происходит из-за сужения слезно-носового протока или при его закупорке. Часто встречается у новорожденных. Зондирование слезного канала у детей до года – неприятная, но необходимая офтальмологическая процедура.
Показания к проведению
У грудничков основной причиной к проведению зондирования служит образование желатинозной пробки в слезном протоке. Когда ребенок находится в утробе матери, она защищает канал от попадания амниотической жидкости. В норме во время родов сама разрывается. Если этого не происходит, слезы застаиваются. При этом у ребенка появляются:
- гной;
- припухлость внутреннего уголка глаза;
- вытекание слез, когда новорожденный спокоен;
- слипшиеся ресницы после сна.
При подозрении на закупорку канала следует обратиться к офтальмологу. Возможно, причиной дакриоцистита стала врожденная искривленная носовая перегородка. Далее врач подбирает подходящее лечение.
Показания для зондирования:
- слезотечение;
- хроническое воспаление слезного мешка;
- аномалии развития слезного протока;
- при назначенном курсе массажа и капель нет положительной динамики.
Факт! Симптоматика заболевания схожа с конъюнктивитом, поэтому их часто путают. В таком случае терапия с помощью противовоспалительных средств не эффективна.
Зондирование проводится у новорожденных в возрасте до 4-6 месяцев, в дальнейшем она безрезультатна.
Операция проводится в период до 4 месяцев малыша. Ликвидация пленки в таком возрасте дает положительный результат в 90-95% случаев. Если пробку вовремя не устранить, она твердеет. Это осложняет лечение. Зондирование слезного канала после года проводится, если произошел рецидив заболевания.
Подготовка к операции
После подтверждения диагноза специалист проводит следующие исследования перед офтальмологическим вмешательством:
- анализ крови для определения скорости свертывания;
- бактериологический посев содержимого слезного мешка;
- биомикроскопию глаза;
- пробу Веста для проверки проходимости слезного пути. В носовую полость вставляют ватную турунду. В нужный глаз капают жидкость с красителем. Проходимость канала не нарушена, если на ватке появляется подкрашенное пятно.
Чтобы зондирование прошло без последствий, следует соблюдать рекомендации врача. Для детей до года они следующие:
- Несколько дней соблюдать режим питания. Грудничок не должен употреблять пищу за 3-4 часа до предполагаемого времени операции, чтобы не срыгнуть.
- Не принимать медикаменты, несовместимые с препаратами, которые будут использоваться при офтальмологическом вмешательстве.
- Подготовить пеленки или другое белье, ограничивающие движения рук новорожденного во время операции.
Зондирование у ребенка обычно проводится амбулаторно. В тот же день у родителей будет возможность поехать домой. Восстановление будет проводиться дома под наблюдением терапевта и окулиста.
Зондирование у ребенка обычно проводится амбулаторно.
Осложнения и восстановление после зондирования
После зондирования каналов у детей нужно придерживаться назначенной терапии. Применяются антибиотики в виде капель, массаж слезных протоков. Глаза протирают ватными дисками, смоченными в фурацилине, от внешнего края к внутреннему.
Восстановление у маленьких детей происходит довольно быстро. Купаться в ванной можно практически сразу после устранения проблемы.
В основном зондирование канала проходит успешно, но иногда возможны осложнения:
- первые несколько суток заложенность носа, тошнота, рвота;
- появление крови из носа на протяжении 7 дней;
- слезотечение может продолжаться еще 14 дней.
Если данное состояние не улучшается, обратитесь к врачу. Поводом для немедленного обращения на консультацию являются следующие признаки:
- слезы не выходят естественным путем из-за повреждения канала;
- сильное покраснение глаз;
- повышенная температура;
- раздражение слизистой века и образование конъюнктивита;
- кровотечение из слезного канала;
- спайки при несоблюдении данных врачом советов.
В некоторых случаях происходит рецидив заболевания. Тогда требуется повторное вмешательство. У детей после года зондирование делают под общим наркозом.
Июл 11, 2017Анастасия Табалина
Источник: https://zrenie.online/dakriotsistit/zondirovanie-u-detej.html
Когда капли используются для лечения новорожденных
Дакриоцистит напоминает о себе слезотечением, покраснением век и конъюнктивы, резкой болезненностью и отечностью области внутреннего угла глаза и постоянным его нагноением («закисший глаз»).
С «закисанием» глаз у новорожденных веками боролись с помощью различных промываний и закапываний. До сих пор для лечения обычно используют отвар ромашки и свежую, крепкую заварку, однако в данном случае этот метод абсолютно неэффективен – дакриоцистит развивается в результате закупорки слезного канала, и пока эта пробка не будет устранена, нагноение будет продолжаться.
В норме в период внутриутробного развития слезные каналы у всех детей закрыты тонкой пробкой из эмбриональной ткани, которая прорывается после рождения. В некоторых случаях элементы этой пробки остаются в просвете канала, накапливающаяся слеза застаивается, и в этой среде успешно размножаются попавшие в глазную щель микроорганизмы.
У определенной части детей пробка рассасывается самостоятельно (может способствовать ее удалению и массаж слезного мешочка), и приблизительно на 14-й день жизни малыша воспаление постепенно стихает. В тех случаях, когда симптомы заболевания сохраняются, а пошла уже 3-я неделя жизни, для устранения нагноения необходимо обратиться к врачу (не все антибактериальные капли можно применять для лечения новорожденных).
Чаще всего офтальмологи назначают Витабакт для новорожденных – эти капли наиболее эффективны и безопасны для лечения детей первых дней жизни.
Если у ребенка выявлен дакриоцистит, для успешного лечения необходимо применять:
- Витабакт, позволяющий устранить нагноение;
- Массаж слезного мешочка;
- Промывание глаз раствором антисептика (в том числе и отваром ромашки).
Курс лечения составляет 2 недели.
Если промывание, массаж и Витабакт не помогают полностью избавиться от проблемы (гнойные выделения в результате применения препарата Витабакт временно прекращаются, но без применения капель появляются вновь), необходимо проводить промывание (зондирование) слезного канала.
После проведения процедуры для предотвращения развития инфекции назначают глазные капли Витабакт.
Состав препарата
Глазные капли Витабакт – 0,05% раствор пиклоксидина дигидрохлорида.
1 мл раствора содержит 500 мкг пиклоксидина дигидрохлорида, 50 мг безводной декстрозы, 0,25 мг полисорбата-80 и очищенную воду.
Капли выпускают в виде полиэтиленовых флаконов-капельниц объемом 10 мл.
Фармакологические свойства препарата
Основное действующее вещество в глазных каплях Витабакт – пиклоксидин, который относится к препаратам широкого спектра действия. Было установлено, что минимальная концентрация препарата, способная подавить патогенных возбудителей, соответствует концентрации гентамицина при воздействии на золотистый стафилококк и др.
Активность пиклоксидина распространяется на:
- Грамположительные и грамотрицательные бактерии;
- Хламидии;
- Отдельные виды вирусов и грибов.
Витабакт можно комбинировать с другими антибактериальными офтальмологическими препаратами.
Показания к применению
Показанием к применению препарата Витабакт у детей и взрослых является наличие таких бактериальных инфекций, как:
- Конъюнктивит;
- Кератит;
- Дакриоцистит;
- Блефарит;
- Трахома.
Также применение данного препарата показано для профилактики послеоперационных осложнений при хирургических вмешательствах в области глаз, поскольку это лекарство препятствует размножению патогенных микроорганизмов.
Противопоказания
Единственным противопоказанием для применения препарата является индивидуальная непереносимость действующего вещества. В тех случаях, когда на компоненты Витабакта имеется аллергия, наблюдается покраснение конъюнктивы (чаще аллергия наблюдается в том случае, когда превышается указанная в инструкции дозировка).
До 3 апреля 2011 года в инструкции к препарату было указано, что данное лекарство противопоказано детям (в том числе и при дакриоцистите) в связи с отсутствием исследований о безопасности его применения у лиц младше 18 лет. Поскольку лекарство успешно прошло клинические испытания, с 2011 года препарат отпускают без рецепта и разрешают применять при лечении новорожденных.